Marta Viejo Espada
Graduada y diplomada en fisioterapia por la Universidad de Alcalá de Henares
Colegiada en el colegio de fisioterapia de Castilla la Mancha 1255
RESUMEN
Introducción: La Atrofia Multisistémica es una enfermedad degenerativa, que cursa con una disfunción del sistema nervioso autónomo y del sistema motor.
El objetivo de este estudio es proponer un programa de tratamiento fisioterapéutico para un paciente diagnosticado de Atrofia Multisistémica.
Presentación del caso: se describe la valoración de la capacidad funcional y las necesidades del paciente, los objetivos y un programa de tratamiento adaptado.
Resultados: El presente estudio presenta varias limitaciones, una de ellas es la insuficiencia de evidencia científica encontrada y otra, la particularidad de la enfermedad, que es degenerativa y por tanto el objetivo del tratamiento es enlentecer la progresión de la enfermedad. Aun con estas limitaciones los resultados obtenidos son favorables, de acuerdo con las escalas validadas.
Es muy importante la realización de una buena exploración fisioterapéutica objetiva, ya que es la herramienta que nos permite establecer un diagnóstico fisioterapéutico y, a partir de él, un programa de tratamiento que incluya todas las necesidades del paciente, proporcionar un pronóstico funcional y realizar un seguimiento.
Conclusión: Considero que el programa de ejercicios propuestos son acordes con las necesidades del paciente y el Concepto Bobath aporta una amplia gama de posibilidades para trabajar con estos pacientes. Se debería ahondar en la investigación Atrofia Multisistémica y en su abordaje fisioterapéutico.
PALABRAS CLAVE
Atrofia Multisistémica, tratamiento, fisioterapia.
SUMMARY
Introduction: Multiple System Atrophy is a degenerative desease that causes dysfunction of the autonomic nervous system and motor system.
The aim of this study is to propose a program of physiotherapy treatment for a patient diagnosed with multiple system atrophy.
Case Presentation: We describe the assessment of functional capacity and patient needs, goals and a treatment program tailored.
Results: This study presents several limitations, one of them is found insufficient scientific evidence and another, the feature of the disease is degenerative and therefore the aim of treatment is to slow the progression of the disease. Even with these limitations the results are favorable, according to validated scales.
It is very important to produce a good scan physiotherapy objective, since it is the tool that allows us to establish a physical therapy diagnosis, and from it, a treatment program that includes all the patient's needs, provide a functional outcome and conduct a monitoring.
Conclusion: I believe that the proposed exercise program are consistent with the needs of the patient and the Bobath Concept brings a wide range of possibilities for working with these patients. Should be more research in Multiple System Atrophy and physiotherapy for their treatment.
KEY WORDS
Multisystemic Atrophy, treatment, physiotherapy.
1. INTRODUCCIÓN
La Atrofia Multisistémica (AMS) es una enfermedad neurológica infrecuente y degenerativa, dada en edad adulta y caracterizada por una degeneración primaria y selectiva de determinadas áreas del sistema nervioso central (SNC), y que cursa con una disfunción del sistema nervioso autónomo y del sistema motor.
1.1 Prevalencia
La prevalencia de la AMS estimada es de 10 a 20 de cada 100.000 habitantes. La mayoría de los pacientes con AMS son diagnosticados inicialmente de parkinson idiopático y aproximadamente un tercio de ellos muere con este diagnóstico erróneo. El promedio de edad de los pacientes al comienzo es de 52,5 - 55 años y la supervivencia media de solo 7,3 a 9,3 años después. Se da con más frecuencia en hombres que en mujeres, con una relación de hombre- mujer de 1.3:1.
La incidencia es de 3 nuevos casos por cada 100.000 habitantes.
1.2 Presentación Clínica
Una alteración clave de la AMS es la presencia de inclusiones citoplasmáticas gliales en distintas zonas neurales (en sustancia negra, en locus ceruleus, en núcleos pontinos, en el cerebelo, en células de Purkinje, en oliva inferior, en el núcleo dorsal del vago, en el cordón intermediolateral de la médula torácica y núcleo de Onuf's de la médula sacra).
En los estudios anatomopatológicos se observa áreas de variable pérdida neuronal, gliosis astrocítica y pérdida de la mielina en las neuronas autonómicas, estriatonígricas y olivopontocerebelosas, así como la presencia de alfa-sinucleína, ubiquitina, proteína tau, proteína 5, CDK5 y MAPC en las inclusiones citoplasmáticas gliales (ICG) y neuronales. También los niveles de hierro y ferritina están incrementados dentro de la sustancia negra y el estriado.
Se ha encontrado, que el hierro promueve la formación de alfa sinucleína que puede ser responsable de las ICG.
No se conoce la alteración bioquímica que da lugar a la acumulación de alfa- sinucleína en las ICG. Su densidad se correlaciona con la severidad de los síntomas de los pacientes con AMS.
1.3 Síntomas
La atrofia multisistémica suele presentarse clínicamente como una combinación de síntomas autonómicos (74%), con déficit extrapiramidal (parkinsonismo) (87%), signos piramidales (50%) y ataxia cerebelosa (54%).
1.3.1 Disfunción autonómica: Los síntomas más característicos son la hipotensión ortostática (vértigo o desmayo al levantarse o después de estar de pie inmóvil, caídas frecuentes), impotencia, vejiga neurógena, incontinencia urinaria o vaciado vesical incompleto, parcial o total, estreñimiento, anhidrosis, disfunción pupilar, sequedad de mucosas, pérdida de sudoración de cualquier parte del cuerpo, apneas de sueño, náuseas y problemas con la digestión.
1.3.2 Déficit extrapiramidal (parkinsonismo): Los pacientes típicamente presentan temblor asimétrico (postural, de reposo o ambos), bradicinesia (lentitud del movimiento voluntario con reducción progresiva en la velocidad y amplitud de movimientos repetitivos), rigidez e inestabilidad postural (en ausencia de disfunción visual, vestibular, cerebelosa o propioceptiva). El temblor tiende a ser postural, irregular y en sacudidas. La disartria tiende a ser hipocinética.
1.3.3 Déficit cerebeloso: Los síntomas que presentan los pacientes con hallazgos cerebelosos son ataxia de la marcha (aumento de la base de sustentación con pasos de tamaño y dirección irregulares) y las extremidades, con movimientos descoordinados, pérdida de las destrezas motoras finas: dificultad para comer, dificultad con cualquier actividad que requiera movimientos pequeños, dificultad para escribir, la letra puede ser pequeña e ilegibl; disartria atáxica y nistagmo sostenido evocado por la mirada.
1.3.4 Disfunción Corticoespinal: Los síntomas más característicos de la afectación córtico espinal son: Respuesta plantar extensora con hiperreflexia. Las señales corticoespinales pueden contribuir al diagnóstico, pero son menos importantes que el resto de los síntomas.
Otros síntomas que pueden aparecer son:
- Cambios en la expresión facial: cara con apariencia de "máscara", puede presentarse incapacidad para cerrar la boca, reducción en la habilidad para mostrar expresiones faciales y mirada fija.
- Dificultad para masticar o deglutir (ocasionalmente).
- Interrupción en los patrones del sueño (especialmente el sueño con movimientos oculares rápidos (MOR)).
- Cambios en la voz y el habla: dificultad para hablar, voz monótona, hablar con lentitud y voz de volumen bajo.
1.4 Progresión Y Pronóstico
Los pacientes que desarrollan AMS presentan un deterioro progresivo que eventualmente culmina con inestabilidad y muerte. La causa de muerte en la mayoría de casos es por infecciones respiratorias y muerte súbita.
Los pacientes con el subtipo cerebeloso tienen mejor pronóstico.
Debido a la variedad de formas con que la enfermedad puede manifestarse, a menudo resulta difícil diferenciarla de otras enfermedades neurodegenerativas como el Parkinson, la parálisis supranuclear progresiva (PSP) o la degeneración corticobasal (CBD).
Solo podemos llegar al diagnostico definitivo mediante el estudio cerebral post-mortem.
Al ser una enfermedad irreversible nuestro trabajo como fisioterapeutas va a ir encaminado a mejorar la calidad de vida del paciente. No podemos frenar el ciclo evolutivo de la enfermedad, pero podemos enlentecerlo y lograr un gran beneficio en el estado general y una mejor adaptación de la persona a su nueva situación.
Las enfermedades neurológicas no afectan de igual modo e intensidad a los pacientes, por lo tanto cada tratamiento tiene que adaptarse a las características, a la evolución y a la sintomatología que presenta cada uno.
En la actualidad esta enfermedad no tiene tratamiento específico que la cure, el tratamiento intenta paliar los síntomas.
Ante la falta de trabajos publicados en nuestra bibliografía sobre el papel de la Fisioterapia en la AMS, en este caso propongo un programa de tratamiento de estos pacientes, no sin antes recordar que cada caso es único y que lesiones con el mismo inicio dan lugar a evoluciones diferentes, siendo, por tanto, imprescindible orientar nuestros conocimientos hacia un tratamiento individualizado que debe ser revisado y adaptado periódicamente, según la situación clínica del paciente.
2. PACIENTE Y MÉTODOS
A continuación presentamos el caso de un paciente con esta afectación. Se trata de L. V. S., varón de 53 años con cuadro lentamente progresivo que se inició en 2003 sin desencadenantes, con inestabilidad en la marcha acentuada en los cambios posicionales. Refiere dificultad progresiva en el uso y control de las extremidades. Se añadió disartria progresiva. Posteriormente impotencia desde unos tres años y medio. Urgencia miccional. No presenta alteraciones cognitivas.
En la actualidad el cuadro está dominado por ataxia de tronco y de extremidades severa, disdiadococinesia de miembros superiores (movimientos alternantes rápidos alterados), alteración del equilibrio y de las reacciones de enderezamiento, falta de coordinación, presenta el tono de base bajo de forma generalizada, que le incapacita para mantener su autonomía incluyendo la marcha y precisando de ayuda de otra persona de forma permanente para el desarrollo de las actividades de la vida diaria (AVD).
Presenta las funciones intelectuales preservadas aunque se observa cierta bradipsiquia con dificultad ocasional para encontrar las palabras adecuadas con un lenguaje disártrico, disfagia para líquidos e incontinencia urinaria, requiriendo el uso de pañales.
En 2007 es diagnosticado de posible Atrofia multisistémica de tipo cerebeloso.
La resonancia magnética (RM) craneal (26/07/2007) evidencia lesiones hiperintensas en T2 y FLAIR (FLuid Attenuated Inversion Recovery) en sustancia blanca preferentemente en centros semiovales frontal. Atrofia cerebelosa.
La aparición de estas lesiones hicieron pensar inicialmente en la posibilidad de Esclerosis Múltiple (EM) primaria progresiva. Ante la progresividad del cuadro, añadiéndose síntomas disautonómicos y unas facies amímicas y ante la ausencia de nuevas lesiones en la RM, así como un asiento de las mismas no típico para EM, hizo cambiar la orientación diagnóstica a AMS-C.
2.1 Anamnesis
2.1.1 Antecedentes personales:
Meningitis en la infancia. En 1976 tuvo un accidente de tráfico, que le ocasionó fractura de pelvis y tuvo que ser intervenido del brazo izquierdo implantándole material de osteosíntesis.
En el 2000 padeció de una angina de pecho y en 2003 fue intervenido quirúrgicamente de una hernia inguinal.
2.1.2 Antecedentes familiares:
La madre padeció demencia senil, los hermanos problemas cardiovasculares, y dos de ellos además diabetes mellitus.
2.1.3 Conocimiento del entorno:
Trabajó como camarero toda su vida, prejubilado por invalidez del 77%.
Vive con su mujer y sus dos hijas, quienes le ayudan en todo lo que él no puede realizar por sí mismo. Su vivienda tiene 15 escaleras (de la calle a la puerta de entrada) y dos pisos, lo que dificulta su movilidad. La casa está adadaptada con barandilla en todos los tramos de escalera y en los pasillos. Su segunda vivienda, consta de dos plantas y está adaptada con rampas de acceso y barandilla en las escaleras. Tanto dentro de casa, como fuera (patio) suele caminar con andador.
En los desplazamientos de casa al coche, precisa de ayuda. En ocasiones también hace uso de silla de ruedas.
Su medio socio-cultural se ha visto afectado.
2.1.4 Tratamientos que recibe actualmente:
Farmacológico: Sinemet plus que controla los espasmos, la bradicinesia, la rigidez, la disfagia y la inestabilidad postural.
Tratamiento fisioterapéutico y logopedia en la Asociación de Esclerosis Múltiple.
2.1.5 Expectativas del paciente:
El objetivo prioritario del paciente es “estar como antes, andar y hablar normal y corriente, pero no lo voy a estar nunca”. Hace hincapié en su deseo de desplazarse con menos dificultad.
2.1.6 Datos subjetivos:
Destacar que el paciente presenta dificultades para hablar, andar y trasladarse, tragar y realizar movimientos a una velocidad normal, estando esta disminuida. A esto hay que añadir la imposibilidad de realizar actividades motrices finas debido al temblor de reposo. Señala que tiene dificultades sobretodo para subir escaleras y le cuesta trabajo andar sin apoyos por miedo a caerse.
Le cuesta aceptar lo que conlleva la enfermedad, mostrándose hipersensible a las dificultades del día a día, lo que le provoca impotencia y enfado.
La expresión facial es amímica, cara inexpresiva por la pérdida de los movimientos faciales automáticos, pero mantiene correctamente el contacto visual.
2.2 EXPLORACIÓN FÍSICA
2.2.1 Estática: Patrones posturales
2.2.1.1 Bipedestación
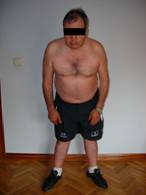
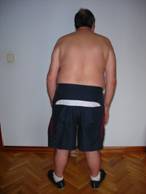
Fig.1 Vista anterior. Fig.2 Vista posterior.
Como se puede observar no mantiene una postura simétrica, el peso recae más sobre el lado derecho y la pelvis se encuentra inclinada a la derecha.
Se puede comprobar que el hombro izquierdo está descendido y rotado hacia la izquierda. La cabeza está rotada hacia la derecha. Además se ve que aumenta la base de sustentación separando los pies y realizando rotación externa de cadera, ya que tiene dificultades para mantener el equilibrio en bipedestación.

Fig.3 Vista lateral
En el plano sagital se puede observar que el centro de gravedad está desplazado hacia delante, la musculatura extensora del tronco tiene dificultad para el reclutamiento y mantenimiento. Para contrarrestar ese desequilibrio el paciente realiza hiperextensión de las rodillas.
Y al igual que en el plano anterior, se evidencia la dificultad para mantener la bipedestación debido a un constante balanceo antero- posterior.
Se observa una antecolis de tronco, antepulsión de la cabeza. Y los brazos caen a lo largo del cuerpo por delante del centro de gravedad.
2.2.2.2 Sedestación
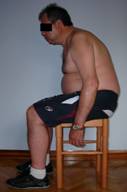
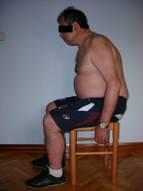
Fig. 4 Sedestación erguida Fig. 5 Sedestación relajada
La cabeza está en antepulsión y tras mantener la sedestación erguida, sin apoyo, durante unos instantes, pasa a sedestación relajada sin percatarse de ello. La distribución de carga en la pelvis no es homogénea y tiene dificultad para estabilizarla, lo que provoca que el tronco y la cabeza no puedan realizar una reacción de enderezamiento correcto.
El brazo izquierdo no presenta extensión completa debido a que posee un clavo intermedular consecuencia de una intervención quirúrgica anterior.
2.2.2 Dinámica
2.2.2.1 Reacciones de balance
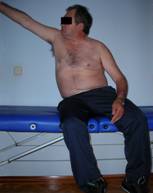
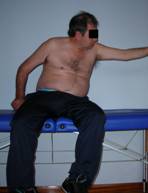
Fig. 6 Fig. 7
Las reacciones de enderezamiento están presentes, pero son deficientes.
El paciente en sedestación es capaz de realizar prácticamente cualquier actividad.
Al provocar la reacción lateral, pidiéndole al paciente alcanzar algo situado a un lado, no es capaz de extender el tronco como hemos indicado anteriormente, los glúteos tienen dificultad para reclutarse y no son capaces de estabilizar la pelvis para que esta sea un punto de estabilidad adecuado sobre el cual el tronco realice la reacción de enderezamiento correcta. La pelvis está en retroversión y no realiza un movimiento lateral basculante, por lo que el lado de carga no se puede elongar lo suficiente. El desequilibrio que supone esta actividad, lo contrarresta colocando la pierna homolateral en una posición más atrasada y lateral, como reacción de apoyo.
Tiene dificultad para desplazar el cuerpo hacia el lateral más allá de la línea media.
2.2.2.2 Paso de sedestación a bipedestación:
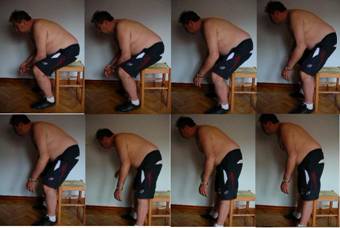
Fig. 8
Se observa que presenta gran dificultad por la falta de coordinación entre los músculos agonistas y antagonistas. Desplaza el centro de gravedad hacia delante muy despacio, teniendo que buscar el equilibrio continuamente y mantiene los pies demasiado próximos al asiento lo que provoca que la silla se desplace hacia atrás al ser empujada por las piernas al extenderse.
Primero realiza la extensión de la pierna, utiliza el sóleo y los isquiotibiales para extender y bloquear la pierna, en vez de activar los cuadriceps que le ayudarían a reclutar el transverso del abdomen. Y a continuación la extensión del tronco.
A esta dificultad se le une la falta de fuerza generalizada. Realiza esta actividad con mucha lentitud, debido a que tiene que estar reequilibrándose constantemente.
2.2.2.3 Paso de bipedestación a sedestación
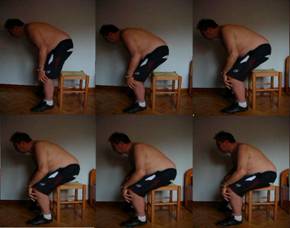
Fig. 9
El paso de bipedestación lo realiza con menor dificultad que el anterior, controlando bien la contracción excéntrica de los extensores de la columna y los extensores de cadera. Aunque se coloca las manos en las rodillas, por si el cuadriceps no aguanta la contracción y tiene que agarrarse para no caer sobre la silla sin control.
2.2.2.4 Marcha con ayudas (andador)
Se comprueba que el paciente aumenta la base de sustentación. A esto hay que añadir que el centro de gravedad se encuentra adelantado y tiende a caerse hacia delante.
Fase oscilante, disminuye el tiempo de oscilación. El patrón de movimiento es muy brusco, teniendo dificultad para controlar los grados intermedios de movimiento. Mueve la pierna en bloque, sin flexionar la rodilla y sin hacer el ataque de talón; arrastra los pies para no perder le contacto con el suelo.
En la fase de apoyo unilateral, disminuye el tiempo de apoyo unipodal, levanta el pie lo mínimo posible.
Además no disocia cinturas escapular y pélvica, ni inclina ni rota la pelvis.
El tono de los miembros inferiores (MMII) aumenta por encima de lo normal.
Se evidencia dificultad de coordinación, dudando que pierna tiene que adelantar en cada paso y asimetría en los pasos tanto en distancia como en tiempo, lo que le provoca mucha inestabilidad.
Los brazos no realizan ningún movimiento de acompañamiento, empujando el andador una vez que está parado, no es capaz de dar un paso a la vez que empuja el andador.
Se observa que ha perdido los automatismos de la marcha (balanceo).
Para poder iniciar la marcha se siente obligado a transportar muy hacia delante el punto clave central.
Cuando se detiene suele perder el equilibrio echando el peso del cuerpo hacia atrás, y tira hacia atrás del andador con ambos brazos.
Esta actividad requiere mucha concentración, en el momento que se despista pierde el equilibrio y tiene que parar y reequilibrarse.
2.2.2.5 Subir y bajar escaleras
Al subir las escaleras se ayuda de la barandilla de ambos lados, haciendo bastante fuerza con los brazos ya que le cuesta bastante trabajo la extensión de la pierna (disminución de la fuerza). Sube siempre con la pierna derecha, pero puede realizarlo con ambas. En la bajada se agarra a la barandilla de ambos lados y echa el cuerpo hacia atrás por temor a caerse hacia delante. El pie lo baja al escalón de abajo muy despacio y deslizándolo por la pared vertical del escalón superior.
2.2.3 Coordinación motora
- Coordinación estática (equilibrio): maniobra de Romberg: negativo, con tendencia al lado derecho.
- Coordinación dinámica:
- Maniobra dedo-nariz: alterada.
- Maniobra talón-rodilla: alterada.
- Maniobra dedo índice a oreja contraria: alterada
Se observa la pérdida de armonía entre los músculos agonistas y antagonistas.
- Discronometría
- Adiadococinesia
- Asinergia
- Temblor (distaxia)
2.2.4 Valoración del tono y motilidad
El tono de base es bajo a nivel global. Hipotónico.
- Movilidad pasiva: Se han realizado las pruebas de “placing” y “holding” para valorar el tono postural y es normal.
- Tono muscular: hipotonía es homogénea (no se aprecia que aumente en otras zonas) y no varía con la actividad.
- Movilidad activa voluntaria: es capaz de realizar cualquier movimiento pero a una velocidad disminuida y le cuesta trabajo el inicio de los mismos.
- El paciente presenta hiperreactividad, la respuesta no es proporcional a la intensidad del estímulo, respondiendo con movimientos bruscos, no controlados y rápidos.
- Durante el movimiento el tono muscular aumenta, pero no consigue mantenerlo de forma constante.
- No aparecen reacciones asociadas.
- Balance muscular: disminuido de forma generalizada, para comprobarlo he utilizado la escala de Daniel´s, el resultado es un 4 en miembros inferiores, en miembros superiores, en flexores del tronco y el cuello, exceptuando la musculatura extensora del tronco y del cuello que presenta un 3.
En lo referente a la masa muscular el paciente ha ido sufriendo una pérdida progresiva en los últimos 2 años, quedando reflejado en la cirtometría.
Tabla.2
|
|
11/11/2007 |
23/04/2009 |
19/05/2010 |
|||
|
|
IZDA. |
DCHA. |
IZDA. |
DCHA. |
IZDA. |
DCH.A |
|
Brazo (13cm por encima del olécranon) |
30,50cm |
29,50cm |
29cm |
28,50cm |
28cm |
28cm |
|
Antebrazo (10cm por debajo del olécranon) |
25,50cm |
26cm |
26cm |
25,50cm |
25cm |
25cm |
|
Muslo (16cm por encima de la rótula) |
52,50cm |
50cm |
54cm |
52,50cm |
53cm |
53cm |
|
Pierna (15cm por debajo de la rótula) |
39cm |
40cm |
38cm |
38cm |
38cm |
38cm |
Tabla.2
2.2.5 Sensibilidad
Valoración de la sensibilidad superficial (exteroceptiva):
- Sensaciones táctiles: se realiza con un algodón. Sin alteración.
- Sensaciones de dolor y temperatura: normal.
Valoración de la sensibilidad propioceptiva:
- Valoración de la sensación de posición: objetivado a través del test de mirroring, sin alteración.
- Prueba de Romberg: negativo.
- Valoración de la presión: sobretodo a nivel de manos, pies y abdomen, no está alterada.
- Sensaciones discriminativas:
- Textura de las cosas: no alterada
- Localización de un punto que ya ha sido tocado: normal.
- Sensación de peso: normal.
2.2.6 Escalas Objetivables
Se han pasado al paciente las siguientes escalas: estas escalas las uso con el fin de planificar la rehabilitación, a su vez me permiten reconocer y comparar la eficiencia o eficacia, del tratamiento.
Escala de medida de independencia funcional o MIF: puntuación obtenida es de 95.,
Barthel: puntuación obtenida es 65, por lo que se considera una incapacidad funcional moderada.
Tinetti: La puntuación total es 9, lo que significa un riesgo elevado de caídas.,
Escala Berg: los resultados obtenidos manifiestan una severa alteración del equilibrio, con una puntuación de 15 puntos sobre 48.
2.3 PROBLEMAS DE FISIOTERAPIA
- Alteración del tono: hipotonía muscular generalizada y tono postural disminuido.
- Alteración del control postural y del control del movimiento, debido a:
- Alteración en las reacciones de enderezamiento antero-posteriores y laterales y de las reacciones de equilibrio.
- Desequilibrio de carga de peso entre ambos hemicuerpos (mayor en el lado derecho).
- Centro de gravedad desplazado hacia delante.
- Ausencia de elongación en el lado de carga.
- Descoordinación tanto espacial como temporal entre los músculos agonistas y antagonistas, y entre los tónicos y fásicos, realizando así movimientos bruscos, con impulso inicial fuerte y rápido y dificultad a la hora de frenar el movimiento.
- Disminución de los movimientos activos.
- Alteración de la marcha por:
- Aumento de la base de sustentación.
- Ausencia de disociación de cinturas.
- Alteración de la coordinación.
- Desequilibrio en la longitud de los pasos.
- Déficit en la flexión de cadera y de rodilla en la fase de oscilación.
- Atrofia: pérdida de masa muscular progresiva.
- Alteraciones respiratorias:
- Uso inadecuado de la musculatura respiratoria, tanto de la elemental como de la accesoria; uso de una respiración paradójica.
- Tos ineficaz.
- Incoordinación de la respiración con las distintas actividades funcionales.
2.4 OBJETIVOS DE FISIOTERAPIA
El hecho de plantear unos objetivos en una patología que va progresando en el tiempo, es difícil, pero por medio de nuestro tratamiento vamos a intentar:
- Conseguir una mejoría sustancial en los indicadores neurológicos cuantitativos, mejorar la puntuación de las escalas empleadas para medir el estado funcional del paciente.
- Pretendo conseguir mejoras del tono postural y tonificar la musculatura para conseguir una inervación recíproca adecuada entre ambos hemicuerpos, mejorar su control postural y permitir que los movimientos los realice de forma más económica y funcional. Esto se traduce en mejoría en el nivel de incapacidad funcional e independencia del paciente en la realización de las actividades de la visa diaria, objetivado con la escala Barthel y la escala MIF.
- Mediante la mejora del equilibrio estático y dinámico en diferentes posiciones, reeducación de la marcha, cambios posturales y transferencias de peso, esto lleva a una mejoría de la marcha y el equilibrio, al subir y bajar, en las actividades de la vida diaria, objetivadas con la escala Tinetti y la escala de Berg.
Para conseguir los objetivos propuestos, a parte de lo expuesto anteriormente necesitaré facilitar movimientos que mejoren la extensión selectiva en contra de la gravedad, mejorar la coordinación general.
- Con el objetivo de mejorar la calidad de vida del paciente hay que ejercitar la musculatura intercostal y diafragmática, realizar ejercicios de estiramiento muscular, corrección postural y coordinación abdomino-diafragmática.
2.5 PLAN DE TRATAMIENTO
A continuación voy a describir la propuesta de tratamiento, que va dirigido a mejorar la funcionalidad, la seguridad y retrasar la pérdida de independencia. Tratando de perseguir los objetivos propuestos en el apartado anterior.
Después de consultar bases de datos como PEDro, Medline y Pubmed, he podido constatar que, a pesar de existir artículos sobre la fisioterapia con el concepto Bobath,,, con el método de Frenkel,, y con la Facilitación Neuromuscular propioceptiva (FNP) no existe ninguno relacionado con AMS, pero si con enfermedades que cursan con síntomas similares, como puede ser la Esclerosis Múltiple(EM), el Parkinson (EP), esclerosis Lateral Amiotrófica (ELA)… sobre los que vaso mi abordaje fisioterapéutico.
El tratamiento va a seguir el siguiente orden:
- Normalizar el tono, corrección de la postura, coordinación normal de los movimientos voluntarios.: Concepto Bobath ,
- Disociar cinturas: Concepto Bobath
- Mejorar las reacciones de enderezamiento y de equilibrio: Concepto Bobath, sedestación estable e inestable.
- Fortalecer la musculatura, mejorar la resistencia y adiestrar la coordinación de loa movimientos: Facilitación neuromuscular Propioceptiva (FNP).
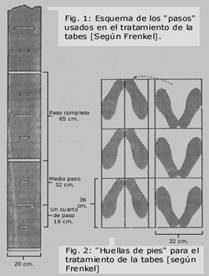
- Mejorar la coordinación y regulación del movimiento: ejercicios de Frenkel.
- Mejorar el equilibrio en bipedestación: Concepto Bobath.
- Reeducación de la marcha y trasferencias: ejercicios de Frenkel.
- Fisioterapia respiratoria: potenciación de la musculatura inspiratoria, espiratoria y accesoria y reeducación de los patrones respiratorios.
2.5.1 Normalización del tono, control postural y reaprendizaje de los movimientos normales mediante el Concepto Bobath.
Enderezamiento de cabeza y cintura escapular:
El paciente en decúbito prono, con los miembros superiores en flexión máxima de hombro.
 Se le solicita que levante la cabeza, intente mirar lo más arriba posible y realice una extensión del tronco. También se le pide alcanzar objetos con ambas manos, al frente y a los lados, a una altura suficiente para lograr el enderezamiento de cabeza sin provocar hiperlordosis. También se pide que con una mano apoyada, alcance con la otra (enderezamiento–transferencia– alcance).
Se le solicita que levante la cabeza, intente mirar lo más arriba posible y realice una extensión del tronco. También se le pide alcanzar objetos con ambas manos, al frente y a los lados, a una altura suficiente para lograr el enderezamiento de cabeza sin provocar hiperlordosis. También se pide que con una mano apoyada, alcance con la otra (enderezamiento–transferencia– alcance).
Paso de decúbito prono a cuadrupedia:
Apoyo de antebrazos y manos:
El paciente en decúbito prono, con brazos en flexión máxima.
 El fisioterapeuta con las manos sobre la cara anterior y superior de los hombros del paciente realizando rotación externa de hombros y tracción hacia posterior y caudal, facilita la extensión de columna cervical y dorsal, hasta situar al paciente apoyado sobre sus manos, en posición de esfinge. A esta posición es muy difícil llegar debido a la debilidad muscular y a que el paciente presenta gran cifosis dorsal.
El fisioterapeuta con las manos sobre la cara anterior y superior de los hombros del paciente realizando rotación externa de hombros y tracción hacia posterior y caudal, facilita la extensión de columna cervical y dorsal, hasta situar al paciente apoyado sobre sus manos, en posición de esfinge. A esta posición es muy difícil llegar debido a la debilidad muscular y a que el paciente presenta gran cifosis dorsal.
Paso a cuadrupedia:
 El fisioterapeuta de rodillas detrás del paciente, con las manos sobre la pelvis del paciente, lleva la pelvis hacia posterior y caudal, flexionando la cadera y trasladando el peso a las rodillas. Ya en posición de cuadrupedia se le pide al paciente que con una mano realice alcances, mientras que mantiene el equilibrio. También se realizan empujes para desequilibrar al paciente y fomentar las reacciones de enderezamiento, retroversión y anteversión de pelvis, traslados laterales (implica trabajo de tronco y abdominales), gatear…
El fisioterapeuta de rodillas detrás del paciente, con las manos sobre la pelvis del paciente, lleva la pelvis hacia posterior y caudal, flexionando la cadera y trasladando el peso a las rodillas. Ya en posición de cuadrupedia se le pide al paciente que con una mano realice alcances, mientras que mantiene el equilibrio. También se realizan empujes para desequilibrar al paciente y fomentar las reacciones de enderezamiento, retroversión y anteversión de pelvis, traslados laterales (implica trabajo de tronco y abdominales), gatear…
Paso de cuadrupedia a arrodillado:
El fisioterapeuta se coloca de rodillas detrás del paciente, con las manos sobre los pectorales. Colocamos la pelvis en retroversión, induciendo una pequeña flexión de tronco, pidiendo un buen reclutamiento de los glúteos. Le pedimos que realice flexión de rodillas al tiempo que realiza el enderezamiento del tronco. El fisioterapeuta proporciona la facilitación provocando un movimiento hacia caudal y posterior, para facilitar que el paciente lleve el centro de gravedad sobre las rodillas.
Se consigue un trabajo selectivo de pelvis, rompiendo la compensación producida por la hiperextensión de rodillas.
Está actividad supone bastante dificultad para el paciente, ya que no recluta suficientes unidades motoras del glúteo, este no fija la pelvis y la musculatura extensora del tronco no encuentra un punto estable sobre el que realizar el enderezamiento. Le cuesta varios intentos conseguir esta actividad, se desequilibra hacia delante, no es capaz de posteriorizar el centro de gravedad.
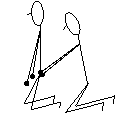 Desde esta posición se le pide al paciente extensión de tronco, con los miembros superiores extendidos al frente, agarrando una pelota para dar estabilidad. El fisioterapeuta por detrás del paciente con las manos en la pelvis para estimular el glúteo y facilitar. Se le pide flexión de miembros superiores y lanzamiento de la pelota.
Desde esta posición se le pide al paciente extensión de tronco, con los miembros superiores extendidos al frente, agarrando una pelota para dar estabilidad. El fisioterapeuta por detrás del paciente con las manos en la pelvis para estimular el glúteo y facilitar. Se le pide flexión de miembros superiores y lanzamiento de la pelota.
También realizaremos reacciones de enderezamiento y equilibrio, mediante alcances y desequilibrios.
2.5.2 Disociación de la cintura escapular y la cintura pélvica, con el mismo método, mediante volteos y sedestación estable con rotaciones de tronco.
Volteo (desde miembros superiores): Se consigue disociación, elongación del lado de carga y trasferencia de peso.
Paso de decúbito prono a decúbito supino:
 El paciente se coloca en decúbito prono, con los miembros superiores en flexión máxima de hombro y con la cabeza orientada hacia donde queremos voltear. El fisioterapeuta de frente al paciente, con las manos en los antebrazos del paciente,realiza tracción con rotación externa del hombro del lado de carga (sobre el que gira), manteniéndola hasta el final del movimiento, y flexión máxima de hombro del lado móvil dirigiendo el movimiento.
El paciente se coloca en decúbito prono, con los miembros superiores en flexión máxima de hombro y con la cabeza orientada hacia donde queremos voltear. El fisioterapeuta de frente al paciente, con las manos en los antebrazos del paciente,realiza tracción con rotación externa del hombro del lado de carga (sobre el que gira), manteniéndola hasta el final del movimiento, y flexión máxima de hombro del lado móvil dirigiendo el movimiento.
Con este ejercicio lo que quiero conseguir es la disociación de las cinturas y potenciar la musculatura del tronco.
Actividades en sedestación estable: con pelvis en retroversión, con la cadera más alta que la rodilla.
Ejercicio para mejorar la disociación de las cinturas (escapular y pélvica). Damos estabilidad proximal haciendo especial hincapié en la contracción de los glúteos y en el enderezamiento del tronco para poder trabajar el movimiento distalmente. Colocamos la escápula en una alineación correcta y a través de ejercicios lúdicos y alcances, pedimos al paciente que toque diferentes puntos situados en ambos laterales y al frente, arriba. De este modo realiza rotaciones y disocia cinturas.
El fisioterapeuta estará colocado detrás de él facilitando y guiando para que realice el movimiento de forma correcta.
2.5.3 Trabajo de las reacciones de enderezamiento y reacciones de equilibrio. Concepto Bobath.
Actividades en sedestación estable: con pelvis en retroversión, con la cadera más alta que la rodilla.
Ejercicio para mejorar las reacciones de enderezamiento laterales, favorecer el elongamiento del lado de carga, conseguir la carga de peso homogénea entre los dos hemicuerpos y activar la musculatura del tronco. Propongo al paciente que ruede una pelota colocada encima de la camilla a ambos lados y después que vuelva a la posición inicial.
También se puede proponer que el paciente aleje rodando por el suelo una pelota con ambos brazos, primero se rodará hacia adelante y luego hacia ambos lados volviendo después a la posición inicial.

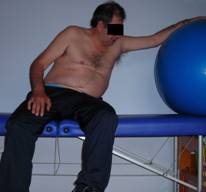
Fig. 10 Fig. 11
Actividades en sedestación inestable, sobre pelota:
El objetivo es conseguir mejores reacciones de equilibrio y enderezamiento.
El paciente sentado sobre la pelota, con los pies apoyados en el suelo. El fisioterapeuta se coloca detrás controlando la pelota con las piernas, con una mano cogiendo los brazos del paciente en bandeja llevándolos a cierta flexión, y con la otra sobre la rodilla de apoyo realizando input de carga.
Realizo un deslizamiento de la pelota hacia el lado de apoyo generando reacciones de enderezamiento hacia el lado contrario. Realizarlo a ambos lados.
También se le pide alcanzar objetos con ambas manos, al frente y a los lados, a una altura suficiente para lograr el enderezamiento de cabeza y sin provocar hiperlordosis.
Una vez va dominando los ejercicios progresivamente el fisioterapeuta fija menos la pelota, hasta que el paciente realiza los movimientos de alcance, libre sin ninguna estabilidad, teniendo que controlar él mismo el equilibrio.
En la misma posición el fisioterapeuta mueve la pelota hacia delante- atrás, a un lado y otro para provocar las reacciones de enderezamiento.

Fig. 12
2.5.4 Potenciación de la musculatura, mejora de la resistencia y adiestramiento de la coordinación en movimientos que son relevantes y funcionales para el paciente.
Las técnicas de Facilitación Neuromuscular Propioceptiva (FNP) dirigidas al antagonista:
- Inversiones lentas: se pide al paciente realizar el patrón agonista débil, a continuación se solicita el patrón antagonista y finalmente se repite el patrón agonista, en el que se observan los cambios conseguidos en fuerza o en amplitud del movimiento, debido al principio de inducción sucesiva.
- Estabilización rítmica se trata de una educación muscular gracias a la inversión de las resistencias manuales, que permiten encontrar un potencial de coordinación entre los músculos agonistas-antagonistas sobre una misma diagonal, promueve la estabilización, porque induce a una respuesta más equilibrada entre los grupos musculares.
Estas dos técnicas se pueden realizar en cualquiera de las diagonales, tanto en miembros inferiores, como en miembros superiores, cuello y tronco.
Al realizar esta técnica en el miembro inferior le cuesta más trabajo realizar el cambio de contracción de agonistas y antagonistas.
2.5.5 Coordinación y regulación del movimiento, mediante los ejercicios de Frenkel.
Ejercicios en decúbito
En decúbito supino, el paciente debe estar en una camilla o superficie suave donde pueda mover los pies con facilidad. La cabeza debe estar levantada y apoyada en una almohada con el objetivo de poder observar los movimientos.
- El paciente debe flexionar la rodilla de una pierna deslizando el talón sobre la camilla. Luego, debe regresar la pierna hasta la posición inicial. Repetir con el miembro contrario.
- El paciente debe flexionar la rodilla de una pierna en la misma forma descrita en el punto anterior. Luego debe hacer abducción y aducción, dejando el talón apoyado en la camilla. Posteriormente, deslizar la pierna hasta volver a la posición inicial. Se debe repetir este ejercicio con el miembro contrario.
- El paciente debe flexionar la rodilla de una pierna, despegando el talón de la camilla. Luego, debe llevar la pierna hasta regresar a la posición inicial y se debe repetir el movimiento con el miembro contrario.
- El paciente debe flexionar y extender la rodilla de una pierna, deslizando el talón por la camilla y deteniéndose en cualquier punto. Este ejercicio se debe repetir con el miembro contrario.
- El paciente debe flexionar la rodilla de una pierna y ubicar el talón en la rodilla de la pierna contraria. Luego, deslizar el talón hasta el tobillo y regresar con él otra vez a la rodilla. Posterior a esto, el paciente debe volver a la posición inicial y repetir el ejercicio con el miembro contrario.
- El paciente debe flexionar ambas rodillas deslizando los talones por la camilla, manteniendo juntos los tobillos. Después debe llevar los miembros a la posición inicial.
- El paciente debe flexionar alternativamente la rodilla de una pierna, mientras extiende la otra pierna.
- El paciente mientras que con una pierna realiza flexo- extensión con la otra realiza abducción y aducción.
El paciente realiza sin dificultad todos los ejercicios a excepción de los dos últimos, que al realizar ejercicios alternativos le es complicado coordinar la velocidad de ambas piernas, realizando la actividad propuesta, una pierna antes que la otra. Una vez realiza el ejercicio varias veces, va mejorando la ejecución.
Ejercicios en posición sedente
El paciente sedente con la planta de los pies apoyados en el suelo:
- Apoyar la punta del pie levantando únicamente el talón. Después de haberse mejorado esto, el paciente debe levantar alternativamente todo el pie, para luego, asentarlo firmemente sobre el suelo, pisando una marca dibujada con el pie.
- Se debe dibujar con una tiza dos cruces en el suelo. Para que el paciente así pueda deslizar alternativamente el pie sobre las cruces: adelante, atrás, izquierda y derecha.
- El paciente debe dibujar sobre el suelo números, letras, seguir itinerarios previamente marcados, etc.…
Ejercicios para Extremidades Superiores
El paciente realiza escritura en un pizarrón, debe dibujar diagramas simples (líneas rectas, líneas en zig-zag, círculos, etc.,) y cuadernillos de caligrafía. Este ejercicio se utiliza para mejorar la coordinación ojo- mano.
Este ejercicio lo puede realizar tanto en sedestación como en bipedestación, tenemos que cerciorarnos de que el paciente está bien estable para poder realizar la movilización del miembro superior.
2.5.6 Equilibrio en bipedestación.
Concepto Bobath. En bipedestación:
- El paciente se coloca en bipedestación, primero con apoyo y después sin él, realizará reacciones de equilibrio y enderezamiento mediante alcances, transferencias de peso,…
- Para trabajar la disociación de cinturas, colocamos al paciente con las manos apoyadas por delante en una mesa, alineado y le indicamos que tiene que ir a tocar la mesa con cada hemi pelvis alternativamente.
- El paciente apoyado de espaldas en la pared con apoyos según sus necesidades y el fisioterapeuta frente a él.
El fisioterapeuta facilita, estimula o inhibe donde sea necesario. Anteversión y retroversión pélvica, flexión y extensión de rodillas,…
2.5.7 Reeducación de la marcha y las trasferencias.
Frenkel:
- Enseñar al paciente a levantarse de una silla y a sentarse de nuevo, enumerando detenidamente los pasos:
1.- Flexionar las rodillas y poner los pies debajo de la silla.
2.- Flexionar el tronco hacia delante.
3.- Elevarse extendiendo las piernas y el tronco.
Para sentarse de nuevo, repetir el proceso de manera inversa.
Realiza correctamente los ejercicios, pero le cuesta trabajo realizar el movimiento fluido, dándole ordenes sencillas hago hincapié en que realice el ejercicio de forma continua sin paradas y reanudaciones bruscas.
Hay que controlar que el paciente reclute correctamente la musculatura glútea para tener una estabilidad suficiente y pueda realizar los movimientos de forma adecuada.
En el último ejercicio propuesto, las dificultades son mayores. Comenzamos realizando el ejercicio con apoyo. El 3º paso es el que más problemas presenta, como he detallado con anterioridad, por lo tanto vamos a ayudar al paciente a que realice la extensión de las piernas solicitando al cuadriceps, sin bloquear las piernas en extensión y al mismo tiempo comience la extensión del tronco.
Ejercicio de reeducación de la marcha:
- Deambulación lateral: El paciente debe caminar hacia el lado derecho. Este ejercicio debe realizarse enumerando detenidamente los pasos:
1.- Cargar el peso del cuerpo sobre el pie izquierdo.
2.- Colocar el pie derecho a unos 30 cm. hacia el lado derecho.
3.- Cargar el peso del cuerpo sobre el pie derecho.
4.- Colocar el pie izquierdo delante del pie derecho.
Este ejercicio debe repetirse de la misma forma hacia el lado izquierdo.
- El paciente debe caminar hacia delante entre dos líneas paralelas, debe colocar adelante el pie derecho unos 30 cm. Debo hacer énfasis en corregir la ubicación de los pies y posterior a 10 pasos, indicarle descanso al paciente. Fig. 13
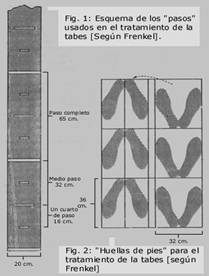
Fig. 13
- El paciente debe caminar hacia delante ubicando cada pie en una huella trazada en el suelo. Las huellas deben ser paralelas y estar a unos 5 cm. de una línea imaginaria central. El paciente debe practicar con medios pasos y pasos completos. Fig. 13
- El paciente debe dirigirse hacia el lado derecho:
1.- Levantar la punta del pie y rotar el pie derecho hacia fuera, utilizando el talón como pivote.
2.- Levantar el talón izquierdo y rotar la pierna izquierda hacia adentro sobre los talones.
3.- Posterior a esto, se debe completar el giro completo.
Después se debe repetir el ejercicio hacia el lado izquierdo. Fig. 14
Estos ejercicios el paciente debe realizarlos con apoyo, o bien de unas paralelas o de una persona, debido a su falta de equilibrio.
Tengo que hacer especial hincapié en la transferencia de peso de un lado a otro, para dejar libre de peso la pierna que se desplaza y pueda realizar el movimiento con soltura y sin arrastrar la puntera del pie para realizar el paso. También hay que controlar el enderezamiento del tronco, ya que tiene tendencia a anteriorizar el punto clave central.
Hay que pedirle al paciente que al realizar el paso, no bloquee la pierna en extensión y realice un movimiento en bloque, indicándole la secuencia de movimiento para su correcta realización.
- El paciente debe subir y bajar las escaleras, colocando ambos pies en cada escalón; ubicando el pie derecho en el escalón y acercar el pie izquierdo hacia él. Posteriormente, el paciente debe subir y bajar las escaleras, ubicando un único pie en cada escalón. Se debe utilizar el pasamano para realizar el ejercicio con menos gasto energético y menor miedo a caídas.
- El paciente debe estar de pie; se realizará la oscilación del brazo hacia delante y hacia atrás (sosteniéndole de las manos y facilitando el movimiento requerido, controlando que no realice un giro en bloque con todo el tronco, sino la disociación de las cinturas).
2.5.8 Fisioterapia respiratoria:
Entrenamiento de la musculatura de la respiración y accesoria, para que cuando se produzca un atragantamiento, el paciente tenga fuerza suficiente para producir una tos efectiva y expulsar la sustancia.
Ejercicios de estiramiento muscular, corrección postural y coordinación abdomino-diafragmática.
Potenciación de la musculatura:
Musculatura inspiratoria (intercostales externos):
Cúpula superior:
El paciente se coloca en decúbito supino, con la cabeza elevada. Se realiza una espiración bucal suave, una inspiración resistida permitiendo el movimiento y una espiración asistida hacia medial y caudal.
Cúpula inferior:
El paciente en decúbito lateral, dejando libre el lado que se quiere potenciar. El fisioterapeuta detrás del paciente, con la mano craneal agarrando el miembro superior del paciente y elongando la musculatura, y la mano caudal a nivel de la parrilla costal.
Y la acción es igual que en el anterior ejercicio.
Musculatura espiratoria:
Transverso:
Paciente en cuadrupedia, con ligera cifosis y los miembros superiores en ligera rotación interna. Realiza una contracción isométrica del abdomen. Hay que controlar al paciente para que no pierda el equilibrio y se concentre en el ejercicio y no en reequilibrarse.
Abdominales:
El paciente en decúbito supino, con flexión de cadera y rodilla de 90º o con los pies apoyados, levanta la cabeza y la cintura escapular, con rectificación de cuello, mantiene la contracción 6 s y relaja.
Paciente igual que en la anterior. Hace el gesto de llevar los miembros inferiores hacia el abdomen, mantener la contracción 6 s y relajar.
Oblicuos:
El paciente lleva la mano a la rodilla contraria, levantando la cabeza y la cintura escapular, mantener la contracción 6 s y relaja. Hay que controlar al paciente para que no pierda el equilibrio. Este ejercicio también contribuye en la mejora de la coordinación y la disociación de las cinturas.
Musculatura accesoria de la inspiración:
Esternocleidomastoideos y escalenos:
El paciente se coloca en sedestación con respaldo. El fisioterapeuta con las manos en la parte superior de los hombros. Y realiza una espiración bucal suave, inspiración, elevando los hombros, resistida por el fisioterapeuta y espiración, descendiendo los hombros, asistida por el fisioterapeuta.
Pectoral mayor:
El paciente se coloca en sedestación o en decúbito supino, con el miembro superior en abducción de 45º (fibras superiores), 90º (fibras medias) o 135º (fibras inferiores). El fisioterapeuta detrás del paciente, con una mano sobre el hombro y la otra en la cara anterior distal del miembro superior. Y realiza una espiración bucal suave, inspiración y espiración con aducción del hombro contra resistencia (contracción isométrica)
Ejercicio de reeducación del sincronismo (coordinación):
El paciente en sedestación o en decúbito supino con los miembros inferiores flexionados. El fisioterapeuta en un lateral, controlando las compensaciones, con una mano en la horquilla esternal y otra en el abdomen, como estímulo propioceptivo. La acción que se realiza es espiración bucal suave e inspiración nasal suave, llevando el aire hacia las manos del fisioterapeuta.
El paciente se coloca en sedestación. El fisioterapeuta al lado del paciente, con una mano en la horquilla esternal dando información propioceptiva de inmovilidad, y la otra en la zona abdominal alta dando información propioceptiva en la inspiración y ayudando en la espiración. El paciente realiza: Espiración bucal suave, inspiración abombando el abdomen y espiración replegando el abdomen, mientras el fisioterapeuta realiza un movimiento en coma con la mano hacia craneal y dorsal.
Reeducación costal:
Está en estrecha relación con la movilidad torácica, el paciente presenta bloqueos torácicos por eso voy a trabajar la movilidad.
El paciente en decúbito supino, con los miembros inferiores en semiflexión y la cabeza elevada. El fisioterapeuta en la cabecera, con las manos colocadas en cada zona que se quiere trabajar.
La acción que realiza el paciente es espiración bucal suave, inspiración llevando el aire a las manos del fisioterapeuta y espiración asistida por el fisioterapeuta dependiendo de la zona a tratar.
3. RESULTADOS Y DISCUSIÓN
Dos de las limitaciones del estudio han sido la escasez de evidencia científica del tratamiento fisioterapéutico recomendado para la AMS y el enfoque médico de la mayoría de la evidencia encontrada en la búsqueda bibliográfica.
Una vez realizada la evaluación de los resultados, de acuerdo a los objetivos propuestos, se comprueba que el paciente experimenta una ligera mejoría, de acuerdo con las escalas validadas.
|
|
Antes tratamiento |
Después tratamiento |
|
M.I.F |
95 |
97 |
|
Barthel |
65 |
67 |
|
Tinetti |
9 |
11 |
|
Berg |
15 |
18 |
Tabla. 3
La progresividad de la enfermedad es un hándicaps que limita el grado de mejora conseguida con el tratamiento propuesto, ya que más que mejorar, es mantener. Una de las prospectivas del presente estudio será la realización de un ensayo clínico con varios pacientes con esta patología.
Con todo lo expuesto hasta ahora, no puedo establecer un protocolo de tratamiento que sea valido para cualquier paciente con AMS, ya que cada paciente tiene unas necesidades muy específicas, se encuentra en distintas fases de evolución de la enfermedad y presentas distintas dificultades funcionales.
Quiero hacer una reflexión sobre la importancia que tiene la realización de una buena exploración fisioterapéutica objetiva, ya que es la herramienta que nos permite establecer un diagnóstico fisioterapéutico y, a partir de él, un programa de tratamiento que incluya todas las necesidades del paciente, proporcionar un pronóstico funcional y realizar un seguimiento.
Se debería ahondar en la investigación de la patología y las técnicas fisioterapéuticas acordes a la misma.
4. CONCLUSIÓN
Como conclusión final decir que de acuerdo con las características y problemas que presenta el paciente, el tratamiento mediante el Concepto Bobath, los ejercicios de Frenkel, FNP y la fisioterapia respiratoria ofrecen una amplia gama de posibilidades para mejorar la calidad de vida del paciente con Atrofia Multisistémica.
Considero que los ejercicios propuestos son acordes con las necesidades del mismo.
Hay que tener en cuenta que se trata de una patología evolutiva y el fin del tratamiento está más enfocado al mantenimiento que a la mejora.
5. BIBLIOGRAFÍA
T. Ferrer Et AL. Trastornos autonómicos de origen central. Med Clin.1994; 102: 630-636
Swan L, Dupont J. Multiple system atrophy. Phys Ther. 1999;79: 488–494
Papp Mi, Lantos PL. Accumulation of tubular structures in oligodendroglial and neuronal cells as the basic alteration in multiple system atrophy. J Neurol Sci. 1992; 107: 172-82.
García S, Zárate Méndez A, Hernández Salazar M, González Vázquez A, Sánchez Jerónimo H. Parkinson-plus: un desafío para su diagnóstico y tratamiento. Revista de Especialidades Médico-Quirúrgicas 2003; Mayo- Agosto, Vol. 8 No. 002
Bettina Paeth Rohlfs. Experiencias con el concepto Bobath: fundamentos. Tratamientos. Casos. Medica Panamericana. Madrid. 2000. 17-19
Kendall H.O., Kendall F.P. Músculos Pruebas y Funciones. 2a edición. Wadsworth G.E. Editorial Jims. Barcelona. 1985.
Bettina Paeth Rohlfs. Experiencias con el concepto Bobath: fundamentos. Tratamientos. Casos. Medica Panamericana. Madrid. 2000; 26-27
Juan Bartual P., Nicolás Pérez F. El sistema vestibular y sus alteraciones: fundamentos y
semiología. Tomo I (134)
Granger Cv, Cotter Ac, Hamilton Bb, Fiedler Rc, Hens Mm. Functional assessment scales: a study of persons with multiple sclerosis. Arch Phys Med Rehabil 1990; 71: 870-5.
Prieto-Gonzalez J.M. Escalas de valoración funcional en la esclerosis múltiple. Rev neurol 2000; 30(12): 1246-1252
Perlado F. Teoría y práctica de la geriatría. Madrid: Díaz de Santos, 1994.
Beltrán Murcia J, Casas Andrades A.M, Zamora Conesa V. Fiabilidad del test tinetti marcha y equilibrio. FISIOTER (GUADALUPE). 2008; 7 (SUPL): 29 - 61
Martín Vargas S. Palacios De La Torre M. Ortega Santarén B. R. El equilibrio como objetivo de la fisioterapia en el síndrome guillain-barré. Estudio de Casos. © https://www.efisioterapia.net - portal de fisioterapia y rehabilitación.
López Muñoz P, Gallego Gómez C, Pacheco Da Costa S. Tratamiento fisioterápico en esclerosis múltiple: a propósito de un caso clínico. Fisioterapia. 2005. 27 (1):30-40.
Cabezas Moreno E. Eficacia del concepto bobath en el tratamiento de fisioterapia de la esclerosis múltiple recurrente-remitente. Reduca (Enfermería, Fisioterapia y Podología) Serie Trabajos Fin de Master. 2 (1): 33-44, 2010 ISSN: 1989-5305
Paeth B. Experiencias en el concepto Bobath: fundamentos, tratamientos, casos. Madrid: Médica Panamericana; 2001.
Orsini Neves M. A., Pimentel De Mello M., Dumard C.H., De Souza Antonioli R., Botelho J. P., Jm Nascimento O., Rg De Freitas M. Abordagem fisioterapêutica na minimização dos efeitos da ataxia em indivíduos com esclerose múltipla. Rev Neurocienc 2007;15/2:160–165
Valade D. Bleton J. P. Chevalier A. M. Rehabilitación de la postura y del equilibrio. Enciclopedia médico-quirúrgica. 26-452-A-10
Arrabal Conejo M. C., Fernández Martín F., Luque Suárez A., Moreno Morales N., J. Armenta Peinado A., Guillén Romero F. Fisioterapia y esclerosis lateral amiotrófica. Fisioterapia 2000;22(4):199-205
Jiménez Treviño C. M. Neurofacilitación. Técnicas de rehabilitación neurológica aplicadas a: niños con parálisis cerebral o síndrome de down y adultos con hemiplejia o daño neurológico. Trillas. Cap.2 Método Bobath.
, 30 Gómez A. Manual de procedimientos y técnicas de Fisioterapia Especial I. 2ª ed. Murcia: DM ICE Universidad de Murcia, 1999.
Chouza Insua1 M., Raposo Vidal I., Fernández Cervantes R., González Doniz L., Martínez Rodríguez A., Fernández Garcia M. A. Protocolo de Fisioterapia en el paciente parkinsoniano. Fisioterapia 2001;23(4):191-199
Jiménez Treviño C. M. Neurofacilitación. Técnicas de rehabilitación neurológica aplicadas a: niños con parálisis cerebral o síndrome de down y adultos con hemiplejia o daño neurológico. Trillas. Cap.1 Facilitación neuromuscular propioceptiva.
León Castro J.C. Fisioterapeutas Del Servicio Gallego de Salud. Temario Especifico Vol.2. Ed. MAD. 2006
Romero Funiciello L.V. Ejercicios de Frenkel. © https://www.efisioterapia.net-portal de fisioterapia y rehabilitación.
Cudeiro, F.J. Reeducación funcional en la enfermedad de parkinson: una introducción a las terapias de apoyo. Elsevier España, 2008. 139-160.
