Autor/a:
Paloma Alba Díaz
Nº de colegiado: 7.844
(Proyecto Fin de Grado para la Escuela de Enfermería y Fisioterapia de la Universidad de Alcalá de Henares)
RESUMEN/PALABRAS CLAVE
El objetivo principal de este estudio era establecer la relación entre los puntos gatillo miofasciales (PGM) del trapecio inferior y las cervicalgias mecánicas crónicas inespecíficas, además de establecer si existía relación con las cefaleas cervicogénicas. Para ello se realizó un estudio transversal con una muestra inicial de 25 pacientes con cervicalgia mecánica. A todos ellos se les evaluó con un cuestionario que sirvió para excluir a 6 pacientes. Los 19 restantes fueron valorados para identificar la presencia de puntos gatillo miofasciales. Se recogieron datos con un algómetro de Fischer. Los resultados de este estudio indican una posible relación directa entre el trapecio inferior, a través de la existencia de puntos gatillo miofasciales, y las cervicalgias mecánicas crónicas inespecíficas y a su vez con las cefaleas cervicogénicas.
PALABRAS CLAVE: cervicalgia mecánica, cefaleas cervicogénica, punto gatillo miofascial, estudio de prevalencia, trapecio inferior.
ABSTRACT/ KEY WORDS
The aim of this study was to establish the relation between the lower trapezius trigger points and chronic mechanical unspecific neck pain. Also it looked for established if there was relation with cervicogenic headache. For it, it was carried out
this prevalence study with 25 patients with mechanical neck pain. All of them answered a questionnaire which was useful to exclude 6 patients. The rest 19 patient were assessed to identify the presence of trigger points. Dates were taken with an Fischer algometer. The results of this study indicate a possible direct relation between lower trapezius, by means of the presence of trigger points, and chronic mechanical unspecific neck pain and also cervicogenic headache.
KEY WORDS: mechanical neck pain, cervicogenic headache, triggers points, prevalence study, lower trapezius.
ÍNDICE DE CONTENIDOS
|
Capítulo |
Página |
|
1 |
|
11 |
|
12 |
|
18 |
|
22 |
|
25 |
|
27 |
|
28 |
ÍNDICE DE FIGURAS Y TABLAS
|
Figuras y tablas |
Página |
|
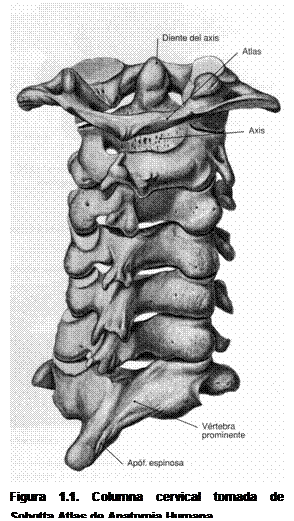
Figura 1.1. Columna cervical tomada de Sobotta Atlas de Anatomía Humana |
2 |
|
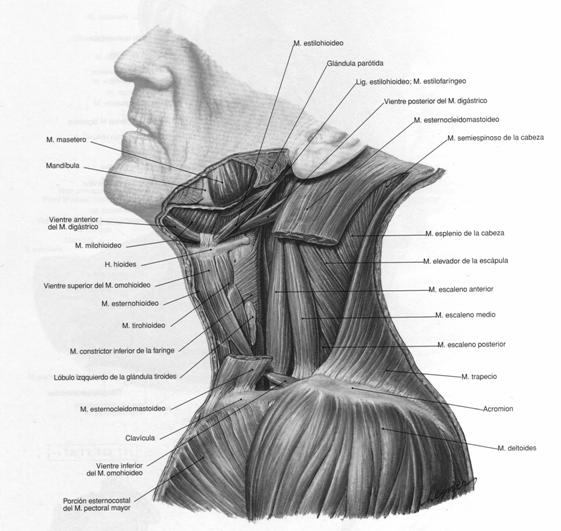
Figura 1.2. Musculatura cervical vista lateral, tomada de Sobotta Atlas de Anatomía Humana. |
3 |
|
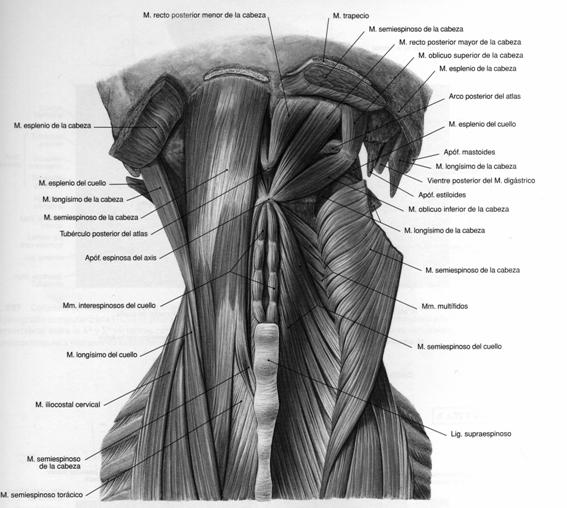
Figura 1.3. Musculatura suboccipital tomada de Sobotta Atlas de Anatomía Humana |
4 |
|
Tabla 1.1. Clasificación de las cervicalgias |
5 |
|
Figura 1.4. PGM trapecio tomada de Travel y Simons |
8 |
|
Tabla 3.1. Criterios para identificar un PGM tomada de Travel y Simons |
16 |
|
Figura 3.1. PGM trapecio superior tomada de Travel y Simons |
17 |
|
Tabla 4.1. Datos de todos los pacientes incluidos en el estudio (Resultados, medias y desviaciones) |
19 |
|
Figura 4.1. Proporción de individuos con PGM en trapecio inferior. |
20 |
|
Figura 4.2. Relación de los valores de tensión de los PGM de trapecio superior e inferior |
21 |
INDICE DE ABREVIATURAS Y ACRÓNIMOS
UAH: Universidad de Alcalá de Henares
IHS: International Headache Society
PGM: Punto Gatillo Miofascial
UDP: Umbral de Dolor a la Presión
EAV: Escala Analógica Visual
INTRODUCCIÓN
PRESENCIA DE PUNTOS GATILLO MIOFASCIALES EN EL TRAPECIO INFERIOR EN LAS CERVICALGÍAS MECÁNICAS CRÓNICAS INESPECÍFICAS: ESTUDIO DE PREVALENCIA
- INTRODUCCIÓN
La cervicalgia es un problema con una repercusión social importante, el 66% de los adultos sufre alguna vez en su vida este problema. Sólo a un 5% de los que la padecen, les deriva en un problema crónico . La cervicalgia se define como la presencia de dolor en la región posterior y lateral del cuello, que puede o no irradiar a segmentos adyacentes .
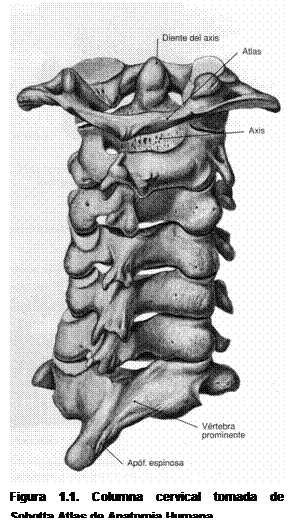
- Recuerdo anatómico: El cuello tiene en su estructura un esqueleto de siete vértebras cervicales. El límite superior se encuentra en el atlas, que sostiene el peso del cráneo, y el inferior en el manubrio del esternón y las clavículas, que son la unión del cuello con el tronco y los miembros superiores. Todas las estructuras óseas están unidas por un complejo ligamentoso importante, el cual se suele ver afectado en los esguinces cervicales o latigazos cervicales.
Para facilitar la descripción de la anatomía muscular cervical, cada lado del cuello es dividido en los triángulos anterior y posterior por el esternocleidomastoideo ubicado oblicuamente. El triángulo posterior es la región del cuello limitada por el esternocleidomastoideo, el trapecio y la clavícula. El suelo de este triángulo está formado por una parte de la fascia cervical profunda que cubre cuatro músculos: esplenio de la cabeza, elevador de la escápula, escaleno medio y escaleno posterior. A veces aparece parte del escaleno anterior en el ángulo inferomedial del triángulo. Inferiormente, el triángulo posterior está cruzado por el vientre del músculo omohioideo, que divide el triángulo a su vez en dos triángulos más, el triángulo occipital y el supraclavicular. El triángulo anterior del cuello está limitado por el borde anterior del esternocleidomastoideo, la línea media anterior del cuello y la mandíbula. Para poder describir mejor las estructuras se la subdivide en cuatro triángulos más pequeños: el submandibular, el submentoniano, el carotídeo y el triángulo muscular. Este último está limitado por el vientre superior del omohioideo, el borde anterior del esternocleidomastoideo y el plano medio del cuello.
|
|
|
Figura 1.2. Musculatura cervical vista lateral, tomada de Sobotta Atlas de Anatomía Humana . |
En este triángulo se incluyen los músculos infrahioideos. A su vez en una capa más profunda del cuello podemos encontrar los músculos prevertebrales anteriores, que cumplen una función flexora en la región cervical y craneal. Estos músculos son el largo del cuello, el largo de la cabeza, el recto de la cabeza y el recto lateral de la cabeza .
|
|
|
Figura 1.3. Musculatura suboccipital tomada de Sobotta Atlas de Anatomía Humana |
Gran cantidad de factores concurren en la etiología de la cervicalgia. Así podemos establecer una clasificación según el origen o la causa del dolor: origen biomecánico (esguince cervical, hernia discal, espondilosis, mielopatía), causas reumatológicas ( artritis reumatoide, espondilitis anquilosante, artritis psoriásica, fibromialgia,…), causas infecciosas (osteomielitis, meningitis, neuropatía herpética, discitis,…), origen neurológico ( neuropatías periféricas, Síndrome Parsonage Turner,…), origen neoplásico (metástasis, mieloma múltiple,…) y causas referidas de otras estructuras (esofagitis, cardiopatía isquémica,…). Pero además, existe un grupo de origen inespecífico; que no responde a ningún traumatismo concreto ni a una causa degenerativa. En él también están afectadas las estructuras musculoesqueléticas.

Tabla 1.1. Clasificación de las cervicalgias
Existen otras clasificaciones según el tiempo de evolución y el tipo de dolor. Según el tiempo de evolución las cervicalgias se pueden clasificar en agudas o crónicas, tomando como referencia las 12 semanas para establecer el límite entre un tipo y otro . De esta forma una cervicalgia de una semana de evolución podríamos decir que es una cervicalgia aguda, mientras que una cervicalgia de 4 meses de evolución se puede definir como cervicalgia crónica.
Los dolores crónicos son responsables de muchos cuadros de ansiedad, depresión, irritabilidad,… Además afecta de forma fisiológica al organismo disminuyendo la respuesta simpática, el umbral de tolerancia al dolor y la velocidad psicomotora entre otros.
La clasificación según el tipo de dolor divide las cervicalgias en dos grupos: las mecánicas y las inflamatorias. El dolor mecánico es un dolor que mejora con el reposo, y se exacerba con la actividad. Sin embargo, el dolor inflamatorio no mejora con el reposo, predominando por las noches .
En el cuello abundan las estructuras capaces, y probablemente responsables, de causar diversas patologías dolorosas. Existe aún controversia sobre su contribución a las cefaleas y al dolor de cabeza. Existen dos subcaterogías de dolor de cuello en la clasificación de la International Headache Society (Sociedad Internacional del Dolor de Cabeza, IHS), una de ellas es la de “columna cervical” y curiosamente los criterios de inclusión en este grupo citan que se puede referir el dolor en la región frontal, orbital, temporal vértex u oídos, a parte del dolor en cuello y occipital . Todos ellos son dolores que se describen en las cefaleas de un tipo u otro.
La cefalea cervicogénica es un dolor de cabeza con un origen nociceptivo primario en los tejidos del cuello. Es la más habitual después de la cefalea tensional y la migraña. El dolor se genera en el cuello y asciende hacia la región occipital, aunque también puede alcanzar la región oculofrontotemporal pudiendo provocar un dolor de mayor intensidad que el de la zona occipital. Suele tener una presentación hemilateral (aunque puede aparecer en ambos lados a la vez, con predominio en uno de ellos). Según Simons et al. los nociceptores aferentes primarios del nervio trigémino sinaptizan en el núcleo caudal del tracto espinal del nervio trigémino. El núcleo caudal desciende hasta C3-C4 en la médula espinal. Muchos nociceptores de las estructuras cervicales profundas sinaptizan con las mismas neuronas de segundo orden de transmisión del dolor que el nervio trigémino. La convergencia y la modulación central de localizaciones de aferencias nociceptivas como las procedentes de los Puntos Gatillo miofasciales (PGM) pueden justificar fácilmente estos fenómenos de referencia de dolor.
Un Punto Gatillo miofascial es una: “Zona hiperirritable en un músculo esquelético asociada con un nódulo palpable hipersensible, localizado en una banda tensa. La zona es dolorosa a la compresión y puede dar lugar a dolor referido característico, hipersensibilidad a la presión referida, disfunción motora y fenómenos autonómicos. Un PGM puede ser: activo, asociado, insercional, central, clave, latente, primario y satélite”.
Los PGM presentan una hipersensibilidad a la presión de los músculos y un dolor referido, que son signos atribuidos al dolor de la columna cervical en la clasificación internacional de las cefalalgias. Esto añade un apoyo a la posible contribución de los PGM al dolor cervical y a las cefaleas.
Jaeger establece relación entre la presencia de PGM en el esternocleidomastoideo y el temporal con las cefaleas cervicogénicas, a través de un estudio con 11 pacientes. Los pacientes que fueron tratados de esta musculatura mejoraron en la intensidad y la frecuencia de sus cefaleas. Aunque no hay más estudios que investiguen la relación de los PGM de la musculatura con la cefaleas cervicogénicas; si que se puede encontrar evidencia de una falta de control motor de la musculatura prevertebral cervical anterior en las cefaleas cervicogénicas .
También está estudiada la relación entre los PGM de la musculatura del cuello y los hombros con las cervicalgias mecánicas. Simons et al. reivindican que los PGM de los músculos de cuello y hombro, pueden jugar un papel importante en la génesis de las cervicalgias mecánicas. Fernández-de-las-Peñas et al. realizaron un estudio con un grupo de pacientes sanos y otro grupo con dolor cervical crónico. En el grupo sano aparecieron PGM latentes, mientras que en el grupo con cervicalgia, aparecieron PGM activos y latentes en casi todos los músculos valorados.
Un PGM activo es: “Punto gatillo miofascial que causa una queja clínica de dolor. Es siempre doloroso a la presión, impide la elongación completa del músculo, lo debilita, refiere un dolor reconocido por el paciente cuando es comprimido directamente, ocasiona una respuesta de espasmo local de las fibras musculares cuando es estimulado adecuadamente y, al ser comprimido, dentro de los límites de la tolerancia del paciente, produce fenómenos motores referidos y, a menudo, fenómenos autonómicos, generalmente en su zona de dolor referido, y ocasiona hipersensibilidad a la presión en esta zona de referencia”. El punto gatillo latente sólo duele a la presión, y está clínicamente dormido con respecto al dolor espontáneo, pero comparte el resto de características con el PGM activo.
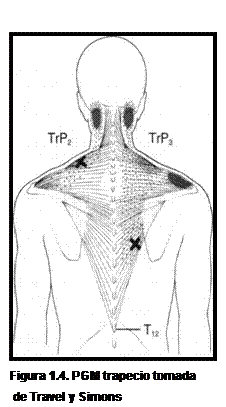
En el estudio de Fernández-de-las-Peñas et al. se estudiaron los PGM activos y/o latentes del músculo trapecio superior, el elevador de la escápula, los músculos suboccipitales y el esternocleidomastoideo. Sin embargo la presencia del trapecio inferior en estos estudios es nula, a pesar de que las fibras del trapecio inferior presentan un PGM central clave cuyo patrón de dolor referido afecta sobre todo a la zona suboccipital del mismo lado. A menudo, este punto, provoca el desarrollo de PGM satélites (PGM central inducido neurogénica o mecánicamente por la actividad de un punto gatillo miofascial clave) en el trapecio superior. Si valoramos el patrón de dolor compuesto que forman los puntos de ambas fibras del trapecio, obtendríamos un patrón muy similar al que se da en las cefaleas cervicogénicas.
La falta de conocimiento sobre la prevalencia de PGM en el músculo trapecio inferior es la razón principal para la realización de este estudio, que busca determinar la prevalencia de los mismos en las cervicalgias mecánicas inespecíficas y comprobar si existe una relación entre las que presentan un PGM en trapecio inferior, con las cefaleas cervicogénicas. Por lo expuesto anteriormente, los patrones de dolor referido de los PGM en el trapecio inferior pueden ser una causa del dolor en la zona suboccipital, característico de las cervicalgias mecánicas. Sin embargo, no existen estudios que evidencien este hecho. Por otro lado la activación del PGM en el trapecio superior (como PGM satélite) debido al PGM activo en el trapecio inferior, podría ser una causa de las cefaleas cervicogénicas, por el patrón de dolor referido que caracteriza al trapecio superior.
OBJETIVOS
2. OBJETIVOS
El objetivo principal de este estudio es conocer la prevalencia de la presencia de PGM en las fibras del trapecio inferior en las cervicalgias mecánicas crónicas inespecíficas.
Los objetivos secundarios han sido planteados debido a evidencia científica obtenida a partir del estudio de las características propias de los PGM del trapecio inferior:
- Observar la relación entre las presiones necesarias para provocar dolor en los PGM del trapecio superior e inferior, y valorar si puede existir una relación directa entre ellos. Es decir, que las presiones varíen de un modo proporcional entre ellas (debido a que son PGM clave y satélite).
- Establecer si existe relación entre los PGM del trapecio inferior y las cefaleas cervicogénicas (por el patrón de dolor compuesto de todo el trapecio).
MATERIALES Y MÉTODOS
3. MATERIALES Y MÉTODOS
El presente trabajo ha sido diseñado según un método cuantitativo, que describe distintas variables (PGM, trapecio inferior, cervicalgia mecánica, cefalea cervicogénica) y las relaciona, observando que ocurre y estableciendo una causa efecto de su relación, para probar una hipótesis (los PGM del trapecio inferior pueden ser la causa de una cervicalgia mecánica crónica).
El trabajo pertenece a los estudios observacionales descriptivos de prevalencia (estudio transversal). En este tipo de estudios, usando información individualizada, se intenta conocer para una población definida (personas con cervicalgia mecánica crónica inespecífica), qué determinados individuos presentan una determinada característica (PGM en trapecio inferior), en un momento dado en el tiempo, y en este caso además, establecer si existe relación con las cefaleas cervicogénicas.
El grupo de estudio consistió en pacientes que padecían una cervicalgia mecánica crónica inespecífica. Para establecer los pacientes que eran sujetos válidos para el estudio, se tuvieron en cuenta los siguientes criterios de inclusión y exclusión:
Inclusión
- Dolor cervical de más de 3 meses de evolución.
Exclusión
- Pacientes con enfermedad crónica degenerativa que pueda provocar lesión cervical y dolor (como artrosis, fibromialgia,…)
- Pacientes que hayan sufrido algún tipo de traumatismo cervical (accidentes de tráfico)
- Pacientes sometidos a cirugía cervical.
- Pacientes con síntomas neurológicos que se detecten en una valoración inicial.
A los pacientes que se creía que podían ser sujetos válidos para el estudio, se les pasó, en primer lugar, un consentimiento informado (anexo 1), que sirvió para explicar el objetivo del estudio y el modo de realización del mismo. De esta forma todos los pacientes que participaron lo hicieron de forma voluntaria y sabían las pruebas que se les realizarían.
La valoración inicial de cada paciente consistió en la realización de un cuestionario (anexo 2) sobre su dolor, y la aplicación de pruebas diagnósticas para conocer la integridad de las raíces nerviosas y si existían radiculopatías o compresión nerviosa a nivel cervical.
El cuestionario consta de 15 preguntas, de las cuales 5 podían excluir al paciente del estudio. Son las preguntas sobre si existe o no dolor de cuello (tenía que existir esta afectación), el tiempo de evolución del dolor (debía ser crónico) y la presencia o no de factores desencadenantes como accidente de tráfico o enfermedad reumatológica (no debía ser positiva ninguna de estas preguntas). El “síndrome de irritabilidad postraumática” identifica a un limitado número de pacientes con dolor miofascial que exhibe una marcada hiperirritabilidad del sistema nervioso sensitivo y de los PGM existentes. A veces se identifica a estos pacientes por sufrir una fibromialgia severa de instauración repentina asociada a un traumatismo físico y con PGM. El síndrome suele aparecer tras sufrir un traumatismo importante, como un accidente de tráfico, una caída o un golpe, aparentemente capaces de lesionar los mecanismos de modulación sensitiva de la médula espinal o del tronco cerebral. El paciente que sufre este síndrome presenta un dolor constante y puede tener múltiples PGM, que no constituyen la causa primaria de su patología . Esta es la razón de que estos pacientes fueran excluidos del estudio.
El resto de preguntas del cuestionario se refieren más al comportamiento del dolor (cuándo, cómo y dónde aparece, cuánto duele, cómo se alivia, etc.) Estas preguntas sirvieron para establecer relación entre el dolor de los pacientes y el dolor miofascial, del que son característicos los PGM. Además el cuestionario incluye datos personales sobre sexo, edad, tipo de trabajo, etc.
Para poder excluir a los pacientes que sufrían afectaciones nerviosas, se realizaron una serie de pruebas diagnósticas. Estas pruebas fueron la de Spurling y la de Distracción. La prueba de Spurling tiene como objetivo valorar la el dolor de la carilla articular vertebral y la irritación radicular. El paciente se encuentra en sedestación e inclina y rota la cabeza hacia cada lado. El clínico, que se encuentra detrás del enfermo, coloca una mano encima de la cabeza de este y con la otra golpea ligeramente sobre ella. Si el paciente tolera el golpe inicial, se procede a repetir la prueba con la columna vertebral cervical en extensión. Esta prueba ayuda a detectar síndromes facetarios y compresiones radiculares. Si existe irritación de las carillas articulares o una compresión de las raíces nerviosas, la exploración resulta muy dolorosa. Durante la extensión de la columna vertebral cervical se produce un estrechamiento del agujero intervertebral del 20-30%. Con este movimiento, la intensidad del dolor radicular se acentúa . La prueba de Distracción determina la presencia de radiculopatía cervical. El paciente se encuentra nuevamente sentado con el examinador en la vertical del lado afecto. Éste sostiene la cabeza del paciente con una mano bajo la mandíbula y la otra bajo el occipital. Debe realizar una tracción en sentido ascendente de la cabeza del paciente. Si el dolor decrece o desaparece mientras se mantiene la tracción es un resultado positivo .
Cualquier resultado positivo en cualquiera de estas dos pruebas diagnósticas hubiera supuesto la exclusión del paciente del estudio. De esta forma con la realización de la valoración inicial quedó una muestra de pacientes que cumplían los criterios de inclusión y ninguno de los de exclusión.
Este grupo de pacientes válidos para el estudio, fue sometido a una segunda valoración, en la cual se observó si existen PGM en las fibras inferiores del trapecio. Esta valoración se realizó con el paciente en sedestación. El paciente se abrazaba con ambos brazos de modo que las escápulas descansasen en una posición de abducción, estirando así las fibras musculares. El examinador con una palpación plana debía buscar alguna banda tensa en las fibras inferiores del trapecio. Si esta aparecía, dentro de ella debía aparecer un dolor exquisito a la presión de un nódulo hipersensible. Este dolor debía ser reconocible por el paciente como un dolor habitual si el PGM es activo. El trapecio inferior afectado con PGM se esperaba que tuviera una limitación dolorosa en su elongación (el borde interior de la escápula se encontraba más cercano a las espinosas de las vertebras dorsales, en comparación con el otro lado). Estos cuatro aspectos conforman los criterios esenciales para el diagnóstico de un PGM.
|
Criterios recomendados para identificar un PG activo o un PG latente |
|
Criterios esenciales
Observaciones confirmatorias
|
Tabla 3.1. Criterios para identificar un PGM tomada de Travel y Simons
Se le preguntó al paciente si el PGM refería dolor en otra zona, y si era así que indicara cuál.
Para obtener datos con los que posteriormente trabajar, se valoró la presión mínima a la que el paciente sentía dolor a la presión, esto es el umbral de dolor a la presión (UDP). Estos datos se obtuvieron gracias a un algómetro. Un algómetro es un instrumento de medida que consta de un puntero de goma que ejerce presión sobre los tejidos, y un medidor analógico circular en el cual se observa la presión ejercida por el puntero. En nuestra investigación fue usado el algómetro de Fischer. Del cual está comprobada la excelente reproducibilidad y validez de la medición del UDP en sujetos sanos . De la medición con un algómetro se pueden obtener tres tipos de información: el inicio del dolor local (UDP), el inicio del dolor referido (umbral de dolor referido) y la presión intolerable (tolerancia al dolor). Dado que la presión se aplica a través de una punta circular, su diámetro es un factor importante, y la medida que realmente se toma es la tensión (Kg/cm2) aplicada en la piel. En nuestro caso la punta del algómetro tiene 1 cm2 de superficie, por lo que la medida tomada en Kg era la misma que la tensión aplicada.
No se considera una información completamente objetiva debido a que depende de la sensación de dolor subjetiva del paciente. Para reducir la influencia de los errores estadísticos se medió tres veces la tensión en cada punto y se calculó la media.
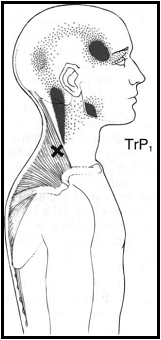

Tras valorar las fibras del trapecio inferior, se comenzó a la valorar la presencia de PGM en las fibras del trapecio superior. Para explorar estos puntos se situó también al paciente sentado. El músculo a valorar debía estar moderadamente laxo (la oreja y el hombro del mismo lado debían acercarse). Con una palpación en pinza, se separan las fibras del trapecio del subyacente supraespinoso y del ápex del pulmón. Las bandas tensas del trapecio se hacen rodar suavemente entre el pulgar y los dedos trifalángicos para localizar el nódulo hipersensible. El trapecio superior suele dar dolor referido al cuello, al occipucio y a la sien. Posteriormente, se recogieron los datos de UDP con el algómetro.
La captación de pacientes se realizó a través de: el servicio de Rehabilitación de la Clínica Cellosa de Torrejón de Ardoz (anexo 3), perteneciente al Grupo Censalud y el Servicio de Deportes de la Universidad de Alcalá de Henares (UAH).
RESULTADOS
4. RESULTADOS
La muestra consistió en 25 pacientes iniciales con cervicalgias mecánicas; 18 mujeres y 7 hombres.
De estos 25 individuos fueron excluidos 4 por accidente de tráfico, uno por enfermedad degenerativa y otro por padecer una cervicalgia aguda. La edad osciló entre los 18 y los 53 años, siendo la media de 32,37 años.
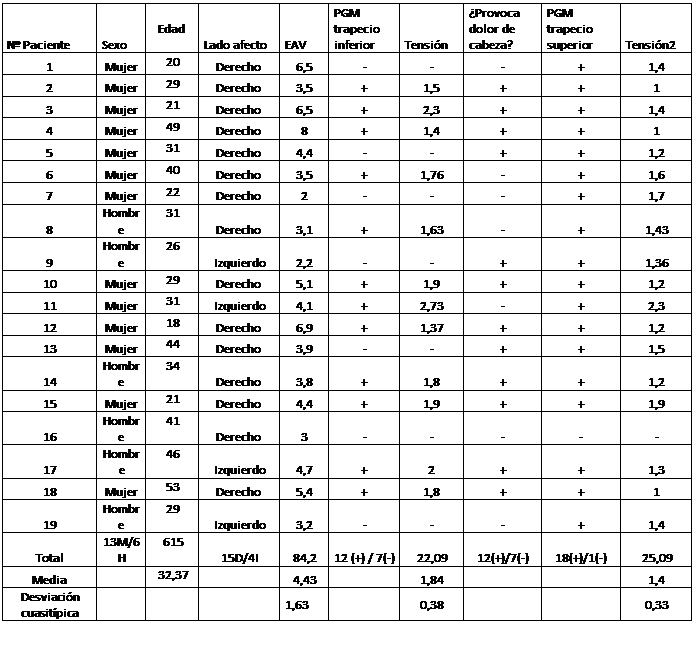
Tabla 4.1. Datos de todos los pacientes incluidos en el estudio (Resultados, medias y desviaciones)
Fue 19 el número de pacientes final con cervicalgia mecánica crónica inespecífica: 13 mujeres y 6 hombres. Únicamente 4 pacientes presentaron mayor afectación del trapecio izquierdo.
En el resto de casos la valoración se realizó en el trapecio derecho, por ser este el que presentaba los PGM. En la Escala Analógica Visual (EAV) para el dolor las puntuaciones varían entre 2 de mínima y 8 de máxima, siendo la media 4,43 sobre 10.
Son 12 los pacientes que tenían el PGM del trapecio inferior, por lo tanto la proporción de pacientes que cumplían esta condición es de 0.63, es decir un 63% de los pacientes de la muestra. Lo que indica una prevalencia de un 63% de PGM en trapecio inferior en cervicalgias mecánicas crónicas inespecíficas.
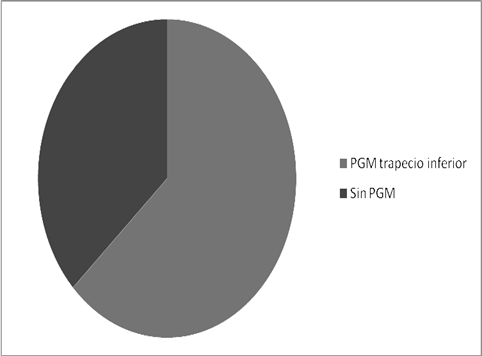
Figura 4.1. Proporción de individuos con PGM en trapecio inferior.
Dentro de los pacientes que sufrían este problema el 100%, es decir todos, presentaron además un PGM en el trapecio superior del mismo lado. Además 8 de estos pacientes referían dolor de cabeza al presionar el PGM del trapecio superior, es decir una proporción de 0,66.
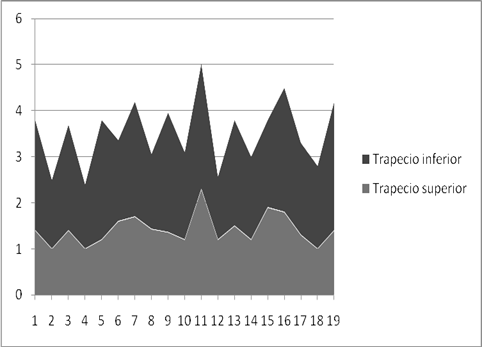
Figura 4.1. Relación de los valores de tensión de los PGM de trapecio superior e inferior
La variación del UDP en el trapecio inferior y el superior presenta algunas concordancias, aunque no es directamente proporcional. En la gráfica se muestran las líneas que dibujan los valores de tensión tomados en ambos PGM, y se puede observar, que estas líneas se moldean en muchos puntos descendiendo o ascendiendo de forma simultánea.
DISCUSIÓN
5. DISCUSIÓN
Este es un estudio que intenta conocer la influencia de los PGM del trapecio inferior en las cervicalgias mecánicas crónicas inespecíficas a través del cálculo de su prevalencia. Algunos pacientes referían dolor directamente a estructuras del cuello al presionar los puntos, otros sentían un dolor reconocible, pero no referían a otras estructuras. Parece que aunque el PGM sea activo o latente, tiene una influencia en las estructuras cervicales. Otros estudios como el de Férnandez-de-las-Peñas et al. hablan de la influencia de los PGM activos en el trapecio superior, esto coincide con los resultados de este estudio, ya que un 63% de los pacientes contaban con un PGM activo en el trapecio superior del lado afecto, que les evocaba el patrón de dolor referido a la cabeza. Además si contamos sólo con los pacientes con PGM en el trapecio inferior, aumenta la proporción de pacientes con PGM activo en trapecio superior (el 66,7%). Sirven estos datos para aumentar el conocimiento sobre la relación entre trapecio superior e inferior, ya que, como se explica en la introducción, el PGM del trapecio inferior es un PGM clave, y el del trapecio superior es un PGM satélite. En este estudio todos los pacientes que padecen PGM en el trapecio inferior tienen además PGM en trapecio superior, lo que coincide con lo expuesto en la teoría de Travel y Simons .
Los valores de las tensiones que hay que aplicar entre un PGM y otro en el músculo trapecio tienen una relación directa. Es decir, cuando la presión necesaria para activar un PGM en el trapecio inferior es más alta, también aumenta la tensión necesaria para activar el PG del trapecio superior (gráfica 4.2.). Esto se observa en los picos de la gráfica 4.2., que suelen ir parejos entre las distintas fibras del trapecio. Con estos resultados se puede predecir, que durante un tratamiento de cervicalgia mecánica crónica inespecífica, se podría disminuir la sensibilidad de un PGM del trapecio superior, a través del tratamiento del PGM del trapecio inferior y viceversa. Es decir, se podría alcanzar la inactivación de uno de los puntos a través del otro, si les une una relación de PGM clave y satélite. Lo que no se puede establecer es cuál fue el clave y cuál el satélite (sólo se puede saber cuando el tratamiento de uno consigue la inactivación del otro).
Otro dato interesante de nuestro estudio es la prevalencia del sexo femenino en la muestra; aunque ya es un dato evidenciado que las enfermedades reumáticas tienen un ligero mayor impacto en las mujeres (sobre todo afectaciones como el dolor miofascial o la fibromialgia).
También cabe destacar la prevalencia de PGM en el lado derecho con respecto al izquierdo. Suponemos que esto se relaciona directamente con causas posturales, pero podría ser una nueva hipótesis para futuros estudios.
Además de haber estudiado la prevalencia de la presencia de PGM del trapecio inferior en las cervicalgias mecánicas crónicas inespecífica, este estudio abre un camino para estudiar la influencia de este mismo músculo en las cefaleas cervicogénicas. Sería necesario realizar un estudio en el que se tratara el trapecio inferior a los pacientes con cefaleas cervicogénicas, para demostrar si la influencia es directa. Pero en nuestro trabajo hemos evidenciado, que el 66% de los pacientes que poseen un PGM en trapecio inferior padecen además dolores de cabeza. No podemos establecer si el dolor de cabeza (zona occipital) es provocado directamente por el patrón de dolor referido del trapecio inferior, o por su influencia en el PGM satélite del trapecio superior. Lo que sí podemos afirmar es que parece que hay una relación causa-efecto entre los PGM del trapecio inferior y superior y la cefalea cervicogénica.
Los datos obtenidos en este estudio no pueden extrapolarse a toda la población, debido a que la muestra de individuos que participó en el estudio no es lo suficientemente grande ni cumple todos los criterios necesarios para ello. Sin embargo, son datos que pueden ayudar si se tienen en cuenta a la hora de llevar a cabo nuestra práctica clínica habitual.
CONCLUSIONES
6. CONCLUSIONES
Como conclusión final podemos dar respuesta a todos los objetivos planteados al inicio del estudio:
- Los PGM del trapecio inferior parecen tener relación con las cervicalgias mecánicas crónicas inespecíficas.
- La relación entre los PGM del trapecio superior e inferior no es directamente proporcional, pero si encontramos similitudes en el dibujo de las gráficas, que nos permiten establecer una relación entre la presión necesaria para alcanzar el UDP.
- Parece que las cefaleas cervicogénicas guardan una relación causa-efecto con los PGM del trapecio, ya sea a través de los puntos de las fibras superiores de este músculo, o a través de las fibras inferiores del mismo.
BIBLIOGRAFÍA
(1) Franco ML. Bloqueos diagnóstico-terapéuticos de carillas articulares cervicales. Rev Soc Esp Dolor 2009;16(2).
(2) Kazemi A, Muñoz Corsini L, Martín Barallat J, Pérez Nicolás M, Henche M. Estudio etiopatogénico de la cervicalgia en la población general basado en la exploración física / Etiopathogeni study of cer vicalgia among the general population based on the physical examination. Rev Soc Esp Dolor 2000 Mayo;7(4):220-224.
(3) Putz RV, Pabst R. Sobotta. Atlas de anatomía humana. 22ºed ed. Madrid: Medica Panamericana; 2006.
(4) Moore LK, Agur MRA. Fundamentos de anatomía con orientación clínica. 2º ed. Madrid: Panamericana; 2003.
(5) Montero FAL. Cervicalgias y cervicobraquialgias. Available at: https://www.sogacot.org/rdDCG.asp?d=revisiones&f=Montero_Cervical.pdf.
(6) Simons DG, Travell JG, Simons LS. Travel y Simons. Dolor y disfunción miofascial. El manual de los puntos gatillo. VOLUMEN 1. Mitad superior del cuerpo. 2º ed. Madrid: Médica Panamericana; 2002.
(7) Pareja JA, Lafuente A, O’Mullony I. Cefalea cervicogénica. Diagnóstico, diagnóstico diferencial y principios generales del tratamiento. Rev Soc Esp Dolor 2005;12:24-32.
(8) Jaeger B. Are cervicogenic headaches due to myofascial pain and cervical spine dysfunction? Cephalalgia 1989;9:157-164.
(9) Fernández-de-las-Peñas C, Alonso-Blanco C, Miangolarra JC. Myofascial trigger points in subjects presenting with mechanical neck pain: A blinded, controlled study. Man.Ther. 2007 2;12(1):29-33.
(10) Buckup K. Pruebas clínicas para patología ósea, articular y muscular. Exploraciones-Signos- Síntomas. 4º ed. Barcelona: Masson; 2000.
(11) Jurado Bueno A, Median Porqueres I. Manual de pruebas diagnósticas. Traumatología y ortopedia. 1º ed. Barcelona: Paidotribo; 2002.
(12) Castro Olivares PC, Contreras Vergara LK. Umbral de dolor a la prueba de presión en sujetos sanos y en pacientes con dolor crónico miofascial de los músculos masetero y temporal. Chile: Universidad de Chile. Facultad de Medicina. Escuela de vendaje neuromuscularlogía.; 2006.
(13) Fischer AA. Pressure algometry over normal muscles. Standard values, validity and reproducibility of pressure threshold. Pain 1987 7;30(1):115-126.
ANEXOS
ANEXO 1. Consentimiento Informado para Participantes de Investigación
El propósito de esta ficha de consentimiento es proveer a los participantes en esta investigación, con una clara explicación de la naturaleza de la misma, así como de su rol en ella como participantes.
La presente investigación será conducida por Paloma Alba Díaz, de la Universidad de Alcalá de Henares. La meta de este estudio es establecer la relación entre la presencia de Puntos Gatillo Miofasciales en la musculatura del cuello y los dolores de cabeza de origen desconocido. Por lo tanto, se realizará una valoración totalmente NO INVASIVA consistente en la búsqueda de Puntos Gatillo Miofasciales en la musculatura implicada y la medición del dolor a la presión mediante un algómetro, en estos mismos puntos.
Si usted accede a participar en este estudio, se le pedirá responder un cuestionario sobre el dolor. Esto tomará aproximadamente 15 minutos de su tiempo.
La participación es este estudio es estrictamente voluntaria. La información que se recoja será confidencial y no se usará para ningún otro propósito fuera de los de esta investigación. Sus respuestas al cuestionario y a la entrevista serán codificadas usando un número de identificación y por lo tanto, serán anónimas.
Si tiene alguna duda sobre este proyecto, puede hacer preguntas en cualquier momento durante su participación en él. Igualmente, puede retirarse del proyecto en cualquier momento sin que eso lo perjudique en ninguna forma.
Desde ya le agradecemos su participación.
Acepto participar voluntariamente en esta investigación, conducida por Paloma Alba Díaz. He sido informado (a) de que la meta de este estudio es ______________________________________________________________________
Reconozco que la información que yo provea en el curso de esta investigación es estrictamente confidencial y no será usada para ningún otro propósito fuera de los de este estudio sin mi consentimiento. He sido informado de que puedo hacer preguntas sobre el proyecto en cualquier momento y que puedo retirarme del mismo cuando así lo decida, sin que esto acarree perjuicio alguno para mi persona.
Entiendo que una copia de esta ficha de consentimiento me será entregada, y que puedo pedir información sobre los resultados de este estudio cuando éste haya concluido.
--------------------------------------------------------------------------------------------------------------------
Nombre del Participante Firma del Participante Fecha
(En letras de imprenta)
Persona de contacto:
Paloma Alba Díaz
Tlf: ---------------
ANEXO 2. Cuestionario
El siguiente cuestionario nos permitirá conocer más información sobre usted y su dolor de cuello. Por favor, lea atentamente las preguntas y responda según su caso. Muchas gracias.
- ¿Sufre usted dolor de cuello?
- No
- Sí
- ¿Tiene usted dolor de cuello en este momento?
- No (pase a la pregunta 4)
- Sí
- En la línea que se muestra a continuación, marque con una X el punto donde localizaría su dolor actual, siendo 0 el punto de no dolor y 10 el peor dolor imaginable.
__________________________________________
- 10
- En un mes, aproximadamente ¿cuantos días tiene usted dolor de cuello?
___________días por mes
- ¿Cuándo comenzó a padecer usted dolor de cuello?
- Menos de 3 meses
- Más de 3 meses
- Si Ud. pudiera valorar su dolor de cuello habitual en la misma escala que la pregunta 3 (0 no hay dolor y 10 es el peor dolor imaginable), ¿qué valor le daría a su dolor?
- 10
- ¿Ha sufrido usted algún golpe ya sea por caída o por accidente de tráfico por ejemplo, que le haya podido lesionar el cuello?
- No
- Sí
- ¿Se le ha realizado alguna intervención quirúrgica a nivel de la columna cervical (cuello)?
- No
- Sí
- ¿Padece alguna enfermedad crónica (fibromialgia, artrosis,…) qué se pueda relacionar con su dolor de cuello?
- No
- Sí ¿Cuál?_________________________
- ¿Sus dolores de cuello se suelen acompañar de dolor de cabeza?
- No (pase a la pregunta 12)
- Sí
- Sus dolores de cabeza se sienten (puede elegir más de una opción)
- A ambos lados de la cabeza
- En un lado solamente
- En la parte de la frente/ojos
- La parte posterior de la cabeza (hacia la nuca)
- Su dolor de cuello se produce
- En la parte posterior del cuello
- En los laterales del cuello
- En la parte anterior del cuello
- ¿Cuándo le duele más el cuello?
- Por la mañana
- Al final del día
- Toda la noche (No me deja dormir)
- ¿Relacionaría usted su dolor de cuello con algún factor desencadenante? Descríbalo_________________________________
- ¿Cómo alivia su dolor de cuello habitualmente?
- Fármacos
- Relajación
- Calor
- Otros:___________________
Datos personales
Nombre: ____________________
Apellidos: ____________________
Sexo: F M
Número de identificación personal:__________
Fecha de Nacimiento: _ _/ _ _ / _ _ _ _
Edad:
Ocupación:
Datos de contacto
Dirección: ________________
Teléfono 1: ___________ Teléfono 2: _______________
ANEXO 3. Autorización Clínica