AUTOR:
Ismael S. López López.
Licenciado en Educación Física, especialista en Fútbol.
Estudiante 3º de Fisioterapia. Universidad de Sevilla.
Doctorando en Educación Física.
Jugador profesional de fútbol del Xerez CD.
1.- INTRODUCCIÓN.
La tendinopatía rotuliana, ha hecho su aparición en el fútbol como una lesión muy frecuente, coincidiendo con los avances metodología de entrenamiento, básicamente de la fuerza, basadas en la pliometría y la musculación, que sobresolicitan severamente al tendón, unido a las técnicas propias del deporte, que también tienen mucha implicación.
Ante ello, la preparación física y la fisioterapia del deporte, y en concreto la del fútbol, han de dar una solución eficaz y satisfactoria. Esta situación, ha hecho que nos planteemos, si los medios y los protocolos específicos que se utilizan para el tratamiento de la lesión, son lo suficientemente eficaces para responder a las exigencias que, el propio futbolista, el cuerpo técnico y el entorno de un club profesional, someten al preparador físico, y sobre todo al cuerpo medico y fisioterapéutico.
Ante esta situación, y con el propósito de avanzar y cubrir necesidades dentro del ámbito del fútbol, hemos propuesto en este artículo, una Conceptualización (definición, clínica, etiopatogenia y tratamiento quirúrgico) de la lesión para conocerla en profundidad, y la exposición de los Medios que creemos necesarios y eficaces, a nuestra opinión, para el tratamiento de la tendinopatía rotuliana.
Posteriormente, en otro artículo complementario a éste, presentamos una propuesta de Protocolo de Tratamiento y otro de Prevención específicos para la lesión contextualizados en el fútbol, que vendrán de la mano del fisioterapeuta y del preparador físico, con la intención de evitar las recidivas y la cronificación, y porque pensamos que la mejor curación pasa... por la prevención.
2.- OBJETIVOS DEL TRABAJO.
- Conceptualizar la tendinopatía rotuliana como patología: definirla, exponer la clínica, posible etiología y patogenia y, conocer su tratamiento quirúrgico.
- Exponer los medios de tratamiento eficaces para el tratamiento conservador de la Tendinopatía Rotuliana en el ámbito del fútbol. Se presentarán todos los parámetros operativos de cada uno de los medios expuestos, que creemos, es lo más útil e importante.
3.- CONCEPTUALIZACIÓN DE LA TENDINOPATÍA ROTULIANA.
3.1.- Definición.
Lo primero que hemos de aclarar, es que a pesar de ser más conocida como Tendinitis Rotuliana, la bibliografía nos ha hecho entender, que la etiopatogenia de la patología, se aleja del concepto tradicional (y respondiendo a su denominación de tendin”itis”) de inflamación pura del tendón patelar, para acercarse a otros mecanismos relacionados con la degeneración del tejido tendinoso (especialmente del colágeno), acompañado de microrroturas y microcalcificaciones de fibras tendinosas... (Sánchez, JM. 2001, 2003, Vilaró 1993, Plaja 2003), por lo que hemos creído más conveniente, adoptar el concepto que se baraja actualmente de TENDINOPATÍA ROTULIANA, en vez de Tendinitis Rotuliana.
La definición que proponemos es la siguiente: “Es una alteración patológica del tejido tendinoso insercional por sobrecarga, esfuerzos y/o microtraumatismos repetitivos que suele aparecer de forma insidiosa, en la que se aprecia una degeneración del tejido colágeno del tendón acompañado normalmente de microrroturas y microcalcificaciones, focalizada en la inserción del tendón patelar en la rotula, aunque también se entienden como tal, las que se focalizan en la inserción en la tuberosidad anterior de la tibia”.
Otras denominaciones de esta patología son:
- “Rodilla de saltador.” - “Jumper´s Knee”.
- Entesopatía rotuliana - Insercionitis rotuliana.
- Patología de Piulaschs y Aznar García.
3.2.- Clínica.
El cuadro clínico más común de la tendinopatía rotuliana es el siguiente (Pérez García, 1989, Jolín y Silvestre, 2002, Vilaró, 1993):
- Dolor en la parte anterior del aparato extensor de la rodilla, localizado específicamente, en el polo inferior de la rótula principalmente o secundariamente, en su inserción tibial, apreciado a la palpación.
- Dolor en actividades como correr, saltar, arrancar, bajar escaleras, incluso al caminar, en estadios avanzados.
- Dolor al doblar o al enderezar la pierna, o estar mucho tiempo con la rodilla flexionada, como en el cine, en el coche...
- Debilidad de la rodilla, sin atrofia objetivable.
- Posible retracción de los cuádriceps.
- A veces, signos de inflamación y elevación de la temperatura local.
- En Radiología, a veces microcalcificaciones.
Blazina 1972 clasificó el cuadro en 4 fases dependiendo de la sintomatología y el nivel de afectación funcional:
Fase I: Dolor solo después de la actividad deportiva sin ninguna afectación funcional.
Fase II: Dolor en la actividad y después pero puede competir.
Fase III: Dolor antes durante y después de la actividad deportiva, que incluso le puede causar problemas cotidianos.
Fase IV: Rotura del tendón.
3.3.- Etiología.
La etiología de esta patología es muy controvertida, y existen muchas teorías u opiniones que lo pueden explicar. Destacamos las siguientes:
- Factores de ejecución técnica y factores individuales (por la tendencia a sufrir este tipo de lesiones de algunas personas) (Jolín y Silvestre, 2002).
- Alteraciones biomecánicas a nivel de la articulación femoro-patelar: ángulo “Q” aumentado, alteraciones biomecánicas a nivel de la articulación del pié: valgo, varos, cavos... de retropié, alteraciones biomecánicas a nivel de la articulación de la cadera.
- Factores Endógenos Generales: Perturbaciones circulatorias isquémicas, Microtraumatismos repetitivos y acumulados, Edad, Psicológicos e inmunológicos.
- Factores exógenos: Climáticos (sobre todo el frío y la humedad), Terrenos duros o muy blandos, Tipo de deporte (sobre todo los del tren inferior, con predominancia de saltos), Tipo de entrenamiento y/o falta de equipo y técnica adecuada, Escaso aporte hídrico, deshidratación del tejido colágeno.
3.4.- Bases del Tratamiento Quirúrgico.
El tratamiento quirúrgico, debe contemplarse únicamente, cuando fracase el tratamiento conservador, mantenido hasta el último momento, dándole un plazo de hasta 6 meses, o cuando sea necesario para tratar la causa de la tendinopatía (De Bandt, M., 2000).
Existen distintas técnicas quirúrgicas descriptas por numerosos autores, pero todos tienen puntos en común, que es lo que nos parece más valido:
- La resección del tejido anormal o necrosado del tendón.
- La realización de tenotomías longitudinales en el tercio proximal del mismo (“peinado del tendón”.
- Las perforaciones o resección del polo distal extrarticular de la rótula.
4.- MEDIOS FISIOTERÁPICOS.
1.- Crioterapia y Termoterapia.
2.- Masoterapia: MTP de Ciryax, Criomasaje, Masaje descontracturante.
3.- Electroterapia: Electroestimulación, Microondas y Onda corta, Láser, Ultrasonidos, Electroanalgesia (Interferenciales, Tens), Terapia Combinada, Crioiontoforesis.
4.- Cinesiterapia: Estiramientos y Potenciación/fortalecimiento.
5.- Vendajes Funcionales.
6.- Reeducación Propioceptiva.
7.- Otras medidas: Ondas de Choque, T.E.P.T, Infiltraciones.
+
Medidas de Dosificación del Entrenamiento: responsabilidad del Preparador Físico.
1.- CRIOTERAPIA / TERMOTERAPIA.
1.1.- CRIOTERAPIA:
Sustracción local de calor con fines preventivos o terapéuticos.
Efectos:
- Disminuye la
excitabilidad y velocidad de conducción nerviosa: disminuye el dolor
- Vasoconstricción local y posterior vasodilatación: reduce el edema y la inflamación
Tiempo de aplicación: 15-20 minutos.
Técnicas:
-
Cold-pack.
- “Pulpos“ de hielo (= bolsa con abertura de hielo picado con cinchas de neopreno para ajustar).
- Bolsas de gel reutilizables.
1.2.- TERMOTERAPIA:
Aplicación local de calor con fines terapéuticos en la fase crónica de la lesión.
Produce:
-
Hiperemia:
eliminación residuos traumáticos
- Disminución del dolor
Nos referimos a técnicas de aplicación, sencillas y funcionales:
- Manta eléctrica.
- Fango / barro y Parafina.
- Microondas, Onda Corta e Infrarrojos que veremos en el apartado de electroterapia.
2.- MASOTERAPIA.
2.1.- M.T.P. de Cyriax.
Objetivos:
-
Generar una hiperemia:
facilita la analgesia de la zona lesionada.
-
Movilizar fibras tendinosas:
evitar adherencias / cicatrices intratendinosas.
-
Evitar adherencias y restaurar el movimiento indoloro del tendón sobre su vaina.
Dosificación:
3-4 min. SUBAGUDOS (3d/s)
10-15 min. CRÓNICOS (5d/s)
Total: 15-20 sesiones
“Cuanto + precoz + eficaz es el M.T.P. Cyriax”
2.2.- CRIOMASAJE
Hiperemia local reactiva: efecto analgésico
Aplicación previa al M.T.P. Cyriax: sesión menos dolorosa
Tiempo de aplicación: 10-15 min.
Formas de aplicación:
- Masaje superficial circular
-
Masaje superficial longitudinal
2.3.- MASAJE DE DESCARGA
Objetivos.
Reducir la tensión que ejerce el músculo sobre el tendón afectado.
Técnicas
Roce superficial, Roce profundo, Amasamiento, Fricción, Presiones, Vibración y Sacudidas.
3.- ELECTROTERAPIA.
Objetivos.
-
Reducir el dolor.
- Disminuir la inflamación.
- Descontracturar el músculo del tendón afecto.
- Favorecer regeneración tendinosa.
- Deshacer adherencias y zonas fibrosadas.
- Fortalecer y potenciar la musculatura.
3.1.- ELECTROESTIMULACIÓN.
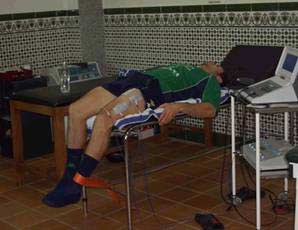
- Electroestimulación Isométrica en Estiramiento: EE. Is. Estiramiento: (Ver fotos).
El paciente se pone decúbito supino sobre una camilla, con la rodilla flexionada a 90º aprox. La rodilla tendrá por delante, algún tipo de tope o sujeción para que al hacer la contracción el electroestimulador más la ayuda activas que hará el paciente, la pierna no se mueva de la posición de estiramiento, siendo entonces, una contracción isométrica. La sujeción puede ser, una cincha de velcro, una toalla atada a ambas patas de la camilla...
Inicialmente, se utilizarán unos parámetros de 50 Hz y 350 us. Estos parámetros, irán evolucionando hacia aumentar las frecuencia (55, 60, 65, 70 Hz) en las semanas siguientes. Las series y las repeticiones serán al inicio: 3 x 10 rep mantenidas toda la semana. Se irán modificando en función de la evolución y de la respuesta a dichas ejercitaciones del paciente. Como norma general se hará la siguiente progresión:
2 x 10, 3 x 10, 2 x 12, 1 x 10, 1 x 8.

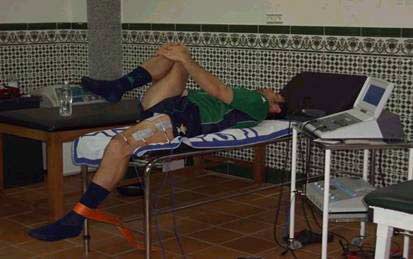
- Electroestimulación Isométrica en Estiramiento Máximo: EE. Is. Estir. Max: (Ver foto).
En este ejercicio, la pierna contraria a la que está contrayendo, se hará una flexión de cadera, y se abraza con los brazos la pierna, para no tener que hacer fuerza para mantenerla en esa posición. De esta forma, se consigue una retroversión de la pelvis un poco mayor, aumentando el estiramiento. Sigue los mismos parámetros que el anterior.
Resto de Parámetros:
-. Calentamiento de 2 min a 10 Hz.
-. 4 seg de contracción.
-. 8 seg reposo entre contracciones.
-. Reposo de 2 min entre series.
-. 2 x 10 rep. de inicio.
3.2.- ONDA CORTA PULSÁTIL
Tendinopatía en fase Subaguda.
Método inductivo
Potencia: 100 W
Frecuencia: 150 Hz
Duración del impulso: 0,01 msg
Tiempo aplicación: 20’
Tendinopatía en fase Crónica
Método inductivo
Potencia: 100 W
Frecuencia: 200-300 Hz
Duración del impulso: 0,015-0,022 msg
Tiempo de aplicación: 20’
3.3.- ULTRASONIDOS.
ERA: 0,5 cm2
Cabezal: 5 cm
3 MHz: Tendinopatía Superficial
1 MHz: Tendinopatía Profunda
Tendinopatía en fase Subaguda : Tiempo de aplicación: 1’ por cabeza sónica.
Tendinopatía en fase Crónica: Tiempo de aplicación: 2’ por cabeza sónica
Dolor: Inflamación:
• U.S. Pulsátil • U.S. Pulsátil
• Frecuencia:100 Hz • Frecuencia:50 Hz
• Potencia:0,3-0,5 W/cm2 • Potencia:0,3-0,5 W/cm2
U.S. Pulsátil.
Frecuencia: 100 Hz Dolor
Frecuencia: 50 Hz Inflamación
Potencia: 1,2-1,5 W/cm2
U.S. Continuo : Tiempo de aplicación: 2’ por cabeza sónica. Aplicar en
Cicatrices fibrosadas posrotura
Calcificaciones
Adherencias
Potencia: 0,4-1,2 W/cm2
3.4.- TERAPIA COMBINADA: U.S + I.F.
U.S. Pulsátil + C. Interferenciales
- Frecuencia: 100 Hz - Frec. Portadora: 4000 Hz
- Potencia: 0,5-0,7 W/cm2 - AMF: 80 Hz
- Espectro: 20 Hz
- Programa del espectro: 30/1/30
3.5.- LÁSER:
Tiempo de aplicación: 3’.
Láser: 500mW
T. Aguda. T. Crónica.
Potencia: 18 J/cm2 Potencia: 18 J/cm2
Frecuencia: 700 Hz Frecuencia: 1200 Hz
3.6.- CORRIENTES INTERFERENCIALES.
Objetivo:
Descontracturar la musculatura correspondiente al tendón afectado
. Técnica de aplicación: tetrapolar.
Parámetros:
Frecuencia portadora: 2500 Hz
AMF: 5 Hz
Espectro: 15 Hz
Programa del espectro: 1/1
3.7.- CRIOIONTOFORESIS.
Con un aparato (con nevera para congelar las mezclas), se consigue hacer como un cubito de hielo introducido en un soporte (tiene una clavija para la llegada de la corriente), que es aplicado como polo positivo o negativo, según la polaridad del medicamento, y cuya composición es de suero fisiológico mezclado con medicamento antiinflamatorio ionizado.
Objetivo:
Disminuir la inflamación local, y con ello posible dolor, a partir de la aplicación del frío del hielo y del antiinflamatorio ionizado a la vez.
Otro electrodo adhesivo, cierra el circuito colocado en cualquier otra zona cercana (cuádriceps, por ejemplo).
Las aplicaciones son de 15´ y será el médico el que prescriba el medicamento a aplicar en la mezcla.

4.- VENDAJE FUNCIONAL.
Objetivos.
- Disminuir las solicitaciones impuestas a los tendones
- Mantener el tendón en posición relajada
- Contribuir a la acción antiálgica.
Indicaciones.
-
Crear un sistema de sustitución parcial de la acción muscular: disminuir las molestias en el tendón
-
Ejercer una compresión relativa sobre el tendón: reducir y amortiguar vibraciones causadas por ondas de choque
Tipos:
- Vendaje Infrarrotuliano o de Cabot: cincha inextensible infrarrotuliana.
- Vendaje Suprarrotuliano: cinchas inextensibles en oblicuo, que pasan por la parte superior de la rótula, para descenderla, y con ello, disminuir la tensión del tendón. Es más aparatoso, más penoso de hacer y menos funcional.
5.- CINESITERAPIA.
Es uno de los puntos que presentamos como más novedosos en nuestro protocolo (nos referimos principalmente a la parte de potenciación/fortalecimiento), junto con la electroestimulación isométrica en estiramiento, por no ser un medio muy utilizado con estas variables. Estos ejercicios, serán en un primer momento, parte del tratamiento, pero en un segundo momento, una vez remitida la sintomatología, formaran parte del programa de prevención de las recaídas, con algunas variaciones.
5.1.- ESTIRAMIENTOS:
Aumentar la amplitud de movimiento de los músculos que proveemos retraídos o en excesiva acortamiento (y por tanto tensión), nos ayudaran a permitir por un lado, la ejecución de los movimientos más armoniosa, coordinada y con menos esfuerzo, y por otro, ayudará a minimizar o corregir desequilibrios, del tipo, rotula alta (donde el vasto externo y el tensor de la fascia lata está retraídos y retráctiles, aumentando el desequilibrio externo de la rótula).
Se estirarán los siguientes músculos en el protocolo:
- Cuádriceps en conjunto. Recto anterior del cuádriceps en particular.
- Tríceps sural (un acortamiento ayuda a un posible flexo de rodilla).
- Isquiotibioperoneales (sobre todo cuando hay ligero flexo o acortamiento de isquios).
- Movilizaciones pasivas de la rótula, para evitar adherencias (lo incluimos en este apartado aunque no sea un estiramiento propiamente dicho, por similitud en los efectos).
Efectos:
-
Reducir tensión muscular
, y con ello, la tensión del tendón.
- Mejorar coordinación, amplitud y soltura de los movimientos.
- Corregir posibles desequilibrios patelares.
Técnicas:
Estiramientos pasivos.
Estiramientos activos.
P.N.F: en acortamientos o retracciones importantes, en sesiones específicas para mejorar la flexibilidad o amplitud de movimiento.
5.2.- POTENCIACIÓN / FORTALECIMIENTO:
- Excéntricas hasta rodillas – cadera 70-90º de flexión en cadena cerrada con tirantes de musculación, cuidando de ponerlos por debajo del hueco poplíteo y de la cabeza del peroné, para no comprimir el nervio ciático poplíteo externo: descenso excéntrico lento, mantenimiento isométrico de 4 seg en 70-90º y ascenso concéntrico normal o asistido en caso de estadios avanzados. Lo llamaremos = Exc. rod.-cad. 70-90º CCC.
Existirá una progresión hasta llegar a la angulación de 70-90º de rodilla y cadera, de la siguiente manera, cambiando de una a otra de semana en semana.
- Angulación de 45º.
- Angulación de 70º
- Angulación de 90.
Iniciarán la dosificación, con 2 x 10, que se mantendrá toda la semana durante las 2-3 sesiones que se hagan de tratamiento específico. Posteriormente se modificarán, siguiendo las mismas pautas de la siguiente forma: 3 x 10, 3 x 10, 2 x 8, 1 x 8 hasta el final del tratamiento.


- Excéntricas con rodilla a 70-90º y cadera a 0º de flexión en cadena cinética cerrada con tirantes de musculación = Exc. rod. 70-90º cad. 0º CCC.
Este ejercicio no se hará hasta bien llevadas 2 semanas del ejercicio anterior, puesto que es algo más agresivo, y necesita un poco de adaptación muscular previa.
De la misma forma, no se iniciará con la angulación extrema de 70-90º de rodillas 0º de cadera, sino que se irá llegando a ésta de forma progresiva:
70º rod + 70º cad, 70º rod + 45º cad., 70º rod + 0º cad., 90º rod + 0º cad.
La dosificación será de la siguiente manera, siguiendo la misma dinámica que el anterior (se mantendrá cada una de estas dosificaciones, toda la semana): 1 x 8, 1 x 10, 2 x 8, 2 x 10, 3 x 8, 3 x 10.

- Idem Excéntricos rodilla-cadera 70-90º Cadena Cinética Cerrada pero colocando pesos progresivos, que el paciente coge con los brazos y los apoya sobre el pecho = Exc. Rodilla-cadera 70-90º CCC Sobrec.

Este ejercicio último, no se hará hasta llevadas unas semanas de los 2 primeros, por que tienen una implicación neuromuscular importante, y necesitan de una adaptación de fuerza mínima. Se dosificación será, siguiendo la dinámica explicada para los anteriores: 1 x 5, 2 x 5, 2 x 6, 1 x 6.
6.- REEDUCACIÓN PROPIOCEPTIVA.
Facilitación Neuromuscular Propioceptiva = FNP.
Dentro de este apartado, haremos ejercicios directamente en carga, con desequilibrios y sobre planos estables y posteriormente inestables.
Es importante remarcar, que la rodilla no debería pasar de una flexión de 60º, pues la tensión es grande, para un tendón patológico o en recuperación, pasado este límite (Benezis, 1989).
Ejemplos:
- Paciente en monopedestación en el suelo y descalzo, movilizando la pierna en vuelo, delante, detrás, haciendo círculos.
- Ejercicios sobre plato de Böller y Freeman.
- Desequilibrios externos en bipedestación, sobre plancha móvil.
- Idem con ojos vendados.
- Otros.
Su dosificación será: 3 ejercicios en casa sesión, variándolos de una sesión para otra, de entre todas las posibilidades que existan, y para que no haya adaptación y con ellos disminución de la estimulación.
7.- OTRAS MEDIDAS TERAPÉUTICAS.
7.1.- ONDAS DE CHOQUE.
Las ondas de choque son ondas mecánicas, similares a los ultrasonidos, pero con una frecuencia y densidad de energía más alta. La onda de choque se origina en un aparato especial fuera del cuerpo humano y se concentra en un punto de acción (zona de tratamiento). Durante el tratamiento la piel no sufre ninguna lesión. Las ondas se expanden según leyes de la acústica.
Dado que la mayoría de los tejidos presentan propiedades acústicas similares al agua, las ondas de presión se propagan en el cuerpo sin originar daños en los tejidos circundantes. Los depósitos de calcio en el tendón, al tener otras propiedades acústicas, rompen la onda de presión y son desmenuzados.
El tratamiento no es invasivo ni cruento. En la aplicación en tendinopatías, no se observa ninguna acción destructora; por el contrario, las calcificaciones en los tendones pueden disolverse y los estados dolorosos crónicos, posiblemente por una acción directa sobre las fibras dolorosas, pueden desaparecer. El objetivo principal es provocar una reacción inflamatoria en la zona, mediante el estrés traumático de las ondas, para estimular la reparación.
Durante un corto periodo de tiempo después del tratamiento se produce el llamado dolor de resorción. Hasta la fecha no se han descrito empeoramiento de larga evolución. En el desarrollo del dolor después del tratamiento se pueden distinguir cuatro fases:
- Fase 1: Alivio inmediato del dolor hasta 6 horas después del tratamiento.
- Fase 2: Aumento notable del dolor en comparación al estado inicial, durante 1-4 días.
- Fase 3: El 50-60 % de mejoría gradual durante el cuarto o quinto día hasta que el tratamiento finaliza.
- Fase 4: Efecto Completo de la mejoría en la cuarta/sexta semana después del tratamiento.
Se puede utilizar (algunos estudios experimentales consultados así lo han hecho):
Generador de Ondas de Choque radiales Swiss DolorClast
* Punto de aplicación localizado mediante “biofeedback”
* Nº de impactos: 2500-3000.
* Frecuencia de los impactos: 8 Hz
* Densidad energética: 0,16mJ/mm2
* Nº de sesiones: 3 o 5
* Intervalo entre sesiones: 1 semana.
7.2.- TÉCNICA ELECTROLISIS PERCUTÁNEA TRANSTENDINOSA: TEPT.
Es una técnica, que tiene una fundamentación muy sugerente y lógica. No es una de la más utilizadas ni conocidas, no por ello, menos efectiva. Se basa en la aplicación de unas agujas en los puntos de dolor del tendón, que son pinzadas por lo que representa un electrodo negativo, que trasmitirá corriente galvánica. El otro electrodo, el positivo, es superficial adhesivo normal, que sirve para cerrar el circuito, y se coloca en cualquier lado de la pierna o muslo. Se aplica una corriente de baja frecuencia, normalmente, de entre 2-8 Hz.
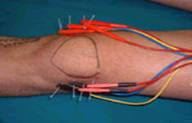
Imagen: TEPT en el alerón rotuliano interno y en la cara profunda y proximal de la inserción (Sánchez et al 2003).
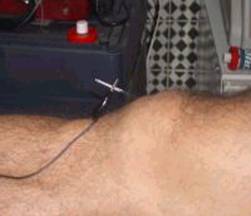
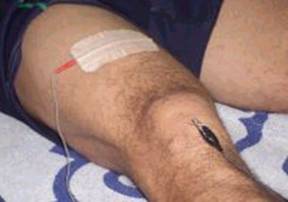
Fundamentación teórica:
Durante mucho tiempo se ha sabido que la aplicación de corriente galvánica en una solución de agua salada, produce una reacción química. La corriente eléctrica hace que la sal (NaCl) y el agua (H2O) se descompongan en sus elementos químicos constitutivos, los cuales se reagrupan entre ellos para formar sustancias completamente nuevas. A este proceso se le llama electrólisis. Las nuevas sustancias que se forman son el hidróxido de sodio (NaOH), gas hidrógeno (H2) y el gas cloro (Cl2). Los gases en nuestro caso son de poca importancia, pero el hidróxido de sodio o la "lejía orgánica", por ser altamente cáustica, es un instrumento efectivo de destrucción cuando se realiza en la región del tendón sintomática por degradación.
La TEPT es básicamente un proceso químico en el que no existe ni "cocción" ni "electrocución" del tejido. Cuando introducimos una o varias agujas en la región del tendón, paratendón o infratendón que vamos a tratar y se aplica corriente eléctrica, las sales del tejido intersticial, combinadas con la humedad de la propia sustancia fundamental se convierte en "lejía orgánica". Es esta lejía la que provocará una destrucción del tejido y la respuesta inflamatoria para su reparación .
La regla fundamental del tratamiento con la TEPT es mantenerse en el umbral de dolor para garantizar que estamos destruyendo tejido. Si no hay dolor no se destruye tejido y si no se destruye tejido no existe la posibilidad de respuesta inflamatoria, por lo tanto no habrá regeneración.
El tratamiento de la TEPT en las tendinopatías no suele superar los sesenta segundos, aunque esto evidentemente variará en función del área a tratar. En la dosificación, influirá el tiempo y la intensidad, primando ésta última, para asegurar la producción de lejía orgánica.
7.3.- INFILTRACIONES.
Las infiltraciones, estarían dentro del tratamiento prescrito por el médico, al igual que la administración de Aines y analgésicos. Suelen ser infiltraciones locales de anastésico mezclado con derivados de corticoides (Vilaró, 1993).
Existe una serie de reglas simples que nunca podrán perderse de vista, para que el beneficio de la infiltración sea mayor que el perjuicio (Benezis, 1989, Pérez 1989, Vilaró, 1993, De Bandt, 2000 ):
- Utilizar un corticoides estrechamente dosificado y en solución (en la práctica, Hydrocortancyl) más que en suspensión, con el fin de evitar los riesgos de atrofia.
- NO inyectar en el tendón directamente, si no, alrededor del mismo, evitando la infiltración intrasustancial, con el fin de no desencadenar una degradación o degeneración del mismo.
- Respetar las reglas de la asepsia.
- NO hacer más de entre 2 y 4 infiltraciones sobre el mismo sitio, en intervalos de 8-10 días como mínimo.
Algunos de los autores consultados propone, que como regla general, no se infiltre el tendón rotuliano, al igual que el Aquiles (De Bandt, 2000).
Será decisión médica, tras la valoración de riesgos y ventajas, la que decida llevar a cabo la infiltración local o no.
La utilización de unas u otras técnicas, dependerá de la experiencia del fisioterapeutas, de los medios con los que cuenta (a veces carece de mucho de este aparataje) y en ultima instancia, del tiempo que tenga para el tratamiento de cada futbolista.
5.- BIBLIOGRAFÍA.
- Benezis, C. (1989). “Síndromes rotulianos. Adolescencia y deporte”. Revista: Archivos de medicina del deporte. Vol.VI, nº 23.
- De Bandt, M. (2000). “Traitement médical des tendinopathies”. Revista “Le mensuel pratique et technique du kinesitherapeute”. Nº 404. París.
- De Vicente, A. (2003). Apuntes de Fisioterapia Especial I: Traumatología y Ortopedia. Universidad de Sevilla. Sevilla.
- Hernández, R., Bueno, S., Bueno, P., Raya, A. (2003). “Conceptualización de las lesiones de rodilla en fútbol”. Revista “Training Fútbol” Nº 78. Valladolid.
- Jolin Sánchez, T., Silvestre, A. (2002). Rodilla de saltador (Jumper´s knee). Revista Traumatología. Selección 11 (5) 336-339. Universidad de Valencia.
- Pérez García, F.J. (1989). “Enfermedad de Osgood-Schlatter”. Revista: “Archivos de medicina del deporte”. Vol. VI, nº 22. Formación continua.
- Plaja, J. (2003). Analgesia por medios físicos. Edit. Mc Graw-Hill. Madrid. Capitulo 16. Tendinopatías II: Tendinopatía rotuliana.
- Sánchez, J.M. (2001). “Terapia acelerada de la tendinopatía rotuliana del deportista mediante la Técnica de la Electrolisis Percutánea Transtendinosa: TPET”. En https://www.efisioterapia.net/articulos/
- Sánchez, J.M. (2003). “Modelos teóricos del dolor en la tendinopatía rotuliana”. En https://www.efisioterapia.net/articulos/
- Vestri, R., Puigdevall, M., Costa, M., Makino, A., Muscolo, L. (2000) “Tratamiento Quirúrgico de la tendinitis rotuliana”. En https://www.aatd.org.ar/revistaattd_0.htm. Web de la Asociación Argentina de Traumatología del Deporte.
- Vilaró, J. En Patologia Muscular i Tendinosa del Futbolista. Del Cugat, R. Capítulo 5, apartado “Tendinitis rotuliana”, pag. 101-108. Editado por la Federació Catalana de Futbol. Barcelona.
