Autora: Rocío Alfaro Peinado (Fisioterapeuta)
En el caso clínico que describo a continuación estudio el caso una niña de 13 años de edad que actualmente cursa 3º E.S.O y asiste diariamente al centro I.E.S, donde recibe tratamiento de fisioterapia.
En el diagnóstico médico es diagnósticada de polineuropatía sensitiva motora, con el síndrome de Roussy-Levy. Este caso pertenece al bloque II por ser una patología degenerativa leve. El diagnóstico funcional, se basa en la dificultad para la marcha a causa de la parálisis de los músculos peroneos.
INTRODUCCIÓN DE LA ENFERMEDAD
- POLINEUROPATÍA SENSITIVA MOTORA
La Polineuropatía es un subgrupo de desórdenes de nervios periféricos que es típicamente caracterizado por ser un proceso simétrico y diseminado, habitualmente distal y gradual, que puede presentar pérdida sensitiva, debilidad muscular o una combinación de ambas. A menudo ocurre como efecto de medicamentos o como manifestación de una enfermedad sistémica. La velocidad de progresión de la polineuropatía más el carácter de ésta (axonal o desmielinizante) puede ayudarnos a identificar su etiología.
La Polineuropatía debe ser distinguida de otras enfermedades del SNP, incluyendo la Mononeuropatía y la Mononeuropatia Múltiple (Neuropatía Multifocal), y de algunos desordenes del SNC. Son innumerables las enfermedades raras asociadas a la polineuropatía, a pesar de ello es innecesario y costoso realizar procesos de exploración selectiva muy extensos.
El cuadro típico de la polineuropatía es el que se observa en los procesos neuropáticos o metabólicos adquiridos. Los primeros síntomas de la polineuropatía suelen ser sensitivos, y consisten en sensación de hormigueo, quemazón, pinchazos o disestesias en banda en los talones o en las puntas de los dedos de los pies, o bien de forma generalizada en las plantas. Los síntomas y los signos suelen ser simétricos, con una progresión distal en intensidad. Cuando la polineuropatía es leve puede no encontrarse ningún signo motor o sensitivo objetivo.
Al evolucionar el trastorno, las disestesias se proyentan hacia la parte inferior de las piernas. Suele producirse una deformidad de cavo en los pies, pérdida de reflejos aquíleos y debilidad de la flexión dorsal de los dedos de los pies, más intensa en el dedo gordo. En algunos casos, el proceso se inicia con síntomas de debilidad en los pies con síntomas sensitivos subjetivos, y el paciente puede sentir entumecimiento o acartonamiento de los pies. Los pacientes tienen dificultades para caminar sobre los talones durante la exploración, y pueden golpear con lo pies al hacerlo. Posteriormente, desaparece el reflejo rotuliano y se hace más evidente el pie péndulo. Cuando el déficit sensitivo ha avanzado hacia la parte superior de la espinilla, suelen apreciarse disestesias en las puntas de los dedos de las manos. El grado de dolor suele ser considerable.
Los estímulos de baja intensidad en áreas hipoestésicas, una vez percibidos, pueden ser experimentales como extremadamente molestos (hiperpatía). La inestabilidad de la marcha puede ser desproporcionada con respecto a la debilidad muscular debido al déficit propioceptivo.
El agravamiento de los síntomas es más intenso en las piernas que en los brazos, y sigue una dirección centrípeta en forma de calcetín, de forma simétrica, con déficit sensitivo, arreflexia y atrofia muscular; la debilidad motora suele ser mayor en los músculos extensores que en los grupos musculares flexores correspondientes. Cuando el transtorno sensitivo alcanza los codos y la parte media del muslo, por lo general se puede demostrar la presencia de una zona de hipoestesia con forma de tienda de campaña en la parte inferior abdominal. Al evolucionar la enfermedad, los pacientes no podrán permanecer de pie, ni caminar, ni agarrar objetos con las manos. En conjunto, las fibras nerviosas se afectan en relación con la longitud del axón, con independiencia de la raiz o distribución del tronco nervioso. En general, el déficit motor también es gradual, distal y simétrico.
Aunque el término polineuropatía indica un proceso simétrico y diseminado, habitualmente distal y gradual, las polineuropatías muestran un grado importante de diversidad debido a su extema variabilidad en cuanto a la velocidad de evolución y gravedad, mezcla de alteraciones sensitivas y motoras, y presencia o ausencia de síntomas positivos.
La clasificación de las neuropatías periféricas se ha hecho cada vez más compleja a medida que se ha incrementado la capacidad para discriminar nuevos subgrupos e identificar nuevas asociaciones con toxinas y enfermedades sistémicas. Además, también han aumentado nuestros conocimientos en las bases fisiopatológicas de los fenómenos clínicos. Sin embargo, todos estos procesos son principalmente descriptivos; el avance en el conocimiento de los fenómenos patogénicos fundamentales que se producen en el tejido nervioso en las polineuropatías han sido escaso. En las características más importantes de cada grupo principal de polineuropatías se presentan los aspectos fundamentales de polineuropatías específicas.
- ENFERMEDAD DE CHARCOT-MARIE TOOTH
La neuropatía de Charcot-Marie Tooth (CMT) representa un grupo heterogéneo de las enfermedades hereditarias del nervio periférico. afecta a nervios sensitivos y motores. Su transmisión es con mayor frecuencia autosómica dominante, pero también puede ser autosómica recesiva o ligada al cromosona X. Normalmente, se afectan a los nervios sensitivos y motores. Aunque los nervios sensitivos están afectados, no son frecuentes los transtornos sensitivos y los cuadros dolorosos en los miembros.
El inicio tiene lugar con mayor frecuencia durante el primer o segundo decenios de la vida, aunque no es infrecuente la presentación del proceso en la mitad de la vida adulta. La variación en la presentación clínica es expecionalmente grande, de manera que se pueden obsevar pacientes que solamente presentan pie cavo con debilidad muscular distal mínima o ausente, y pacientes con atrofia distal intensa y deformidades importantes en pies y manos. No obstante, es poco frecuente que los pacientes con CMT pierdan la capacidad de caminar. No existe una forma de tratamiento que permita impedir el inicio, ni retrasar la progresión, de la incapacidad asociada a la CMT. A menudo los pacientes mejoran con la fisioterapia, mediante el uso de órtesis tobillo-pie (OTP) para aliviar el pie péndulo, y en algunos casos con procedimientos quirúrgicos. La intervención quirúrgica se debe realizar sólo cuando el dolor o las dificultades para caminar secundarios a la deformidad intensa del pie no se pueden controlar con medidas de carácter más conservador.
- SÍNDROME ROUSSY-LEVY
El síndrome de Roussy-Levy es una enfermedad hereditaria del sistema nervioso central (degeneración espinocerebelosa) con atrofia de las extremidades inferiores, ataxia sensorial, pie cavo bilateral, pérdida de los reflejos profundos y algunas veces curvatura de la espina dorsal. La enfermedad se inicia durante la infancia y va progresando lentamente a lo largo de toda la vida. El síndrome de Roussy Levy se trata de un desorden de carácter autosómico dominante, o ligado al cromosoma X, es decir se hereda como un rasgo genético autosómico dominante o ligado al cromosoma X. Sin embargo, en la enfermedad de Charcot-Marie Tooth la transmisión genética más frecuente.
El síndrome de Roussy Levy, también se caracteriza por una ataxia (carencia de la coordinación de movimientos musculares) de tipo espinal, genética y rara.
La enfermedad se caracteriza por ataxia con parálisis periférica y curso evolutivo lento.
El síndrome de Roussy-Levy fué descrito en el 1926 con la misma clínica neuropatológica y neurofisiológica, y las mismas conclusiones de la neuropatía sensorial hereditaria de motor de tipo I (HMSN I). El síndrome de Roussy-Levy es un subtipo de la enfermedad de Charcot-Marie Tooth, no son genéticamente homogéneos. Esto se evidencia en un defecto genético del cromosima 17p11.2 que se encuentra en todos los pacientes que presentan de forma hipértrofica la enfermedad de Charcot -Marie Tooth. Todas las pruebas sobre el defecto génetico enmarcan al síndrome de Roussy-Levy como una entidad separada de la enfermedad de Charcot-Marie Tooth.
En muchos de los pacientes que tenían el sindrome de Roussy-Levy, la duplicación del cromosoma 17p11.2 no se encontraba en el gen. Por ello, los investigadores no podian justificar la presencia del cromosoma como el único causante del sindrome, porque este si aparecía en todos los pacientes con la enfermedad de Marie-Charcot Tooth pero no en todos con el sindrome de Roussy-Levy.
En la observación de las biopsias de los nervios se ve que existe una estrecha relación entre la baja conducción nerviosa y la desmielinización de las fibras nerviosas con la cebolla del bulbo raquídeo. Con la biopsia se puede ver morfológicamente la presencia de una vaina de mielina hipertrófica y una perdida importante de fibras mielinizadas del nervio, también se realizan pruebas de genética molecular, donde se aprecia una mutación puntual y gran cantidad de proteinas de la mielina cero fuera de las células. Esto hace que el sindrome de Roussy-Levy se considere una variante de la desmielinización de la enfermedad de Charcot-Marie Tooth. y
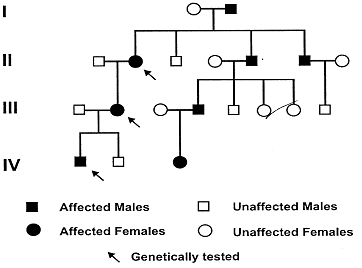
A continuación tenemos un ejemplo de la herencia de Roussy-Levy que se da en una misma familia en cuatro generaciones consecutivas:
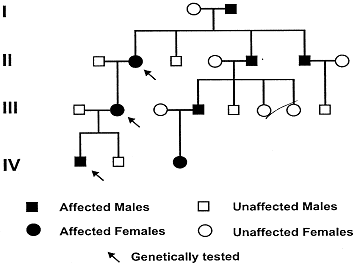
Pedigri de cuatro generaciones (I-IV) de los pacientes con SRL.
En este caso, Estefanía presenta algunas características del síndrome, aunque no todas. En principio, tiene torpeza de la marcha, ausencia de los reflejos tendinosos profundos, presenta una disminución de la sensación de vibración en las piernas. Además tiene un ligero cavo de pie, debido a la pérdidad de musculatura intrínseca de los pies, también presenta hiperreflexia del tendón de aquiles.La marcha que realiza es de tipo stepaje, compensa con movimientos de oscilación para mantener el equilibrio. En ocasiones se puede asociar con atrofia (disminución de volumen y peso de un órgano) muscular cifoescoliosis (combinación de cifosis y escoliosis, curvatura anormal en sentido lateral) como ocurre en este mismo caso.
VALORACIÓN FISIOTERAPÉUTICA
En Marzo de 2009, se le realiza una evaluación fisioterapéutica individual para valora la capacidad motriz de la alumnna.
- PRUEBAS ESPECÍFICAS APLICADAS
En este caso, se aplican las siguientes pruebas estandarizadas
- G.M.F.M 66 ( Test de valoración de la función motriz gruesa)
- Funcional Reach Test
- Escala de kendal de movilidad activa, para valorar la fuerza muscular.
- Test berg balance real.
- Escala manual
- Exploración física, donde exploramos la movilidad pasiva y las alteraciones ortopédicas, movilidad activa/espontánea, valoramos la actividad refleja, muscular, la sensibilidad. También observamos el control postural, la coordinación, el equilibrio y la motricidad fina
- Escala de observación de la marcha
RESULTADOS DE LAS PRUEBAS REALIZADAS
En primer lugar, al pasar el test G.M.F.M 66 obtenemos que en todos los ítems de los apartados A.Décubitos y volteo; B. Sentado y C. Gateo y posición de rodillas, consigue la máxima puntuación posible. En el apartado D.Bipedestación, obtiene una puntuación de 1 en los ítems:
- 57. Se mantiene de pie sin apoyo, sobra la extremidad inferior derecha, 10 segundos
- 58. Se mantiene de pie sin apoyo, sobra la extremidad inferior izquierda, 10 segundos
Puntuación de 2 en los ítems:
- 59. Sentado sobre un banco bajo, puede levantarse sin apoyo.
- 60. En posición de caballero sobre rodilla derecha, se levanta sin apoyo
- 61. En posición de caballero sobre rodilla izquierda, se levanta sin apoyo
- 63. Pasa de bipedestación a cuclillas sin apoyo.
En los otros ítems que pertenecen a este apartado obtiene la máxima puntuación.
Respecto al apartado E. Caminar, correr y saltar, realiza los ítems sin dificultad excepto en los siguientes ítems que obtiene 2 puntos:
- 74. Camina 10 pasos sobre una línea recta de 2cm. de ancho, porque aumenta la base de sustentación para evitar la caída
- 75. Pasa por encima de una barra a la altura de la rodilla, con el pie derecho
- 80. Salta con los pies juntos una altura 30cm, ya que es capaz de saltar 9cm.
- 81. Salta con los pies juntos hacia delante 30cm, sin apoyo
- 82. Salta 10 veces sobre el pie derecho, dentro de un círculo de 60 cm.
En el G.M.F.M.66 de Octubre de 2008 obtuvó un 95,94% mientras que en Mayo retrocedió al 93,20%. Esto es debido a la progresión de su enfermedad, aunque el cambio es mínimo en el test si que se nota cuando le aplicas pruebas específicas de equilibrio, en bipedestación o en postura de bipedestación con un pie en un escalón porque tiene menos equilibrio tanto estático como dinámico (degeneración proximal de las cinturas).
Sin embargo, en Marzo de 2009, el resultado obtenido es de 92, 42%, por lo que en la evolución de un año para otro se aprecia una disminución, aunque es un cambio mínimo que se debe a la progresión de la enfermedad. A pesar de la dificultad en los ítems que implican máximo equilibrio, el resultado del G.M.F.M es bastante bueno, todos los resultados que obtendríamos posteriormente serían de un porcentaje menor.
Funcional Reach Test.Es un test que mide el alcance, en este caso el resultado obtenido es de 33 cm. Estefanía no puede estar demasiado tiempo con los pies juntos, ya que debe separarlos para no caer por las perdidas de equilibrio. Este test indica el riesgo de caída según la puntuación que se obtenga.
En cuanto la valoración muscular: la fuerza muscular se valora con la escala de Kendal para la movilidad activa, en las extremidades superiores la fuerza de la pinza manual es normal, mientras que en las extremidades inferiores, en ambos hemicuerpos obtiene una puntuación de 5 en los músculos flexores plantares y cuádriceps, es decir están normal, mantiene la posición contra una presión intensa. Los flexores dorsales están a 4, es decir bien, mantiene la posición contra una posición moderada.
A continuación se valora el tono de las extremidades, en las extremidades superiores es normal, mientras que en las extremidades inferiores tiene atrofia de los músculos flexores dorsales (hipotono y de los peroneos debida a la parálisis.
Test berg balance scale. Es un escala que mide el equilibrio, en ella se valoran 14 tareas e incluye sentarse, levantarse, recoger objetos del suelo y girarse 360º. Estefanía obtiene una puntución de 48 sobre 56.
En la exploración física, recogemos los datos sobre la movilidad pasiva y alteraciones ortopédicas, la movilidad activa/espontánea, valoramos la actividad refleja, muscular y la sensibilidad. También observamos el control postural, la coordinación, el equilibrio, la motricidad fina y la marcha.
- Movilidad pasiva y alteraciones ortopédicas
En las extemidades superiores, Estefanía tiene hiperlaxitud ligamentosa en las articulaciones metacarpianas y en las manos presenta atrofia de los músculos de la eminencia hipotenar. A pesar de la hipotónia y de la hiperlaxitud ligamentosa, la motricidad fina de los dedos de la mano es buena. Se deberá observar posteriormente, es decir en revisiones futuras.
En la espalda tiene escoliosis, con el test de Adams se aprecia el lado de la columna dorsolumbar izquierdo más prominente que el derecho. Las espinas ilíacas posterosuperiores están desniveladas, la derecha se encuentre más elevada. En las rodillas tiene hiperlaxitud y deformidad, cuando esta en decúbito supino se observa un valgo de rodillas. En los tobillos presenta restracciones musulares de los músculos flexores plantares de tobillo,teniendo de flexión dorsal 90º. En el pie tiene ligero cavo y ligera garra de los dedos.
- Movilidad activa/espontánea
En esta niña no se observan temblores cuando realiza los movimientos, a pesar de que en otros casos del síndrome de Roussy-Levy si que aparecen. En ella apreciamos movimientos de oscilación cuando intenta mantener el equilibrio, para evitar las caídas.
- Actividad refleja y sensibilidad
En este caso, los reflejos que valoramos son el aquíleo y el rotuliano, que son los que normalmente están alterados, en ambos el resultado es de hiperreflexia.
La sensibilidad al dolor y al tacto es normal. Los pacientes que presentan el sindrome de Roussy-Levy tienen alterada la sensibilidad vibratoria, sin embargo en este caso no he podido realizar la prueba porque no disponía del material necesario para ello.
- Control postural y coordinación
Tanto en bipedestación como en sedestación el control postural es normal. Durante la marcha, subida/bajada de escaleras y actividades que implican cierta coordinación, se aprecia pérdida de equilibrio y de coordinación.
La coordinación estática se observa con la prueba de Romberg, en este caso es positiva, estando en bipedestación la niña con los pies juntos no mantiene el equilibrio con los ojos abiertos ni con los ojos cerrados, ( lo que indica ataxia sensitiva o motriz)
La coordinación óculo-manual es normal, esto se observa con la prueba del balón y/o otros juegos que implican una adecuada coordinación óculo-manual.
- Equilibrio estático y dinámico
En este caso, la dinámica general esta alterada. Algunos items del G.M no puede hacerlos correctamente porque no es capaz de ir por línea recta, de puntillas ni de talones. No anda de talones ni de puntillas, pero si le puede dar patadas al balón y realizar movimientos alternantes y giros. Necesita supercisión para subir/bajar escaleras por la falta de equilibrio que tiene. En estática, no puede permanecer durante mucho tiempo con los pies juntos si agarrarse con las manos, ya que pierde el equilibrio y debe aumentar la base de sustentación para evitar la caída.
- Evaluación de la marcha y otra modalidad de desplazamiento
La niña realiza una marcha en stepaje, durante la misma cambia la trayectoria de la marcha porque pierde el equilibrio, para no caerse aumenta la base de sustentación, mientras camina también apreciamos un valgo de rodilla.
Al subir las escaleras hace hiperlordosis, lleva la parte superior del cuerpo adelantada y hace oscilaciones, por lo que necesita supervisión.
Estefanía camina con una marcha en sterpaje, en la escala de observación de la marcha obtenemos una puntuación de 15 y recogemos los siguientes datos:
- Pérdida de equilibrio. Se debe tener especial cuidado en todos los desniveles
- Posición de las rodillas en fase media de la marcha es en flexión ligera, es decir menos de 10º , mientras camina observamos un valgo de rodilla
- Contacto inicial del pie con el suelo es con el pie plano. En la fase media de la marcha, apoyo del pie y del talón normal
- En la mitad del apoyo levanta el talón
- Observamos en la fase media valgo de retropie
- Base de apoyo más amplia de lo normal, es decir aumenta la base de sustentación porque cambia la trayectoria de la marcha por perdida de equilibrio
- Puede caminar sin ayuda, aunque en ocasiones si lleva órtesis.
Durante la bipedestación el apoyo lo realiza sobre el talón y el antepie debido a que actua el tibial anterior no los peroneos.
CONCLUSIONES DE LA EVALUACIÓN
Tras pasarle las pruebas anteriomente comentadas y haber obtenido los resultados, las conclusiones del proceso de evaluación son:
- Pérdida de equilibrio
- Presencia de oscilaciones durante la marcha
Estos principales problemas se deben a la atrofia de la musculatura flexora dorsal de los tobillos y de los músculos peroneos, lo cual se debe a la parálisis de los mismos, también tiene retracción de los músculos flexores plantares (sóleo y gemelos).
En las actividades de la vida diaria (aseo personal, vestido, alimentación y control de esfínteres) es autónoma.
PROPUESTA DE TRATAMIENTO
Las actividades que realizaremos en el tratamiento, serán:
- Estiramiento de la musculatura acortada
- Fortalecer los músculos débiles.peroneos y flexores dorsales
- Ejercicios con pelotas y balones, por ejemplo pasarle la pelota, que ella la recoga y la vuelva a lanzar, para coordinación
- Ejercicios de reeducación del equilibrio, caminando sobre líneas rectas
- Mantenimiento de la autonomía personal
- Ejercicios de marcha
- Uso de órtesis
PROGRAMACIÓN DEL TRATAMIENTO
Los objetivos que vamos a tratar:
- Elongar los músculos flexores plantares, es decir sóleo y gemelos
- Fortalecer los músculos peroneos y flexores dorsales
- Reeducar el equilibrio, evitando que empeore
- Mantener el nivel de automía personal
- Mantener la marcha autónoma, evitando las oscilaciones
- Corregir la deformidad y el reequilibrar la musculatura durante el crecimiento
METODOLOGÍA DEL TRATAMIENTO
En general, el tratamiento se basa fundamentalmente en evitar las contracturas, reeducar al pacientes en actividades específicas y aprovechar la función residual. En todos los pacientes que tengan el síndrome de Roussy-Levy es importante saber si existen problemas respiratorios, en este caso Estefanía no tiene ningún problema respiratorio.
- Pérdida de fuerza
El entrenamiento de los músculos debilitados se debe realizar de forma moderada. Algunas pruebas experimentales señalan que la actividad de larga duración y baja intensidad (mucha repetición y poco peso) no daña el músculo. Hay que desaconsejar a los pacientes la realización de ejercicios prolongados de intensidad moderada a intensa.
Nuestros ejercicios se centran en fortalecer la musculatura flexora dorsal de tobillo (tibial anterior) y los músculos peroneos.
Para ello utilizamos técnicas de Kabat de facilitación neuromuscular propioceptiva (FNP) para la extremidad inferior, en la posición de decúbito supino. También colocamos pesas en los tobillos y la niña debe levantarlos. En conclusión para aumentar la fuerza muscular realizamos ejercicios isométricos máximos o de resistencia progresivas
- Contracturas
Ante todo, para prevenir las contracturas que aparecen, se deben realizar movilizaciones articulares y estiramientos de la musculatura retraída, como en el caso de Estefanía que elongamos los flexores plantares (sóleo y gemelos), con estiramientos manuales.
El tratamiento de las contacturas sería más eficaz si se utilizara calor suguido de estiramientos e intentar estiramientos prolongados durante 20 minutos, sin embargo en este caso no se dispone de ninguna fuente de calor.
- Ortesis
En las personas afectadas con el síndrome de Roussy-Levy las deformidades de las extremidades se deben a una combinación de debilidad muscular y de desequilibrio. En ocasiones se usan procedimientos quirúrgicos que tienen como objetivo corregir la deformidad y el reequilibrar la musculatura ya sea por liberación o por tranlado. Las órtesis son una forma de reducir las deformidades a lo largo del crecimiento. Hay que tener en cuenta, que muchos de los pacientes tienen escoliosis y esto puede afectar a la postural adoptada, y puede tener repercusiones pulmonares.
En el síndrome de Roussy-Levy, las ortesis se puede utilizar en las extremidades superiores, para la mano y muñeca (WHO), estas se usan durante corto ya que no produca cambios signifivativos; en las extemidades inferiores se puede utilizar la ortesis de forma indefinida, como en el caso de la ortesis de tobillo y pie (AFO). En este caso, Estefanía suele usar órtesis de tobillo y pie, lo que le facilitará la marcha.
- Temperatura
El frío puede provocar pérdida de fuerza pasajera, sensación de pesadez y disminución de fuerza en los pacientes con el síndrome, por ello hay que aconsejar a los pacientes el uso de ropa de abrigo y evitar las temperaturas bajas, para evitar la pérdida de fuerza que es una respuesta pasajera al frío. El calor sería un método eficaz a utilizar antes de realizar la musculatura acortada.
- Estimulación eléctrica
No se ha demostrado que la estimulación eléctrica mejore la reinervación en un músculo denervado. Sin embargo, la estimulación eléctrica retrasa la atrofia. Se puede utilizar para mantener la contractilidad y la masa del músculo, pero no es un tratamiento muy práctico, ya que se debe realizar de forma intensa y durante períodos largos de tiempo, lo que en este caso sería poco efectivo. Por esto, no incluiría estimulación eléctrica en el tratamiento, además de que en el centro donde recibe fisioterapia no se dispone de ningún aparato.
- Entrenamiento funcional
Hay que enseñar mecanismos de compensación para aprovechar al máximo la función residual. Evitar patrones de hábitos anómalos. Cuando los músculos primarios de movimiento están paralizados, hay que enseñar la forma de sustituirlos, como puede ser la utilización de los extensores de los dedos de la mano para extender la muñeca. Se debe enseñar la paciente a contraer músculos aislados para reforzar y evitar la atrofia por inmovilidad, como en este caso atrofia de los peroneos y flexores dorsal.
- Mantener la autonomía
Puesto que es una niña autónoma, el tratamiento en este aspecto sería de informar a los familiares y a la propia niña de la importancia de realizar las acitividades de la vida diaria por sí misma. Esto es importante para mantener la funcionalidad y ayudar a que el estado de las articulacions y grupos musculares no empeoren.
- Higiene postural
Tanto para las horas de fisioterapia, las horas de clase como para el tiempo que pasa en casa, sería necesario explicarle a la niña como debe sentarse, llevar la mochila correctamente. En este caso, esto nos sirve de gran ayuda porque es una niña muy obediente y hace caso de lo que se le dice, con ello se retrasará la aparición de las deformidades y contribuirá a mantener la fuerza de los grupos musculares activos.
El tratamiento de la escoliosis, en su caso no es el problema más importante, pero se no se debe empeorar y evitar el aumento de la desviación. En caso de que se agrave el problema, con deformidades secundarias a la propia enfermedad se procederá a un tratamiento con ortesis (corsé) cuyo principio fundamental es máximizar la función.
- Marcha
Es fundamental el mantenimiento de la marcha, para poder ser independiente. Para una marcha más correcta la ortesis le es muy eficaz. En cada sesión de fisioterapia acabaremos con la marcha, evitando las oscilaciones, pasando por líneas rectas, además incluirá ejercicios en escaleras, para reeducar la coordinación y el equilibrio.
- Cirugía
En ninguna ocasión la niña ha sido hospitalizada ni ha sido intervenida quirúrgicamente.
En la evoluvión posterior del síndrome, en caso de que fuera necesario realizar unl tratamiento quirúrgico consiste en la transposición tendinosa, si hay músculos con fuerza suficiente para se utilizados.
Los objetivos de las intervenciones quirúrgicas con corregir la deformidad y el reequilibrio de la musculatura existente mediante la liberación o el traslado, la escoliosis es un problema de este tipo, donde tiene mucho que ver con la posición habitual, este problema en un futuro puede llegar a ocasionar repercusiones a nivel pulmonar.
En el postoperatorio, se inmoviliza la zona durante 4 a 6 semanas; hay que evitar toda tensión en la zona reparada. Después se inicia un programa de estiramiento y movilización progresivos. En el preoperatorio se refuerzan los músculos que se van a transponer. La pérdida de fuerza de un músculo transpuesto se expresa por la pérdida de un grado en la amplitud articular. En el postoperatorio, se entrena al paciente para que realice la nueva actividad del músculo. En el entrenamiento puede ser útil la técnica de biofeedback. Más tarde, se utilizan ejercicios de fortalecimiento.
EVALUACIÓN
A lo largo de mis prácticas no he podido observar cambios significativos con el tratamiento pautado, ya que al ser una patología de evolución progresiva, en solo tres de semanas no se pueden evidenciar cambios importantes. Los cambios se podrán observar a largo plazo, si decir la importancia de la fisioterapia para retrasar el progreso de la enfermedad. En Estefanía se consiguen cumplir las propuestas de tratamiento porque se trata de una niña responsable y muy obediente, su relación con los compañeros es correcta, es trabajadora y cualquier ejercicio que le proponía lo realiza, aunque le suponga cierta difulcultad.
Al ser un tratamiento de mantenimiento de la fuerza muscular de la musculatura afectada, es decir flexores dorsales y peroneos, los objetivos del tratamiento son básicamente el mantenimiento de las funciones, de la fuerza muscular y retrasar la progresión de la enfermedad.
Teniendo en cuenta que este caso se trata de una enfermedad progresiva leve, las intervenciones fisioterapeúticas serán dos sesiones a la semana, de 55 minutos de duración cada una. También es necesario media hora semanal de atención indirecta, ya sea de profesores, familia, ATE. Posteriormente, con el progreso de la enfermedad los elementos materiales necesarios serán una rampa o ascensor, dentro del aula necesitará tener la silla y la mesa adaptada.
En todos los casos, se deben dar orientaciones al profesor de educación física mediante un informe escrito para las adaptaciones curriculares.
BIBLIOGRAFÍA
ARTÍCULOS
- S. Smit L, Roofthooft D, Van Ruissen F, Baas F, Van Doorn P. Congenital hypomyelinating neuropathy, a long term follow-up study in an affected famil. Revista Neuromuscular Disorders 2008; 18, 59–62.
- Haubrich C, Krings T, Senderek J, Züchner S, Schröder J.M, Noth J “et al”. Hypertrophic nerve roots in a case of Roussy-Le´ vy syndrome. Neuroradiology 2002; 44: 933–937.
- Auer-Grumbacha M, Strasser-Fuchs S, Wagner K, Körner E, Fazekasa F. Roussy–Le´vy syndrome is a phenotypic variant of Charcot–Marie–Tooth syndrome IA associated with a duplication on chromosome 17p11.2. Revista Journal of Neurological Sciences 1998; 154, 72–75.
- Zubair S, Holland N.R, Beson S, Parke J.T, Prodan C.I. A novel point mutation in the PMP22 gene in a family with Roussy-Levy syndrome. Revista Journal of Neurological 2008; 255:1417–1418.
- Senderek J, Hermanns B, Bergmann C, Boroojerdi B, Bajbouj M, Hungs M, Ramaekers V.T “et al”. X-linked dominant Charcot–Marie–Tooth neuropathy: clinical, electrophysiological, and morphological phenotype in four families with different connexin32 mutation. Journal of the Neurological Sciences 1999; 167, 90–101. ELSEVIER
- Planté-Bordeneuva V, Guiochon-Mantel A, Lapresle J, Said G. The Roussy- Lévy family: From the original description to the Gene.American Neurological Association. Brief Communication. 1999; 770-773.
- Mehta J.S, Gibson M.J. The treatment of neuromuscularscoliosis.Current Orthopaedics 2003.17, 313—321. Elsevier.
- G Birch J. Orthopedic Management of Neuromuscular Disorders in Children.
LIBROS
- Braunwald E, S.Fanci A, L. Kasper D, L.Lougo D, Larry Jameson J. Harrison Principios de Medicina Interna Volumen II. Madrid. McGraw-Hill Interamericana. 15ª edición.2003.
- Colomer J. Polineuropatía sensitiva motora. Capítulo13.
- J Garrison S. Manual de Medicina Física y Rehabilitación. McGraw-Hill Interamericana. 2ª edición.2005.
MEMORIA PRÁCTICAS
FUNCIONAMIENTO DEL CENTRO
La duración de la prácticas ha sido de tres semanas, durante cinco días a la semana. El trabajo en este área es en distintos colegios y institutos de la región, dos de los centro a los que he asistido estaban en Murcia, que son I.E.S Floridablanca y el colegio Infante Don Juan Manuel, además dos días a la semana he ido a Sangomera de la Seca, donde reciben fisioterapia otros tres niños.
En todos los centros, el funcionamiento es similar. Los niños que reciben fisioterpia normalmente la reciben en la hora de educación física porque en ocasiones no puede hacer la misma actividad física que los demás niños, aunque a veces el fisioterapeuta lleva al niño a estas clases para que se realacione y se vea igual que sus compañeros. La duración de la sesión de fisioterapia es de aproximadamente 50-55 minutos, el tratamiento se basa en el mantenimiento de las funciones, el deterioro de otras, evitar las contracturas y acortamientos musculturas y articulares debido al progreso de las patologías.
El fisioterapeuta del centro tiene contacto con los profesores, cuidadores, ATE, por si en alguna ocasión tienen que informar sobre algo relacionado con los niños. El trataminiento que realiza el fisioterapeuta consiste en estiramientos dela musculatura acortada, trabajo de la coordinación y el equilibrio, mantenimiento de la marcha, usaba patrones de kabat par potenciar la musculatura débil, se trabaja el equilibrio, coordinación, la marcha , subir y bajar escaleras, según la afectación que presenten.
La relación del fisioterapeuta con los niños es buena, se lleva muy bien con ellos, lo que motiva los niños a que quieran ir a fisioterapia, el fisioterpeuta hace los ejercicios con ellos, lo que creo que esta muy bien para que los niños aprendan los movimientos adecuados y aprendan la importancia de la realización de los ejercicios.
Además de esto, las horas de atención indirecta creo que son muy útiles, para que le fisioterpeuta evalue si el tratamiento que realiza es efectivo, si es el mejor para la determinada patología de los niños.
Por otra parte, el centro debe disponer de ascensor o rampa para aquellos niños que lo necesiten, el fisioterpeuta es el que debe decir al centro lo que es necesario y lo que no.
En el instituto al que más he asistido tenía ascensor, solo lo usaba un alumno que iba en silla de ruedas, los demás niños afectados usaban las escaleras ya que su condición se lo permitía.
EXPERIENCIA PERSONAL Y PROFESIONAL
Durante mi estancia en los distintos centros, he podido ver diferentes patologías como la parálisis cerebral infantil, hemipléjia, polineuropatía sensitiva motora, he aprendido a diferenciar los signos más característicos de cada una y describir el tratamiento que yo creía que era el más adecuado en cada caso.
En general todos los niños que he podido ver en las prácticas y trabajar con ellos, eran muy obedientes porque siempre hacian los ejercicios y lo que se les decia sin ningún porblema, exepto un niño que habia que estar más encima de él, en ocasiones se enfadaba y no queria hacer nada, pero al final lograbamos que hiciera algún ejercicio.
El trabajo con niños y en estos centros, me ha gustado mucho, me gustaría trabajar en sitios similares porque me parece un trabajo interesante, donde se pueden obtener los objetivos marcados y el fisioterapeuta aplica el tratamiento que cree más conveniente para cada tipo de patología.
Haubrich C, Krings T, Senderek J, Züchner S, Schröder J.M, Noth J “et al”. Hypertrophic nerve roots in a case of Roussy-Le´ vy syndrome. Neuroradiology 44: 933–937. 2002.
Zubair S, Holland N.R, Beson S, Parke J.T, Prodan C.I. A novel point mutation in the PMP22 gene in a family with Roussy-Levy syndrome. Revista Journal of Neurological 255:1417–1418. 2008
Planté-Bordeneuva V, Guiochon-Mantel A, Lapresle J, Said G. The Roussy- Lévy family: From the original description to the Gene.American Neurological Association. Brief Communication. 1999; 770-773.
S. Smit L, Roofthooft D, Van Ruissen F, Baas F, Van Doorn P. Congenital hypomyelinating neuropathy, a long term follow-up study in an affected famil. Revista Neuromuscular Disorders 2008; 18, 59–62.
Auer-Grumbacha M, Strasser-Fuchs S, Wagner K, Körner E, Fazekasa F. Roussy–Le´vy syndrome is a phenotypic variant of Charcot–Marie–Tooth syndrome IA associated with a duplication on chromosome 17p11.2. Revista Journal of Neurological Sciences 1998; 154,72-75
