Autores:
Pepe Guillart Castells– Fisioterapeuta colegiado 689 Comunidad Valenciana
(Universidad de Valencia 1992)
Pablo Martínez Ramírez – Fisioterapeuta colegiado Comunidad Valenciana
(Universidad de Valencia 1992)
Joaquín García Miranda de Larra – Fisioterapeuta colegiado Comunidad Valenciana
(Universidad de Valencia 1993)
Pilar Guillart Castells - Fisioterapeuta colegiada 690 Comunidad Valenciana
(Universidad de Sevilla 1996)
Ana Belén Sancho – Fisioterapeuta colegiada Comunidad Valenciana
(Universidad de Valencia)
María Campos Fuentes – Fisioterapeuta colegiada Comunidad Valenciana
(Universidad de Castilla La Mancha)
Claudio Rovira Cervera – Fisioterapeuta colegiado Comunidad Valenciana
(Universidad de Valencia)
Datos de contacto:
CLÍNICA FISIOSPORT
Dirección: Gran Vía Ramón y Cajal 36-pta 2
46007 Valencia
Email: info@fisiosport.es
Tlf: 963 511 566
Valoración de un dolor de cabeza cervicogénico con el Método McKenzie: Caso Clínico
Pepe Guillart Castells*, Pablo Martínez Ramírez , Joaquín V. García Miranda de Larra, Pilar Guillart Castells, Claudio Rovira Cervera, Ana Belén Sancho Núñez, María Campos Fuentes
Fisioterapeutas . Clínica Fisiosport – Valencia
* Diploma en MDT (método McKenzie)
Resumen:
Paciente de 45 años que acude a nuestra clínica por dolor de cabeza asociado a dolor cervical y brazo, que es evaluada y diagnosticada con el Método McKenzie (MDT). Tras la evaluación la paciente es clasificada como un síndrome de derangement, y tratada satisfactoriamente según los principios del Método McKenzie.
Palabras clave: Dolor de cabeza, cervicogénico, método McKenzie, diagnóstico mecánico, derangement, progresión de fuerzas, valoración
Summary:
A 45 year-old patient who comes to our clinic because of a headache associated to a cervical and an arm pain and she was assessed and diagnosed with the McKenzie Method (MDT). Following the assessment the patient was classified as a derangement syndrome and successfully treated according to the principles of the McKenzie Method.
Key words: Headache, cervicogenic, McKenzie method, mechanical diagnosis, derangement, force progression, assessment.
Introducción
El dolor de cabeza relacionado con el cuello fue mencionado por primera vez por Hilton en 1860. En 1973 Bogduk expuso el dolor de cabeza del tercer nervio occipital con una presentación muy similar al dolor de cabeza cervicogénico. Maigne en 1981 anunció el éxito del tratamiento en pacientes con dolor de cabeza con terapia manual. (Haldeman & Dagenais 2001)
El dolor de cabeza cervicogénico (CGH) fue descrito por primera vez por Sjaastad, Saunte, Hovdal, Breivik y Groenbaek (1983), y la International Headache Society (IHS) introdujo una categoría para dolores de cabeza asociados a problemas del cuello en 1988. Sjaastad, Frederiksen y Pfanffenrath (1990) publicaron los criterios diagnósticos para el CGH que fueron revisados en 1998. (Sjaastad et al 1998)
El diagnóstico de cualquier tipo de dolor de cabeza se basa en criterios más que en hallazgos objetivos, y no hay ninguna prueba gold standard para ese diagnóstico (Sjaastad & Frederiksen 1998), pero se puede hacer un diagnóstico fiable de CGH basado en los criterios establecidos por el Grupo de Estudio Internacional del Dolor de Cabeza Cervicogénico (CHISS) en 1998 y la IHS en 2004. (van Suijlekom, de Vet van den Berg & Weber 1999, Inan & Yates 2005).

La prevalencia del CGH varía entre 0.4% - 2.5% en la población general y de 15% a 20% en pacientes con dolor de cabeza crónico. (Haldeman & Dagenais 2001)
Puede que la prevalencia no sea precisa porque, a pesar de los criterios, la superposición de los síntomas entre CGH, migraña (MH) y dolor de cabeza de tipo tensional (TTH) es uno de los problemas para distinguir entre estas entidades. (Antonaci, Ghirmani, Bono, Sandrini & Nappi 2001, Fishbain Cutler Cole Rosomoff & Rosomoff 2001, Kaniecki 2002, Martelleti & vanSuijlekom 2004, Yi, Cook, Hamill-Ruth & Rowlingson 2005, Sjaastad & Bakketeig 2008), y por lo tanto el dolor de cabeza relacionado con la columna cervical con frecuencia se diagnostica mal y se trata inadecuadamente debido a la terminología confusa y variable. Una mejora de los criterios diagnósticos actuales podría hacer posible evitar la superposición existente. (Antonaci et al 2001).
La base anatómica del CGH es el núcleo del trigémino (Imagen 2). Esta región de la médula espinal en la cual las fibras nerviosas sensitivas descendentes del nervio trigémino están localizadas en el mismo sitio que las fibras sensitivas de las tres primeras raíces nerviosas cervicales, es un sustento probable para la superposición de la patofisiología de la MH y del TTH. (Kaniecki, 2002).
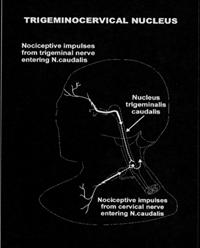
Imagen 2. Núcleo cervical del trigémino.
Los estudios que muestran un alivio del dolor de cabeza tras bloqueos de las raíces nerviosas cervicales inferiores han puesto en duda que solo las raíces nerviosas sean importantes en el CGH. (Haldeman & Dagenais 2001). Los bloqueos anestésicos han mostrado validez, utilidad diagnóstica y terapéutica, pero no son ampliamente aceptados, y no siempre bien realizados. (Bogduk 2002). La respuesta al bloqueo del nervio es uno de los criterios establecidos por Sjaastad.
La falta de hallazgos objetivos en el cuello o marcadores biológicos dificulta la posibilidad de un diagnóstico preciso del CGH. (Frese & Evers 2008)
Dolor mecánico en el cuello y dolor de cabeza se relacionan de forma común en CGH, MH y TTH (Ahn, Ahn, Ipsen & Howard 2007). Aunque características como amplitud de movimiento (ROM) reducida en el
cuello y la provocación mecánica del dolor son mucho menos habituales en la MH sin aura y TTH que en CGH. (Sjaastad & Bakketeig 2008)
Se piensa que las alteraciones físicas en el cuello juegan un papel importante en el mecanismo de producción del CGH, pero no se ha probado nada. Ningún test físico ha demostrado fiabilidad en cuanto al diagnóstico del CGH. Zito, Jull y Story (2006) concluyeron en una investigación que la presencia de una disfunción articular cervical superior diferenciaba claramente a los que padecen CGH de aquellos con MH sin aura y pacientes control. El grupo de CGH presentaba ROM reducida, mayor frecuencia de tensión muscular y una peor realización (aunque no importante) de la flexión cráneo-cervical.
El test de flexión-rotación ha mostrado fiabilidad inter-examinador pero su validez en el diagnóstico de CGH no se ha determinado, aunque se sugiere como una herramienta útil en su evaluación. (Hall, Robinson, Fujinawa, Akasaka & Pyne 2008)
Como el diagnóstico diferencial del dolor de cuello es muy amplio, una historia y exploración completas son fundamentales antes de implementar un plan de tratamiento así como ser conscientes de la presencia de señales de alarma (red flags). (Ahn et al 2007).
La cirugía en discos de niveles cervicales superiores e inferiores ha mostrado mejoría en pacientes con CGH, cuando estaban muy incapacitados o que no respondían a otros tratamientos. (Schofferman, Garges, Goldwhite, Koestler & Libby 2002, Jansen & Sjaastad 2006, Diener, Kaminski, Stappert, Stolke & Schoch 2007, Jansen 2008).
La pobreza de los modelos experimentales para el CGH hace que este problema no esté claro todavía y que se trate inadecuadamente. (Inan & Ates 2005)
Cuando el dolor de cabeza se asocia a dolor de cuello, el abordaje con el Método McKenzie de Diagnóstico y Terapia Mecánica (MDT) recomienda valorar la columna cervical del paciente para ver si se puede incluir en uno de los tres síndromes mecánicos descritos por Robin McKenzie y que son derangement, disfunción y postural. (McKenzie & May 2006).
En este caso clínico, se presenta una paciente con dolor de cabeza crónico asociado a dolor de cuello y brazo, valorada con el abordaje MDT y siendo clasificada como un derangement cervical y tratada según los principios del Método McKenzie
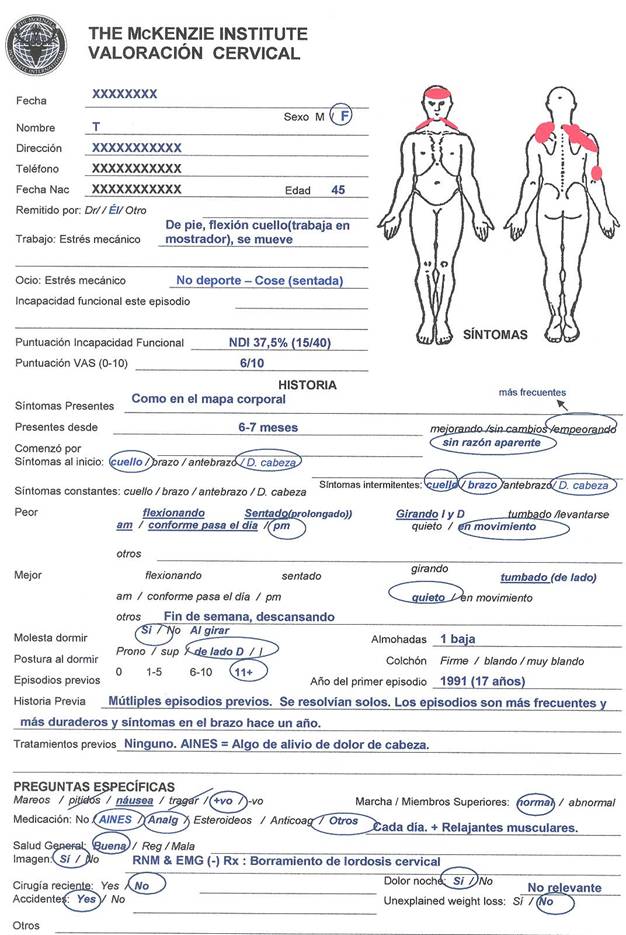
Historia (ver hoja de valoración)
Dependienta de farmacia de 45 años que viene a la clínica por dolor de cabeza, ambos trapecios, escápula y cara lateral del codo del lado derecho.
Dio una puntuación de 37, 5% (15/40) en el Neck Disability Index (NDI) y de 6 en la VAS (0/10).
Este problema está presente desde hace 17 años excepto el codo que empezó hace un año. El dolor de cabeza y de cuello no ha variado, pero el codo está empeorando. El comienzo fue sin motivo aparente aunque recuerda una caída cuando era adolescente que le produjo dolor de cuello durante varias semanas que resolvió por sí solo.
La paciente informa de una historia de múltiples episodios que resuelven por sí mismos, sin ningún tratamiento.
Al inicio los síntomas fueron en el cuello y la cabeza simultáneamente, y eran intermitentes aunque son más frecuentes y duraderos los últimos 6-7 meses, necesitando tomar medicación.
Flexionar el cuello, estar sentada durante mucho tiempo, girar a amos lados la hacen empeorar, así como se siente mucho peor al final del día. Relaciona el trabajo como agravante, ya que dice encontrarse mejor los fines de semana.
Está mejor quieta, tumbada de cualquier lado y descansando.
No tiene limitaciones funcionales, aunque le afecta emocionalmente. El brazo es un tema que le preocupa.
Las preguntas específicas no revelan la existencia de ninguna red flag (señales de alarma) y la imagen no muestra ninguna patología y el EMG es normal. Presenta dolor nocturno, relacionado con los movimientos.
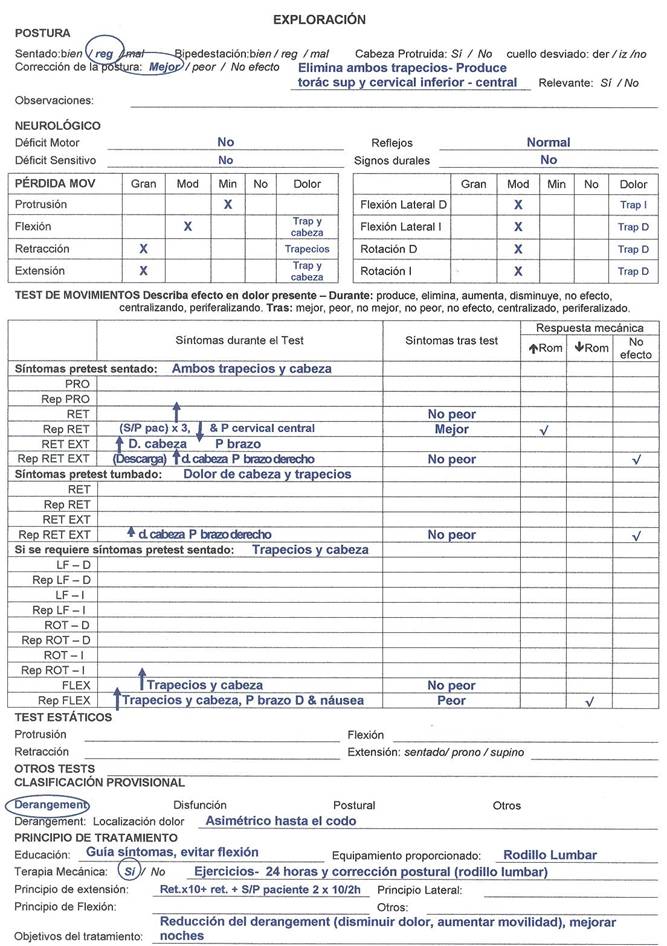
Exploración (ver hoja de valoración- sección exploración)
- Postura.
Postura regular, cabeza no protruida y sin deformidad lateral aguda. La corrección de la postura elimina el dolor de los trapecios (en segundos) y produce dolor central torácico superior y cervical inferior. Esto se registra como “mejor” porque es una respuesta centralizante. Es relevante y se tiene en cuenta para el tratamiento.
- Test Neurológico.
Los tests de fuerza, sensibilidad, reflejos y signos durales son normales y se realizan por la presencia de dolor en el brazo.
- Pérdida de Movimiento.
Gran restricción de la retracción y la extensión y pérdida moderada del resto de los movimientos excepto la protrusión que mostraba una mínima pérdida. Todos los movimientos son dolorosos al final de la amplitud, siendo la extensión y la flexión movimientos que aumentaban el dolor de cabeza.
- Test de movimientos repetidos
La retracción (imagen 3 B) muestra una gran restricción que mejora conforme se repite. Disminuye el dolor de trapecios y el dolor de cabeza y produce dolor central en la columna cervical inferior que no permanece mejor al acabar. Según las guía de progresión de fuerzas de McKenzie, se añade sobrepresión por parte del paciente (imagen 3 C). Tras 3 series 10 repeticiones la paciente está mejor y todos los movimientos mejoran la amplitud de movimiento, excepto la extensión.
Se realiza retracción y extensión para ver si se consigue más mejoría en la visita inicial. Es incapaz de realizarlo en carga (sentada) (Imagen 4a), por lo que se decide hacerlo en descarga (sentada usando una toalla- Imagen 4b). La respuesta es un aumento del dolor de cabeza y trapecios y producción de dolor en el brazo derecho, no estando peor después y sin afectar la amplitud de movimientos.
Como esta respuesta nos permite seguir explorando, continuamos y tras 3 series de 10 repeticiones paramos y decidimos tumbarla para quitar más carga (Imagen 4c). Misma respuesta.
Se testa la flexión, para ver si puede ayudar, ya que en caso de dolor de cabeza de origen cervicogénico, la flexión de la columna cervical superior es fácil que ayude a su resolución, o por el contrario confirmaríamos un derangement de la columna cervical inferior (McKenzie & May 2006). Tras varias repeticiones el dolor en trapecios y cabeza aumentan, y producen dolor en brazo derecho y náusea, permaneciendo peor como consecuencia. Es capaz de mejorar de nuevo haciendo retracción (2 series de repeticiones).
Imagen 3. Retracción

A) Posición de partida B) Posición final C) Con sobrepresión del paciente
Imagen 4. Retracción + Extensión



a) Sentado (en carga) b) Con toalla (en descarga) c) Supino (en descarga)
Clasificación provisional
Según el sistema de clasificación McKenzie basado en la respuesta mecánica y sintomática en el test de movimientos repetidos la paciente se clasifica como “Derangement cervical asimétrico hasta el codo”
Tratamiento día 1
Debido a que hay una gran mejoría en los síntomas y en la amplitud de movimiento, planificamos un tratamiento las próximas 24 horas de retracción con sobrepresión del paciente (10 repeticiones/2 horas o cuando lo necesite), más la corrección postural con el uso de un rodillo lumbar (Imagen 5) (relevante en la sección de la corrección de la postura) y se le enseña a guiarse por sus síntomas así como a evitar temporalmente la flexión.


Imagen 5. Corrección postural sentado con rodillo lumbar
Día 2
Vuelve el siguiente día informando de algo de mejoría general y menos dolor de cabeza pero más dolor en el cuello (centralización). Como cambio importante pudo dormir toda la noche sin problemas y sin alteración por dolor.
La retracción es completa y todos los movimientos se mantienen mejor, pero limitados. La extensión no muestra ninguna mejoría y todavía produce dolor en trapecios y cabeza. Tras 2 series de retracción y extensión sentada, en carga, no cambia nada y dice que siente como si la cabeza le pesara mucho. Repetimos el ejercicio con la toalla y ahora es capaz de realizarlo. El movimiento mejora y disminuye el
dolor de cabeza conforme se repite mientras que el dolor de trapecios se elimina y no se produce dolor en el brazo.
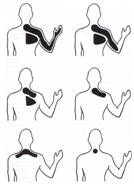 Imagen 6. Centralización cervical.
Imagen 6. Centralización cervical.
Tras 3 series de 10 repeticiones, la extensión está mejor y se consigue un aumento de la amplitud de movimiento en todas direcciones. Todavía no puede hacer el ejercicio en carga.
Se le manda a casa con ejercicio de retracción y extensión cada 2 horas o si aparecen los síntomas. Se le enseña como hacerlo en el trabajo usando una mano en vez de la toalla (Imagen 7). Reforzamos la necesidad de evitar todavía la flexión por existir síntomas, y que siga con el mantenimiento de la postura.

Imagen 7. Retracción + Extensión con sujeción manual (descarga)
Día 3
La paciente vuelve tras 48 horas y habla de un gran cambio en los síntomas. No ha necesitado ningún medicamento y si aparecían los síntomas, era capaz de eliminarlos con los ejercicios.
La amplitud de movimiento está aumentada, incluso en flexión y solo es doloroso al final de la extensión. Todavía necesita apoyar la cabeza para los ejercicios, pero se siente más cómoda.
No añadimos nada excepto que intente incluir los ejercicios en carga sin apoyo de mano o toalla, tras haber realizado algunos con ella apoyada.
Día 4 (Una semana después)
Ha estado sin dolor toda la semana. Tan solo percibía algo de tensión en el cuello al final del día que desaparecía al llegar a casa y descansar.
La movilidad es completa y ha podido hacer los ejercicios sin sujetar la cabeza los últimos 4 días aunque las 2 primeras repeticiones usaba la mano.
Día 5 (2 semanas después)
Tras 2 semanas de la última visita, está bien. No ha tenido síntoma alguno desde entonces. La extensión es completa e indolora. No ha necesitado apoyar la cabeza para realizar los ejercicios y solo los ha hecho 3 veces al día porque no nota dolor.
Como todos los movimientos incluida la flexión son completos e indoloros, no hay necesidad de recuperar la función.
Se le educa a permanecer activa y ser conciente de posturas o actividades repetitivas, especialmente en flexión. También le aconsejamos que realice retracción y extensión una vez al día para comprobar que el problema no vuelve.
Se le da el alta con un 0% en el NDI y 0 en la VAS.
Seguimiento 1 mes después
Transcurrido un mes desde el alta la paciente llama a la clínica e informa que sigue bien y sin ningún síntoma.
McKenzie Institute International 2006©
McKenzie Institute International 2006©
Discusión
Actualmente no se conoce completamente ningún factor que contribuya al CGH. Este caso sugiere que es importante que las alteraciones en la columna cervical se valoren cuando se asocian síntomas en el cuello y la cabeza, independientemente del tiempo que el problema esté presente. La exploración del cuello es un aspecto importante del diagnóstico diferencial del dolor de cabeza (van Suijlekom et al 2000). Nuestra paciente mostró una recuperación completa y rápida de los síntomas y de la presentación mecánica, tras ser valorada con el Método McKenzie (MDT). Se descartaron posibles señales de alarma (red flags) durante la toma de la historia.
El tratamiento inicial se centró en ejercicios activos y corrección postural más evitar la flexión, según los hallazgos en la historia y la exploración. El método McKenzie de Diagnóstico y Terapa Mecánica (MDT) utiliza la respuesta al test de movimientos repetidos para clasificar el problema en uno de los tres síndromes descritos por McKenzie, y que son derangement, disfunción y postural. Según el Método McKenzie, una sola repetición no da información suficiente para llegar a una conclusión sobre la naturaleza mecánica del problema, por eso repite el movimiento varias veces para ver su efecto en la sintomatología y la mecánica. (McKenzie & May 2003, 2006)
En este caso el paciente realizando retracción, mostró una disminución de los síntomas y permaneció mejor tras finalizarlos así como una mejoría en la movilidad en todas direcciones excepto la extensión. Este patrón de cambios rápidos en la sintomatología y mecánica como consecuencia de la carga mecánica aplicada corresponde al síndrome de derangement.
Se eligió la retracción para empezar porque el plano sagital / extensión estaba muy limitado. Como la retracción no mantuvo la mejoría, según la guía de progresión de fuerzas de McKenzie (McKenzie & May 2006), se añadió sobrepresión por parte del paciente para ver si con más fuerza mejoraba y se mantenía mejor, lo que confirmaría el derangement, y así ocurrió. La progresión de fuerzas se aplica cuando tras realizar un ejercicio encontramos una mejoría durante el test pero los síntomas y la respuesta mecánica no se mantienen mejor tras finalizarlo. También se puede progresar en la fuerza si los síntomas del paciente se producen o aumentan durante el test pero no permanecen peor ni empeora la movilidad. En este caso hemos de ir con cuidado ya que si empleamos mucha fuerza o muy rápido podemos provocar un empeoramiento, por lo que hemos de controlar constantemente el estado del paciente. Una vez mejoró, intentamos introducir la extensión, puesto que el objetivo es llegar al final de la amplitud de los movimientos. No fue posible el primer día y en vez de insistir en aplicar más fuerza decidimos darle más tiempo al paciente realizando la retracción y valorarlo a las 24 horas.
Según el abordaje MDT clasificamos provisionalmente a la paciente como síndrome de derangement cervical asimétrico hasta el codo, a confirmar en las siguientes visitas.
El tratamiento consistió en ejercicios reductivos del derangement (retracción con sobrepresión del paciente), corrección postural (con el rodillo lumbar) para evitar que la cabeza protruya y evitar la flexión para que no empeore mientras intentamos reducir el derangement, ya que este movimiento empeoraba su presentación.
El día dos, la paciente vino mejor pero con más dolor en el cuello y menos en los trapecios y cabeza. Esto es una respuesta de centralización, y se asocia con buen pronóstico y buen resultado en el tratamiento (Donelson, Murphy & Silva 1990, Donelson, Grant, Kamps & Medcalf 1991, Long 1995,Werneke, Hart & Cook 1999, Werneke & Hart 2001, Aina, May & Clare 2004, Donelson 2004, Laslett, Oberg, Aprill & McDonald 2005, Skytte, May & Petersen 2005, Werneke & Hart 2005, Long, May & Fung 2008), así como muestra la dirección de preferencia, y nos indica que los ejercicios son los correctos para que se reduzca el derangement (Long, Donelson & Fung 2004). La centralización es un fenómeno reconocido por McKenzie en los años 50, y que consiste en la eliminación del dolor irradiado distal de la espalda como respuesta a los movimientos, posiciones y posturas terapéuticas, permaneciendo mejor después y de forma duradera (McKenzie 1981).
La extensión todavía estaba limitada pero la retracción era completa. Se intentó valorar la retracción seguida de extensión en descarga (con el uso de una toalla) porque el paciente era incapaz de hacerlo en carga. Esto se llama fuerza alternativa.(McKenzie & May 2003, 2006). Cuando un paciente es incapaz de realizar un ejercicio o empeora, antes de cambiar de dirección McKenzie utiliza algunas alternativas, como haciendo el ejercicio en una posición diferente. En este caso como la paciente mostraba una dirección de preferencia en el plano sagital, pero no podía hacer el ejercicio en carga se decidió hacerlo en descarga con el uso de una toalla. Dirección de preferencia es aquella en la que el paciente disminuye, elimina o centraliza los síntomas por la aplicación de la carga.
Desde aquí la paciente recuperó la extensión completa, fue capaz de hacer los ejercicios sin sujetar la cabeza y los síntomas iban desapareciendo, por lo que se confirmó el derangement y además al producir la resolución del problema era reducible (McKenzie & May 2003, 2006).
Tras reducir los síntomas y mejorar la movilidad, se necesita recuperar la función como parte del tratamiento del derangement (McKenzie & May 2003, 2006) con el objetivo de conseguir la movilidad completa en todos los movimientos y sin dolor. Como todos ellos incluida la flexión que era el movimiento contrario a la dirección de preferencia, eran completos e indoloros, no fue necesario completar esta fase. Así pues, se enfatizó la parte final del tratamiento en la educación del paciente sobre su problema, para que
pueda evitar las recidivas, frecuentes en su caso (prevención) o que si aparece de nuevo, sepa cómo mantenerlo bajo control (independencia).
La independencia del paciente y el autotratamiento son parte fundamental del abordaje McKenzie (McKenzie & May 2003, 2006).
El Método McKenzie ha mostrado ser apropiado para clasificar a esta paciente en el síndrome de derangement. En vista que el CGH es una entidad con factores mecánicos no específicos, merece la pena intentar la valoración con este método cuando se asocian dolor de cabeza y cuello, ya que el método ha demostrado tener validez y fiabilidad como sistema de valoración en problemas mecánicos no específicos en la columna (Petersen, Thorsen, Manniche & Ekdahl 1999, Werneke & Hart 2003, Petersen, Olsen, Laslett, Thorsen, Manniche, Ekdahl & Jacobsen 2004, Clare, Adams & Maher 2005, Dionne, Bybee & Tomaka 2006).
La paciente mostró una gran restricción de la extensión y esto está en concordancia con algunas alteraciones físicas encontradas en otro estudio (Jull, Amiri, Bullock-Saxton, Darnell & Lander 2007) donde la restricción de movimiento (extensión) era un patrón común en el CGH cuando se comparaba con pacientes
con MH o TTH. Zwart (1997) también encontró restricción en el plano sagital así como en el plano horizontal (rotación axial) en pacientes con CGH.
Es difícil tener un único signo que determine el CGH, pero en Jull et al (2007), el patrón de movilidad restringida, dolor en las cervicales superiores y alteración en el test de flexión cráneo-cervical mostró una sensibilidad del 100% y una especificidad del 94% para diferenciar el CGH del MH y TTH.
La valoración manual no es una herramienta útil para explorar las articulaciones cigoapofisarias como fuente de dolor según King, Lau, Lees y Bogduk (2007), y se proponen los bloqueos como medio útil para este propósito (Bogduk 2002) aunque es un procedimiento invasivo, y actualmente, aunque en la región lumbar, se duda de su validez como test diagnóstico para la articulaciones facetarias. (O´Neill & Owens 2009).
Limitaciones del estudio
Las limitaciones en este caso son el seguimiento tan corto, y la falta de medidas físicas objetivas.
Conclusiones
El CGH parece ser un problema no específico, sin pruebas diagnósticas definitivas. En la literatura se han propuesto muchos tratamientos basados en alteraciones mecánicas y funcionales, entre ellos ejercicios y alineamiento específicos. En este caso el Método McKenzie de Diagnóstico y Terapia Mecánica se usó para
valorar y tratar un derangement cervical como causa de un dolor de cabeza cervicogénico.
Cuando se sospeche un problema mecánico no específico como fuente de dolor de cabeza, especialmente asociado a dolor cervical, el Método McKenzie es un sistema a tener en cuenta para su diagnóstico, ya que si podemos encuadrarlo en uno de los síndromes mecánicos, el tratamiento es efectivo.
Agradecimientos:
A todos los que han contribuido en la elaboración de este caso clínico, en especial a la paciente por consentir en su divulgación, y a todos los componentes del equipo de fisioterapeutas de la clínica Fisiosport, sin los cuales no hubiera sido posible llevar a cabo este trabajo.
Referencias:
Ahn, NU, Ahn, UM, Ipsen, B & Howard S 2007,Mechanical neck pain and cervicogenic headache, Neurosurgery, volume 60, supplement1, pp 21-27.
Aina, A, May, S & Clare, H 2004, ‘The centralization phenomenon of spinal symptoms – a systematic review’, Manual Therapy, volume 9, pp 134-143.
Antonaci, F, Ghirmai, S, Bono, G, Sandrini, G & Nappi, G 2001, ‘Cervicogenic headache: evaluation of the original diagnostic criteria, Cephalalgia, volume 21, issue 5, pp 573-583.
Bogduk, N 2002, ‘Diagnostic nerve blocks in chronic pain’, Best Practice and Research Clinical Anaesthesiology, volume 16, issue 4, pp 565-578.
Clare, HA, Adams, R & Maher, CG 2005, ‘Reliability of McKenzie classification of patients with cervical and lumbar pain’, Journal of Manipulative and Physiological Therapeutics, volume 28, pp 122-127.
Diener, HC, Kaminski, M, Stappert, G, Stolke, D & Schoch, B 2007, ‘Lower cervical disc prolapse may cause cervicogenic headache: prospective study in patients undergoing surgery Cephalalgia, volume 27, issue9,pp 1050-1054.
Dionne CP, Bybee RF & Tomaka, J 2006, ‘Inter-rater reliability of McKenzie assessment in patients with neck pain’, Physiotherapy, volume 92, pp 75-82.
Donelson, R, Murphy, K & Silva, G 1990, ‘Centralisation Phenomenon: Its usefulness in evaluating and treating referred pain’, Spine, volume15, issue 3, pp 211-213.
Donelson, R, Grant, W, Kamps, C & Medcalf, R 1991, ‘Pain Response to Sagittal End-Range spinal Motion: A Prospective, Randomized Multicentered Trial’, Spine volume 16, supplement 6, pp S206-S212.
Fishbain, DA, Cutler, R, Cole, B, Rosomoff, HL & Rosomoff, SR 2001, ‘International Headache Society headache diagnostic patterns in pain facility patients, The Clinical Journal of Pain, volume 17,issue 1, pp 78-93.
Frese, A & Evers, S 2008, ‘Biological markers of cervicogenic headache. Cephalalgia, volume 28, supplement 1, pp 21-23.
Haldeman, S & Dagenais, S 2001, ‘Cervicogenic headaches: a critical review, The Spine Journal, volume 1, pp 31-46.
Hall, TM, Robinson, KW, Fujinawa, O, Akasaka, K, & Pyne, EA 2008, ‘Intertester reliability and diagnostic validity of the cervical flexion rotation test, Journal of Manipulative and Physiological Therapeutics, volume 31, issue 4, pp 293-300.
Inan, N & Ate?, Y 2005, ‘Cervicogenic headache: pathophysiology, diagnostic criteria and treatment, The Journal of the Turkish Society of Algology, volume 17, issue 4, pp 23-30.
Jansen, J & Sjaastad, O 2006, ‘Cervicogenic headache. Smith/Robinson approach in bilateral cases , Functional Neurology, volume 21, issue 4, pp 205-210.
Jansen, J 2008, ‘Surgical treatment of cervicogenic headache. Cephalalgia, volume 28, supplement 1, pp 41–44.
Jull, G, Amiri, M, Bullock-Saxton, J, Darnell, R & Lander, C 2007, ‘Cervical musculoskeletal impairment in frequent intermittent headache. Part 1: Subjects with single headaches Cephalalgia, volume 27, pp 793- 802.
Kaniecki, RG 2002, ‘Migraine and tension-type headache: An assessment of challenges in diagnosis. Neurology, volume 58, supplement 6, pp 15-20.
King, W, Lau, P, Lees, R & Bogduk, N 2007, ‘ The validity of manual examination in assessing patients with neck pain’, The Spine Journal, volume 7, pp 22-26.
Laslett, M, Oberg, B, Aprill, CN & McDonald, B 2005,’Centralization as a predictor of provocation discography results in chronic low back pain, and the influence of disability and distress on diagnostic power’. Spine Journal, volume 5, pp 370-380.
Long, A 1995, ‘The Centralisation Phenomenon. Its usefulness as a predictor of outcome in conservative treatment of chronic low back pain’, Spine, volume 20, issue 23, pp 2513-2521.
Long, A, Donelson, R & Fung, T 2004, ‘Does it matter which exercise? A randomized control trial of exercises for low back pain’, Spine, volume 29, pp 2593-2602.
Long, A, May, S, Fung, T 2008, ‘The Comparative Value of Directional Preference and Centralization: A Useful Tool for Frontline Clinicians’, The Journal of Manual& Manipulative Therapy, volumen 16,pp 248-255.
McKenzie, R A 1981, ‘ The Lumbar Spine. Mechanical Diagnosis and Therapy’, Spinal Publications; New Zealand
McKenzie, R & May, S 2003, The Lumbar Spine- Mechanical & Diagnosis Therapy, 2nd edn, volume I & II, Spinal Publications, New Zealand.
McKenzie, R & May, S 2006, The Cervical & Thoracic Spine- Mechanical & Diagnosis Therapy, 2nd edn, volume I & II, Spinal Publications, New Zealand.
Martelletti, P & van Suijlekom, H 2004, ‘Cervicogenic Headache Practical Approaches to Therapy. CNS Drugs, volume 18, issue 12, pp 793-805.
O´Neill, C, Owens, D K 2009, ‘ Lumbar facet Joint pain: time to hit the reset button’, The Spine Journal, Editorial, volumen 9, pp 619-622.
Petersen, T, Thorsen, H, Manniche, C & Ekdahl, C 1999, ‘Classification of non-specific low back pain: a review of the literature on classification systems relevant to physiotherapy’, Physical Therapy Reviews, volume 4, pp 265-281.
Petersen, T, Olsen, S, Laslett, M, Thorsen, H, Manniche, C, Ekdahl, C & Jacobsen S 2004, ‘Inter-tester reliability of a new diagnostic classification system for patients with non-specific low back pain’. Australian Journal of Physiotherapy, volume 50, pp 85-91.
Schofferman, J, Garges, K, Goldthwaite, N, Koestler, M & Libby, E 2002, ‘Upper Cervical Anterior Diskectomy and Fusion Improves Discogenic Cervical Headaches. Spine, volume 27, issue 20, pp 2240- 2244.
Sjaastad, O, Saunte, C, Hovdal, H, Breivik, H & Groenbaek, E 1983, ‘Cervicogenic headache. An hypothesis’, Cephalalgia, volume 3, pp 249–256.
Sjsastad, O, Fredriksen, TA & Pfaffenrath, V 1990, ‘Cervicogenic headache: diagnostic criteria’, Headache, volume 30, pp 725-726.
Sjsastad, O, Fredriksen, TA & Pfaffenrath, V 1998, ‘Cervicogenic Headache: Diagnostic Criteria’, Headache, volume 38, pp 442-445.
Sjsastad, O & Fredriksen, TA 1998, ‘Chronic daily headache: is “cervicogenic headache” one subgroup?’, Cephalalgia, volume 18, supplement 21, pp 37-40.
Sjaastad, O & Bakketeig, LS 2008, ‘Tension-type headache. Comparison with migraine without aura and cervicogenic headache. The Vågå study of headache epidemiology’, Functional Neurology, volume 23, issue 2, pp 71-76.
Skytte, L, May, S & Petersen, P 2005, ’Centralization: Its prognostic value in patients with referred symptoms and sciatica’, Spine, volume 30, pp E293-E299.
Van Suijlekom, HA, de Vet, HCW, van den Berg, SGM & Weber, WEJ 1999,’Interobserver reliability of diagnostic criteria for cervicogenic headache’, Cephalalgia, volume 19, pp 817-823.
Van Suijlekom, HA, de Vet, HCW, van den Berg, SGM & Weber, WEJ 2000, ‘Interobserver Reliability in Physical Examination of the Cervical Spine in Patients With Headache’, Headache, volume 40, pp 581-586.
Werneke, M, Hart, DL & Cook, D 1999, ‘A descriptive study of the Centralisation Phenomenon. A Prospective Analysis’, Spine, volume 24, pp 676-683.
Werneke, M & Hart, DL 2001, ‘Centralization phenomenon as a prognostic factor for chronic pain or disability’, Spine, volume 26, pp 758-765.
Werneke, M & Hart, DL 2003, ‘Discriminant validity and relative precision for classifying patients with non-specific neck and back pain by anatomic pain patterns’ , Spine, volume 28, issue 2, pp 161-166.
Werneke, M & Hart, DL 2005, ‘Centralization: association between repeated end-range pain responses and behavioural signs in patients with acute non-specific low back pain’, Journal of Rehabilitation Medicine, volume 37, 286-290.
Yi, X, Cook, AJ, Hamill-Ruth, RJ & Rowlingson, JC 2005, ‘Cervicogenic Headache in Patients With Presumed Migraine: Missed Diagnosis or Misdiagnosis?’ The Journal of Pain, volume 6, issue 10, pp 700-703.
Zito, G, Jull, G & Story, I 2006, ‘Clinical tests of musculoskeletal dysfunction in the diagnosis of cervicogenic headache’, Manual Therapy, volume 11, pp 118-129.
Zwart, JA 1997, ‘ Neck mobility in different headache disorders’, Headache, volume 37, pp 6-11.
