Estela Laredo Sal
Diplomada en Fisioterapia
ANATOMÍA DESCRIPTIVA DEL TOBILLO
La unión de la pierna y el pie a la altura de la articulación del tobillo asegura la transmisión de las fuerzas ejercidas sobre el miembro inferior en posición vertical y durante la locomoción.
La articulación del tobillo está conformada por tres articulaciones:
- La articulación tibioperonea-astragalina
- Las articulaciones subastragalinas (anterior y posterior)
ARTICULACIÓN TIBIOPERONEO-ASTRAGALINA
Se constituye por una “mortaja” formada por tibia y peroné en la que penetra el astrágalo.
Las superficies articulares que la conforman son:
- Troclea, formada por tibia y peroné, representada por la cara inferior de la epífisis inferior de la tibia, la cara externa del maleolo interno tibial y la cara interna del maleolo peroneo.
- La superficie articular del astrágalo para esta unión esta representada por la polea astragalina (en la cara superior), carilla en forma de coma (situada en la cara interna que y se articula con el maleolo interno) y por una superficie articular ovoidea para el peroné en la cara externa.
La cápsula articular toma inserción en la proximidades de las superficies articulares
Dicha articulación se clasifica como una trocleartrosis y por ello va a tener solo un eje de movimiento a través del cual realizará la flexo-extensión; en consecuencia los refuerzos ligamentosos se sitúan a los lados en su mayoría.
El ligamento lateral interno del tobillo tiene su origen en el maleolo tibial y desde aquí se dividirá en dos haces, el superficial o deltoideo hasta el calcáneo y el profundo que se dirige al astrágalo
Se encuentra en permanente tensión por la posición normal del pie, mirando ligeramente hacia fuera
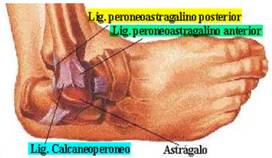
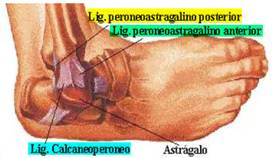
El ligamento lateral externo del tobillo tiene su origen en el maleolo peroneo y se divide en tres:
- Haz peroneoastragalino anterior, termina en cuello del astrágalo.
Este es el haz que mas frecuentemente se lesiona
- Haz peroneocalcaneo, insertándose en cara posteroexterna calcáneo
- Haz peroneoastragalino posterior, finaliza en parte posteroexterna del astrágalo.
Este ligamento en su conjunto limita la inversión; los esguinces de tobillo se deben generalmente a una hiperinversión del pie.
ARTICULACIONES SUBASTRAGALINAS
Las articulaciones astragalocalcaneas anterior y posterior más el ligamento interóseo forman un todo designado como articulación subastragalina
El ligamento interóseo o ligamento en seto ocupa el seno del tarso; el seno no es mas que la superposición de dos ranuras, una del astrágalo y otra del calcáneo, y por ella discurre el ligamento manteniendo a ambos huesos firmemente unidos y que se muevan al unísono.
Destacar la situación especial de astrágalo pues tiene una situación superior que el resto y le permite distribuir el peso del cuerpo parte hacia el calcáneo y parte hacia las cabezas metatarsianas.
BIOMECANICA DE LA ARTICULACIÓN DEL TOBILLO
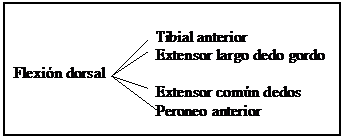
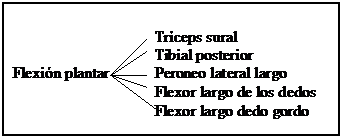
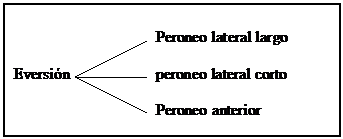
A través de un eje bimaleolar y con el astrágalo colaborando con los huesos del pie, el tobillo puede realizar movimientos de flexión/extensión (flexión dorsal/flexión plantar)
Colaborando el astrágalo con los huesos de la pierna se consiguen movimientos combinados que son la inversión (aproximación + rotación interna + flexión plantar) y la eversión (separación + rotación externa + flexión dorsal)
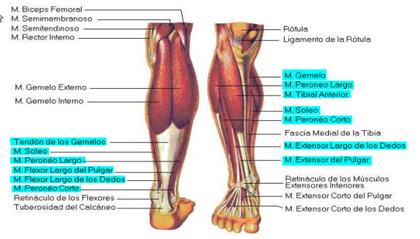
LAZADAS MUSCULARES

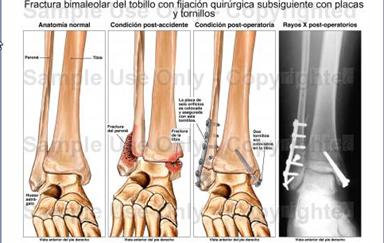
FRACTURAS DE TOBILLO
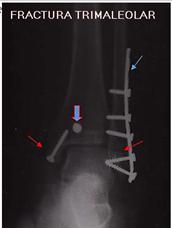
Las fracturas de tobillo son el tipo más frecuente de fractura tratado por los cirujanos ortopédicos-
Se producen por movimientos forzados del pie en aducción, abducción, pronación, supinación, combinados, torsión, choque vertical (formas muy diversas)
Las fracturas por encima de la sindesmosis no afectan directamente a la articulación tibioperonea-astragalina por lo que no suelen tener más complicación que la posible rigidez post-inmovilización; la afectación propia de la articulación es de más difícil recuperación salvo reducción perfecta.
CLASIFICACIÓN


CLÍNICA
- Dolor
- Deformidad
- Impotencia funcional
- Movimiento anormal
- Crepitación
TRATAMIENTO ORTOPÉDICO
Reducción y fijación con yeso durante 8-12 semanas, yeso de marcha (tacón) después de 4-6 semanas.
Fisioterapia durante la inmovilización con yeso: movilizaciones de las articulaciones libres, isométricos musculatura pierna y muslo, ejercicios que engloben toda la extremidad inferior como elevación, separación, etc. también verticalización progresiva y marcha sin apoyo, equilibrios sobre miembro sano, puesta en carga progresiva cuando se observen signos de consolidación.
Tras la retirada del yeso
- Masaje circulatoria pie y miembro inferior en declive
- Vendaje elástico durante el día
- Termoterapia (IF, parafina, calor profundo)
- Electroterapia antialgica ( de baja frecuencia, US)
- Movilizaciones activas y pasivas de todas las articulaciones del pie y rodilla si fuera necesario
- Hidroterapia
- Cinesiterapia resistida de musculatura de tobillo y pie
- Corrección del movimiento del pie durante la marcha
- Reeducación propioceptiva con tablas inestables
- Reentrenamiento al esfuerzo como escaleras, bicicletas, deporte progresivo
TRATAMIENTO QUIRÚRGICO
Se reducirá la fractura y se fijará con osteosíntesis (fijador externo, placa con tornillos…). Además yeso/férula para inmovilizar salvo en fijadores externos-
Apoyo completo entre 2 y 12 semanas (lo habitual a las 8 semanas). Más precoz si los ligamentos están intactos.
Fisioterapia con yeso: igual que en el tratamiento ortopédico.
Tras la retirada del yeso: en este caso será igual que en el ortopédico también a excepción de eliminar la electroterapia en caso de material de osteosíntesis y añadir masaje de la cicatriz.


PATOLOGÍA MÁS FRECUENTE de TOBILLO:
ESGUINCE
El tobillo se estabiliza lateralmente por los ligamentos laterales siendo el externo (LLE) el que con mas frecuencia se lesiona, a su vez de los 3 fascículos que componen el ligamento el mas afecto en los esguinces suele ser el peroneoastragalino anterior (LPAA); siendo raro las lesiones del ligamento lateral interno (LLI).
Las lesiones del LLE se producen por movimientos bruscos donde la articulación describe un movimiento de aproximación + rotación interna del pie o lo que es lo mismo por una hiperinversión que supera la elasticidad del ligamento.
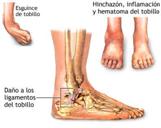

Las lesiones del LLI se deben a una posición forzada de valgo + rotación externa.
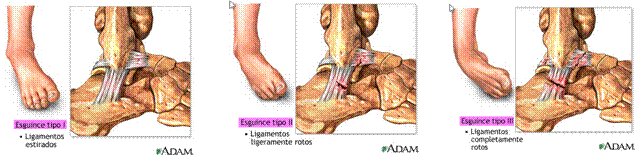
CLASIFICACIÓN
- Grado I: esguince leve sin rotura ligamentosa. Sensibilidad leve con tumefacción discreta, estabilidad.
- Grado II: esguince con rotura ligamentosa parcial. Dolor, inflamación, equimosis, estabilidad, dificultad para caminar.
- Grado III: rotura ligamentosa completa del peroneoastragalino anterior y posterior. Dolor severo, inflamación, hemorragia, inestabilidad, incapacidad para andar.
CLÍNICA
- Comprobar el mecanismo por el que se produjo la lesión
- Dolor, que aumenta con la inversión
- Edema (no relacionado con el grado)
TRATAMIENTO
Los esguinces de tobillo se tratan según su clasificación. Los de grado I y II se tratan de forma conservadora mientras que los de grado III en su mayoría son quirúrgicos
Conservador (durante las primeras 72h)
- Reposo con sobreelevacion + vendaje elástico compresivo
- Crioterapia varias veces al día
- Vendaje funcional (deambulación en descarga parcial). Ojo si hay edema
- Cyriax selectivo, dependerá de la tolerancia del paciente
- Ultrasonidos pulsados con gel AINE
El tratamiento estrella para las primeras horas tras el esguince es aplicar la técnica comúnmente conocida como RICES o ICE o PRICES que al final viene a significar lo mismo.
Reposo
Hielo
Compresión
Elevación
Estabilización
Conservador (pasadas las primeras 72h)
- Baños de contraste
- Posición de declive varias veces al día
- Cyriax selectivo y drenaje
- Vendaje funcional = Estabilidad máxima + movilidad selectiva
- Recuperación de amplitudes articulación tibioperonea-astragalina y subastragalina con cinesiterapia pasiva muy prudente (1º isométricos)
- Termoterapia como microondas
- Cinesiterapia global tobillo resistida manual y progresiva (trabajo flexores dorsales y plantares y eversion-inversión)
- Propiocepción (apoyo monopodal, sobre plano inestable, desequilibrios, juegos de balón…)
- Reinicio de la activada deportiva a partir 2º semana
Quirúrgico
- Botín yeso 4semanas
- Fisioterapia
TENDINOPATÍA DEL AQUILES
Tendinopatía: afectación tendinosa que puede englobar a las células tendinosas, a la matriz extracelular o a ambas.
Teorías:
- Deterioro en la vascularización.
- Lesión térmica: liberación de calor durante el ejercicio provoca hipertermia que afecta a los tenocitos y se pierde la capacidad reparadora del tendón.
- Irritación biomecánica.

Este tipo de lesiones son frecuentes en algunas modalidades atléticas, baloncesto, ciclismo, esquí de fondo, patinaje,…que exigen una sobrecarga excéntrica excesiva del tríceps.
El tendón de Aquiles no tiene una vaina sinovial verdadera, pero está rodeado por un paratendón (tejido areolar graso que separa el tendón de su vaina). El dolor inicial de la tendinitis del tendón de Aquiles está producido por afectación del paratendónmás que del propio tendón.
Factores predisponentes:
-Acortamientos musculares
-Hipertrofia muscular (gemelos) que disminuye la elasticidad del tendón
-Disminución de la fuerza muscular
-Saltos con contracciones excéntricas del tríceps
-Pies cavos al provocar una mala absorción de los impactos en el suelo
-Pies planos (>pronación y provoca la torsión del tendón)
-Calzado inadecuado o roces del mismo
-Mala vascularización que produce degeneración hipóxica
-Envejecimiento (disminución de la fuerza muscular y de la elasticidad, mala vascularización)
-Lesiones previas
-Sexo masculino
-Superficies de entrenamiento excesivamente duras y/o resbaladizas
-Errores de entrenamiento: Sobrecargas de repetición y microtraumatismos
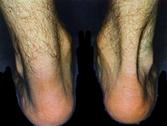
Prototipo: las roturas son + frecuentes en varón sedentario de unos 40 años, con una intensa actividad física de fin de semana, con mala preparación.
Triada: dolor a la contracción isométrica + dolor al estiramiento + dolor a la palpación
TRATAMIENTO FISIOTERAPIA
- Reposo deportivo relativo: natación…
- Crioterapia varias veces al día
- Ultrasonidos pulsados
- Fricción transversa profunda si se tolera
- Tabla de ejercicios y estiramientos (parte fundamental para le recuperación)
Pautas:
- se recomienda hacer los ejercicios todos los días de la semana, dos veces al día, durante al menos 12 semanas;
- se harán 3 series de 15 repeticiones, con un descanso breve después de cada serie.
1. Ejercicio excéntrico: Desde la posición de partida, en apoyo unipodal con la rodilla extendida, se carga todo el peso del cuerpo sobre el antepié con el tobillo en flexión plantar. Se desciende el talón lentamente hasta que quede por debajo del antepié. Finalmente se utiliza la pierna sana para volver a la posición inicial.
2. Ejercicio excéntrico selectivo soleo: Se realiza el mismo ejercicio anterior pero con la rodilla en ligera flexión.
NOTA: Compararon los resultados con los de un grupo control de 15 pacientes en los que se indicó la cirugía. A los tres meses de iniciar el tratamiento todos los pacientes que realizaron el programa de ejercicios habían mejorado y pudieron volver a sus actividades deportivas, al mismo nivel que tenían previamente. Los pacientes intervenidos quirúrgicamente sólo alcanzaron el mismo nivel de actividad física a los 6 meses de la cirugía. Posteriormente estos autores han seguido a largo plazo a los pacientes que mejoraron con el programa de ejercicios y en todos, excepto uno, se mantuvo la mejoría.
Resultado homogéneo: Mayor mejoría y más duradera que estiramientos y ejercicio concéntrico-
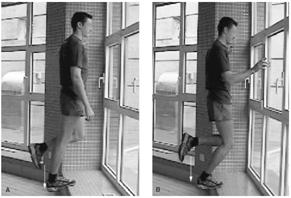
3. Estiramiento de Tríceps Sural
-Posición de partida: bipedestación, con una pierna adelantada. La pierna a estirar queda detrás con la rodilla en extensión. La rodilla (rótula) debe quedar alineada con el 2º metatarsiano-
-Ejercicio: desplazar el cuerpo hacia la pierna adelantada, que se va flexionando, sin levantar los talones del suelo, hasta notar tensión en el tríceps sural de la pierna retrasada-
Mantener 30 segundos
Hacer 2-3 repeticiones
4. Estiramiento de Sóleo
Misma posición, pero con la rodilla atrasada también en flexión.
Mantener 30 segundos
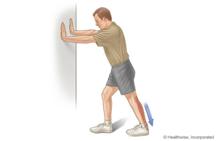
Hacer 2-3 repeticiones
RESEÑA SOBRE LA FASCITIS PLANTAR
Por fascitis plantar se entiende una inflamación aguda de la aponeurosis plantar del pie. El síntoma principal es dolor plantar en el talón o en la zona media de la planta del pie, el cual no suele deberse a un traumatismo, sino al desgaste por el trabajo habitual que realiza, es decir, al microtraumatismo repetitivo. El problema se puede ver causado o agravado por un calzado inadecuado, así como por malas posturas, trabajo excesivo de esta zona (correr cuesta abajo, por ejemplo, castiga mucho el talón; saltar...)
Origen multifactorial: obesidad, pies planos o valgos, debilidad de músculos intrínsecos del pie o del tríceps, edad avanzada: disminución de fuerza y capacidad de regeneración
Se piensa comúnmente que la fascitis plantar es causada por un espolón en el talón, pero las investigaciones han determinado que esto no es así. En las radiografías, se observan espolones en el talón en personas con y sin fascitis plantar.
TRATAMIENTO
- Reposo relativo
- Aplicación de hielo varias veces al día
- Calzado adecuado y uso de ortesis o plantillas
- Vendaje neuromuscular
- Estiramientos de la fascia
Ejercicio 1: Estiramiento con cincha

Paciente sentado en la cama con el miembro inferior en extensión. Colocar una cincha alrededor de la planta del pie y sujetar cada extremo con una mano-
Tirar de la cincha para llevar a flexión dorsal el tobillo sin flexionar la rodilla. Mantener 10 –20 segundos. Cuando el dolor desaparezca se realizará de manera activa.
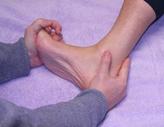
Ejercicio 2: Estiramiento con extensión de dedos. Comprobación
Paciente sentado en una silla con el pie afecto encima de la rodilla contralateral-
Con la mano del lado contrario al pie a estirar llevar los dedos del pie a flexión dorsal mientras que con el dedo pulgar de la otra mano se recorre la fascia para comprobar el aumento de tensión que se produce en la misma durante el estiramiento. Mantener 10seg
Ejercicio 3: Tonificación de músculos intrínsecos
Paciente sentado en una silla. Pie apoyado en el suelo encima de una toalla-
Sin elevar el talón realizar flexiones de los dedos intentando arrugar la toalla debajo del pie-
Ejercicio 4: Estiramiento de gemelos, soleo y extrínsecos de tríceps (explicados en la pagina10)
BIBLIOGRAFÍA
Libros de consulta:
- Anatomía humana: descriptiva, topográfica y funcional. Henri Rouvière y André Delmas. Editorial Masson
- Fundamentos de fisioterapia. Serafina Alcántara, Miguel Ángel Hernández, Eugenia Ortega y María del Valle Sanmartín. Editorial Sintesis
- Diccionario de Fisioterapia. Stuart Porter. Editorial Eselvier
- Atlas de anatomía humana Netter
- Manual de vendaje funcional de tobillo y pie. Pedro Fernández de Sousa-Dias. Área científica Menari.
Material Didáctico Diplomatura Fisioterapia:
- Anatomía del Aparato Locomotor
- Fisioterapia del Deporte
- Fisioterapia Especial I
Ponencias Curso Extensión Universitaria (Universidad de Oviedo): Rehabilitación del aparato locomotor, nuevos avances
- Biomecánica clínica de los tejidos y las articulaciones del aparato locomotor en los estados de salud y enfermedad. Miguel Enrique del Valle Soto. Universidad de Oviedo.
- Nuevos avances en la rehabilitación de la extremidad inferior. Dr. Manuel Bea Muñoz. Hospital de Jarrio.
- Vendajes funcionales: principios, objetivos y técnicas de aplicación en rehabilitación. Ramón Marcelino García Miranda.
Páginas Web:
- www.efisioterapia.net
- www.abcfisioterapia.com
- www.fisaude.com
- www.formacionsanitaria.com
- Enciclopedia Médica: www.nlm.nih.gov/medlineplus/spanish/encyclopedi.html.
- www.traumazamora.org
- www.visionmedicavirtual.com
- www.areasaludplasencia.es
- www.elatleta.com
- www.vitaly.eu
- www.google.es
Protocolos de tratamiento Hospital Universitario Central de Asturias:
- Tratamiento tobillo: esguince
- Tratamiento tobillo: tendinitis de Aquiles
- Tratamiento pie: fascitis plantar
