Erica Hernández López
Diplomada en Fisioterapia
Licenciada en Ciencias de la Actividad Física y el Deporte
Máster en Prescripción del Ejercicio Físico
Responsable del Área de Salud del Club Inef Lleida
ABSTRAC:
Este artículo es una revisión bibliográfica sobre los últimos trabajos de rehabilitación del ictus a través de la prescripción de ejercicio físico. Desde hace unos años el abordaje del paciente con ictus ha cambiado de forma importante. Los nuevos métodos de rehabilitación y sus avances, han permitido comprender como se comporta el cerebro lesionado y objetivar los efectos del ejercicio físico en pacientes con ictus. El resultado de esta exploración documental demuestra a posibilidad de poder influir en la reorganización cerebral después del ictus mediante el ejercicio físico.
Palabras claves: Ictus, ejercicio físico, enfermedad vascular cerebral, plasticidad cerebral.
INTRODUCCIÓN
Denominamos ictus a un trastorno brusco de la circulación cerebral que altera la función de una determinada región del cerebro. (Gil,et al. (2000). El término ictus (término latino que significa golpe o ataque súbito) se emplea como sinónimo de enfermedad cerebrovascular (ECV). La Organización Mundial de la Salud (OMS) define el ictus como un signo clínico de trastorno focal en el funcionamiento cerebral de rápida aparición, con un supuesto origen vascular y una duración superior a las 24 horas (Stokes, (2006) y Rius,(2007).
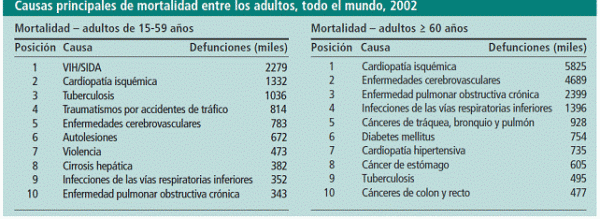
Según la OMS (2002), la cardiopatía isquémica y el ictus son dos de las tres causas principales de mortalidad entre los varones adultos a nivel mundial (tal y como se puede ver en la Figura 1:
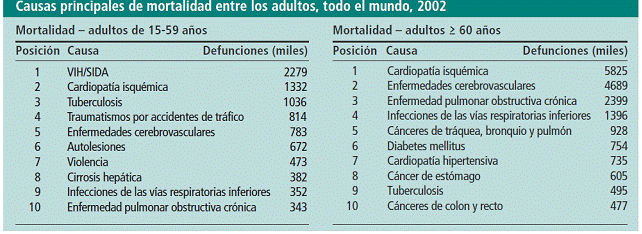
Figura 1: causas principales de mortalidad en los adultos (OMS, 2003: 23)
A nivel mundial la incidencia (nuevos casos por año) del ictus es de 200 casos por 100.000 habitantes, siendo la prevalencia (número de casos que hay) de 550 casos por 100.000 habitantes, 400 con una importante discapacidad por cada 250.000 habitantes (Barnes,y Ward, (2005).
A nivel español, existen varios estudios epidemiológicos Leno, et al. (1993), Matías- Guiu, J. et al. (1994), López-Pousa, et al. (1995), Caicoya, et al. (1996),… no obstante, los más recientes son de Marrugat, et al. (2007), Díaz-Guzmán, (2009).
En el primero la tasa de incidencia fue de 218 casos por 100.000 habitantes. El último, se trata del resultado de un estudio piloto sobre la incidencia de ictus en España (estudio Iberictus).
Finalmente a nivel de Cataluña, según la Encuesta de Salud de Cataluña, la incidencia anual de 150-200 casos por cada 100.000 habitantes y la prevalencia es de 500-600 casos por cada 100.000 habitantes.Por tanto, el ictus es, sin duda, la causa más común de incapacidad neurológica en la población adulta. Es responsable de alrededor de la cuarta parte de las muertes en los países desarrollados y en gran medida de la discapacidad en la ancianidad. (Cash,1993).
El pronóstico después de un ictus es la muerte dentro de las cuatro primeras semanas aproximadamente en el 20% de las personas con un primer ictus, la recuperación completa en el 30% y una incapacidad residual en el 40-50% (Stokes,(2006). En conclusión, se trata de una enfermedad bastante frecuente y constituye el principal motivo de incapacidad neurológica en los países occidentales.
El Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología (GEECV) clasifica la ECV tal y como se expone en la Figura 2:
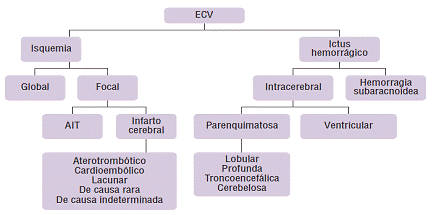
Figura 2: Clasificación de ictus o enfermedad cerebro vascular (Díez, E., 2006:47)
Tal como vemos, se pueden diferenciar dos tipos de ECV o ictus: el isquémico y el hemorrágico.
El ictus isquémico, se caracteriza porque el flujo sanguíneo, interrumpido de algunamanera, se hace insuficiente y conduce a una situación de infarto cerebral focalizado sobre un área determinada (Arcas, et al,2007).
Ictus hemorrágicoen este caso, la lesión es debida a la extravasación del flujo sanguíneo dentro de la cavidad craneal, secundaria a la rotura de un vaso sanguíneo, arterial o venoso. La hemorragia intracerebral constituye entre un 5 y un 10% de los casos (Arcas, Et al., 2007). La principal causa suele ser la hipertensión arterial. El pronóstico inicial suele ser grave, y su recuperación depende de la reabsorción del hematoma (Arcas, et al., 2007).
Las señales de alarma cuando una persona está sufriendo un accidente cerebro vascular son pérdida de fuerza o adormecimiento ( sensación de hormigueo) de la cara, el brazo o la pierna, especialmente de un solo lado del cuerpo, alteración repentina del habla, confusión, dificultad para hablar o comprender lo que se dice, pérdida súbita del visión, dificultad para caminar, dolor de cabeza o desmayo o perdida de conocimiento.
El ictus es una verdadera urgencia médica y, en la actualidad, ha podido demostrarse que sus devastadoras consecuencias son tanto menores cuanto antes se acuda al hospital y se sea atendido por el neurólogo (Egido, y Díez-Tejedor,2003). De aquí a la importancia que cuando se lleva a cabo un programa de ejercicio físico con personas que han sufrido un ictus, es importante conocer los síntomas por si se llevan a cabo durante la práctica, reconocerlos y rápido trasladarlos a un centro médico.
Hay una clara evidencia que demuestra que el tratamiento rehabilitador a través del ejercicio físico conjuntamente con la atención de las unidades específicas del ictus, reducen el grado de dependencia de los pacientes. Por tanto la rehabilitación se ha de iniciar precozmente y prolongarse mientras obtengamos mejora, aunque sea mínima. El propio paciente y sus familiares y cuidadores son la pieza más importante del equipo, por lo que deben recibir continua formación, asesoramiento y apoyo psicológico y social.(Dromerick 2006).
Entre las técnicas utilizadas en personas destacamos la rehabilitación motora, la utilización de la terapia del movimiento mediante la restricción del lado sano y la reeducación de la marcha para que el paciente consiga la mayor autonomía posible y gane en calidad de vida.(Hesse, 2006)
Las nuevas técnicas de neuroimagen funcional demuestran que el cerebro humano no solo tiene la capacidad de activar regiones alternativas durante la recuperación post ictus, sino también es un sistema dinámico que está sujeto a intervenciones conductuales y farmacológicas que pueden potenciar la recuperación. (Baron ,2004)
El objetivo principal de las técnicas modernas de rehabilitación es aprovechar al máximo la capacidad plástica del cerebro, teniendo en cuenta que la plasticidad cerebral se da cuando hay un aprendizaje en la práctica de una habilidad determinada y no se da cuando se trata de una tarea mecánica que no requiere esfuerzo de aprendizaje por parte del paciente( es decir, una habilidad que ya tenía aprendida previamente) Por tanto, se trata de reeducar, con intervenciones conductuales, unas tareas que han de poder ser conseguidas por el paciente con un cierto esfuerzo para que se produzcan cambios en la morfología neuronal, y así el paciente pueda aprender nuevos comportamientos motores.
Avances terapéuticos del ejercicio físico
Según Lee,et al ( 2003) los niveles de actividad física moderada o intensa están asociados con la reducción total del riesgo de ictus (tanto isquémico como hemorrágico). Para reducir el riesgo de ictus se recomienda participar en actividades físicas regulares moderadas e ir incrementando la intensidad. Existe evidencia que la actividad física es un importante factor de riesgo modificable del ictus. Una actividad física moderada es suficiente para reducir el riesgo de ictus, Wendel- Vos, Et al (2004).
La actividad física demuestra tener un efecto protector independiente en contra de los eventos cerebrovasculares. El efecto sólo es estadísticamente significativo en hombres, no en mujeres. Reimers,et al(2009). Por otro lado la Actividad física actúa como protector de sufrir un ictus., por lo tanto un estilo de vida activo es necesario para reducir el riesgo de ictus,Grau, et al (2009).
Es importante destacar, que para los pacientes tras un ictus no hay un consenso sobre los beneficios, no obstante, se demuestran con los estudios científicos algunos beneficios, como que con un entrenamiento aeróbico, los pacientes con ictus pueden reducir los factores de riesgo debido a (Gordon,et al, 2004): mejora la intolerancia a la glucosa y los índices de insulina (Ivey, Etal, 2007), reducción del peso y porcentaje graso, de la tensión arterial (importante sobre todo en sujetos hipertensivos), disminución de los niveles totales de colesterol, así como el incremento del colesterol HDL, mejora en la circulación de la sangre, de la función endotelial coronaria.
Las personas con ictus pueden incrementar su capacidad cardiovascular de manera similar a la que pueden incrementar adultos sanos de la misma edad siguiendo programas de resistencia aeróbica (Gordon,et al, 2004) , mejorar el pico máximo de fuerza y reducir la espasticidad en la parte hemiparética (Smith,et al, 1999).
El objetivo de este artículo es hacer una revisión bibliográfica de la literatura que trata la rehabilitación a través de la prescripción de ejercicio físico después del Ictus y basadas en la evidencia científica. Para ello se ha hecho una búsqueda de la base de datos PubMed entre los años 2000 i 2009.
RESULTADOS DE LA BÚSQUEDA DOCUMENTAL
He realizado una búsqueda de la base de datos PubMed entre los años 2000 i 2009 con la palabra clave principal “Ictus” combinado con otros términos de búsqueda: plasticidad cerebral, rehabilitación, ejercicio físico , Enfermedad Vascular Cerebral y la Lesión Cerebral.
He seleccionado los estudios con las técnicas mas referenciadas en la literatura, basadas en la evidencia científica y que tienen como base teórica los métodos de la neuroplasticidad a través del ejercicio físico.
El resultado encontrado se clasificó es estudios sobre la resistencia aeróbica y sobre la fuerza.
La influencia del trabajo de la resistencia aeróbica en el Ictus
En referencia a los diferentes estudios sobre la resistencia aeróbica, podemos destacar los diferentes estudios:
Smith,et al (1999): EL objetivo del estudio era demostrar si un programade 12 semanas de ejercicio en tapiz rodante puede incrementar la fuerza muscular y descender la espasticidad en pacientes hemipareticos. El protocolo de ejercicio físico era 3 meses, 3 días por semana.
Entrenamiento en tapiz rodante Inicio al 40% FC máx. reserva (FCR) hasta llegar a los objetivos marcados:40’ al 60-70% FC máx.reserva. Los sistemas de evaluación y control de la resistencia era un Test en Tapiz Rodante,máquina isocinética (controlde la fuerza). Las conslusiones son que un entrenamiento aeróbico progresivo en tapiz rodante mejora el pico de fuerza máxima y además provoca la disminución de los reflejos espásticos en la pierna hemiparetica.
Wessel,et al (2006):El objetivo de estudio es demostrar la eficacia de un entrenamiento cardiovascular en personas que han sufrido un ictus. El protocolo de ejercicio físico es 3 meses, 3 días porsemana. Entrenamiento en bicicleta estática. Al inicio sesiones de 20’hasta llegar a 45’ al 70%FCR.El sistema de evaluación es a través del Control FC, FR (frecuencia respiratoria), TensiónArterial y percepción del esfuerzo durante la sesión. 10-Meter Walk Test. Las conclusiones de este estudio son que un entrenamiento CV provoca mejoras en la capacidad CV, velocidad de la marcha, función sensoriomotora, equilibrio y percepción de recuperación de ictus. Además afirman, que una persona con ictus puede tolerar un ejercicio aeróbico intenso de manera segura.
Macko et al(2005): El objetivo del estudio es Investigar si un entrenamiento en tapiz rodante es más efectivo que la rehabilitación convencional para mejorar.El protocolo de actividad física es 6 meses, 3 días por semana y entrenamiento en tapiz rodante 40’ al 60-70% FCR. El sistema de control y evaluación fue a través de el test en tapiz rodante y las conclusiones a las que se llega es que el entrenamiento mejora tanto la movilidad funcional como la capacidad CV en pacientes con ictus.
Ivey, Etal (2007): El objetivo del estudio es demostrar la hipótesis que un entrenamiento en tapiz rodante puede mejorar la tolerancia a la glucosa y los niveles de insulina en pacientes con ictus hemipareticos. El protocolo de actividad física es 6 meses, 3 días por semana ,entrenamiento en tapiz rodante 40’ al 60-70% FCR. Al inicio 40-50% FCR durante 10-20’ e incrementar progresivamente hasta llegar a los objetivos marcados. El sistema de control y evaluación fue a través del test en tapiz rodante: sin inclinación. Intentar completar ≥ 3’ consecutivos caminando a ≥0,1m/s aumentando progresivamente en función del sujeto.Control con ECG (Polar Electro). Las conclusiones son que el ejercicio puede mejorar la intolerancia a la glucosa y los índices de insulina en supervivientes de ictuscon discapacidades crónicas.
Trabajo de fuerza e ictus
Patten, et al (2004) hicieron una revisión de los diferentes estudios de un entrenamiento de fuerza en hemipléjicos.En hemipléjicos hay argumentos para estar a favor del entrenamiento de la fuerza, pero faltan estudios (la mayoría son estudios pre o cuasi-experimentales, con muestras muy pequeñas). No obstante, están convencidos que en personas hemiparéticas el entrenamiento de fuerza mejora la capacidad funcional, y por supuesto, la fuerza. Es más, añaden que existe una relación no lineal entre la fuerza y la función (marcha, equilibrio, sentarse, levantarse de una silla,…) tal y como se muestra en la siguiente gráfica:
Capacidad funcional
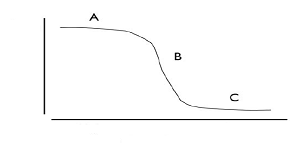
![]()
![]() Fuerza muscular
Fuerza muscular
Figura 3: relación fuerza muscular y capacidad funcional (Patten, C. et al., 2004): 78)
Como se puede observar, una persona que esté en la región A, un entrenamiento defuerza no le va a proporcionar grandes efectos en la función física. No obstante, un fortalecimiento muscular, puede prevenir el deterioro y evitar pérdidas en la capacidad funcional. Por este motivo es muy importante prescribir un programa de ejercicio físico donde se trabaje la fuerza aunque el nivel de discapacidad sea menor. El grupo específico de pacientes hemiparésicos tras un ictus, probablemente estén en la región B. Como se puede observar, un pequeño cambio en la fuerza muscular puede tener grandes mejoras en la capacidad funcional.
Por tanto, en este grupo es muy importante el trabajo de la fuerza muscular ya que es el grupo que teóricamente va a obtener más beneficios. Los hemipléjicos, los podríamos añadir al grupo de la región C con poca fuerza y poca capacidad funcional. Aunque con un trabajo de fuerza no se obtengan grandes beneficios a nivel funcional (se confirma con los estudios de Engardt,et al (1995) y Kim, (2001), dicho trabajo puede jugar un papel importante en otros aspectos más fisiológicos característicos del ejercicio físico aeróbico, como por ejemplo: descenso de la depresión, mejora del sueño, incrementar la masa ósea etc.
Aunque los estudios son limitados, la evidencia muestra que una persona con debilidad muscular tras un ictus, puede mejorar la fuerza sin efectos negativos, como por ejemplo empeorar la espasticidad o hipertonía. Además, las mejoras de la fuerza tienen una transferencia en la capacidad funcional. No obstante, el programa de fuerza debe tener unas características para que se cumplan los objetivos marcados. ¿Qué es lo que tenemos que tener en cuenta? ¿Qué músculos suelen estar más debilitados?
Uno de los objetivos más importantes para los pacientes que han sufrido un ictus es mejorar la marcha. Así como en todos los estudios que trabajan la resistencia aeróbica se obtienen mejorías en la marcha, Engardt,et al (1995) y Kim,et al (2001) observaron que trabajando la fuerza (en máquina isocinética), todo y que se obtenían mejoras en la fuerza muscular, no se observaban mejoras en la marcha. Esto se debe, según Carr,y Shepherd, (2004) a que la fuerza a este tipo de pacientes se tiene que trabajar de manera funcional (entrenamiento que implique prácticas repetitivas de la acción que se va a mejorar).
Adams et al (1990) citado en Carr, y Shepherd,(2004), examinaron la fuerza voluntaria de 8 músculos de las extremidades inferiores en individuos sanos y de las extremidades inferiores debilitadas y no afectadas de pacientes con ictus. En promedio, uno de los grupos más afectados fue el grupo muscular flexor plantar del tobillo (tríceps sural). Carr, y Shepherd,(2004) recomiendan que el énfasis del entrenamiento de la fuerza debe ponerse en los músculos de la extremidad inferior, en concreto los músculos extensores como glúteo mayor, glúteo medio, isquiotibiales, cuádriceps y tríceps sural, dado que estos músculos son responsables del soporte básico, el equilibrio y las funciones propulsoras durante la fase de apoyo de la marcha.
En cuanto a la extremidad superior, una de las limitaciones y problemas en el procesode recuperación es el hombro doloroso. Según Carr y Shepherd, (2004) se relacionan con el hombro doloroso los cambios musculares, particularmente la rigidez y el acortamiento de los músculos rotadores internos – aductores, y la debilidad de los rotadores externos y los abductores.
¿Pero y qué hacemos con los músculos más débiles?
La estimación de la fuerza muscular para la musculatura muy débil se obtiene con pruebas simples utilizando por ejemplo el Índice de Motricidad (Motricity index) que se basa en los grados del Medical Research Council. Si los músculos se pueden activar voluntariamente pero son muy débiles (grado 2-3), el entrenamiento de la fuerza puede incluir diferentes resistencias, tales como gomas elásticas, el propio peso corporal etc. En cambio, en un músculo muy débil o paralizado (grado 0-1) puede estimularse para la contracción. Los intentos de contracciones excéntricas pueden posibilitar que un individuo con músculos muy débiles mejore la activación de estos músculos puesto que en el ejercicio excéntrico se requiere menos activación muscular para el mismo efecto de fuerza que con el concéntrico. Otro sistema que puede ayudar es la electromioestimulación. (Carr,y Shepherd,, 2004).
CONCLUSIONES:
De la búsqueda hecha en la base de datos PudMed, las conclusiones a las que llego son:
Las personas con ictus pueden incrementar su capacidad cardiovascular de manera similar a la que pueden incrementar adultos sanos de la misma edad siguiendo programas de resistencia aeróbica (Gordon, et al, 2004) , mejorar el pico máximo de fuerza y reducir la espasticidad en la parte hemiparética (Smith, et al, 1999), mejorar en la capacidad funcional (Smith,et al,1999; Wessel, et al, 2006; Patten,et al, 2004) , mejora en el equilibrio (Wessel,et al, 2006; Koog, et al, 2008), disminuye el gasto energético en la marcha (Macko, et al, 2005), descenso de la depresión, mejora del sueño, incrementar la masa ósea etc(Engardt, et al, 1995; Kim, et al, 2001).
Según los estudios relacionados con el trabajo de reistencia aeróbica para gente con ictus llego a la conclusión que decir que la duración del programa ha de ser mínimo de 4 meses y máximo 6. 3 sesiones por semana. Todo y que cada estudio tiene un objetivo diferente, el protocolo de trabajo aeróbico es el mismo y cumple con las recomendaciones de la AHA (20-40’ entre 40-70%FCR), Smitth ,et al ( 1999), Wessel,et al ( 2006), Macko, el al (2005) y Ivey, et al ( 2007)
La mayoría de estudios utilizan para la evaluación de la resistencia una prueba de esfuerzo en tapiz rodante. Un entrenamiento de resistencia provoca mejoras en la capacidad cardiovascular en pacientes con ictus. Una persona con ictus puede tolerar ejercicio aeróbico intenso siempre que sea controlado y el entrenamiento de resistencia mejora la capacidad funcional (sobre todo la marcha y el equilibrio).
En relación al trabajo de fuerza las conclusiones son que está recomendado hacer entre 2-3 días por semana, 8-10 ejercicios participando grandes grupos musculares, 1-3 series de 10-15 repeticiones; sin especificar la intensidad. Patten, et al (2004) recomienda 3 veces por semana, 8-10 ejercicios, 3 series de máximo 12 repeticiones y con una intensidad mínima del 60% de la RM (repetición máxima), al menos durante un período de 6-12 semanas. El ACSM (2010) recomienda para personas mayores o con poca fuerza realizar más repeticiones y con menos peso: 2-3 días por semana, 10-15 repeticiones empezando en un 50% de la RM con un descanso de 2-3 minutos entre cada serie. Aunque especifican el porcentaje de la RM consideran que es mejor controlar la intensidad a través de la escala de esfuerzo percibido (escala de Borg), entre moderado (5-6) y vigoroso (7-8) en una escala de 0 a 10.
Para concluir, podemos decir que las investigaciones son limitadas y todavía no existen unas recomendaciones definitivas sobre el entrenamiento de fuerza en personas hemipareticas o hemipléjicas tras un ictus.
Sobre el tema de la rehabilitación fisioterapéutica de estos pacientes, existen multitud de estudios y por tanto multitud de métodos de evaluación fisioterapéuticas, no obstante, existe un vacío en la evaluación de algunas capacidades físicas como es la fuerza (no existe ningún test específico que calcule de manera indirecta la RM para personas con ictus) ni existen tablas de valoración que nos puedan indicar si una persona con ictus tiene una buena condición física o no. Además, la mayoría de estudios de ejercicio físico e ictus, se limitan en la valoración de una capacidad física que suele ser la resistencia aérobica.
Existen pocos datos disponibles para guiar la práctica clínica con respecto a las intervenciones de entrenamiento con ejercicios después de un ictus. Es necesario realizar investigaciones para estudiar la eficacia y la viabilidad del entrenamiento.Aunque el entrenamiento con ejercicios físicos después de un ictus puede mejorar la capacidad para caminar, existen pocos datos para establecer conclusiones fiables. Son necesarios futuros estudios para optimizar la prescripción de ejercicio después de un ictus e identificar como los beneficios a largo plazo pueden lograrse a través de una aplicación efectiva de un programa de actividad física(Gordon,et al, 2004).
REFERENCIAS:
1. Arcas, M.A.; Gálvez, D.; León, J.C.; Paniagua, S. y Pellicer, M. (2007):
Profesiones Sanitarias. Tratamiento Fisioterápico en Neurología. 1ª parte. Sevilla:
Ed. Eduforma – Colección Práctico Profesional.
2.Barnes, M. y Ward, A. (2005): Oxford Handbook of Rehabilitation Medicine. Italia:
Oxford University Press.
3. Blake DT. Strata F, Kempter R, Merzenich MM. Experience-dependent plasticity in S1 caused by noncoincident inputs. J Neurophysiol. 2005; 94:2239-50.
4.Baron JC, Cohen lg, Cramer SC, Dobkin BH, Johansen-Berg H, loubinoux I, et al. First International Woskshop on Neuroimaging and Stroke Recovery. Neuroimaging in stroke recovery: a position paper from the First International Workshop on Neuroimaging and Stroke recovery. Cerebrovasc. Dis 2004;18:260-7
5.. Carr, J. y Shepherd, R. (2004): Rehabilitación de pacientes en el Ictus. Madrid: Elsevier.
6.. Cash, J.E. (1993): Neurologia para fisioterapeutas. (4ªed.). Buenos Aires: Editorial Médica Panamericana.
7.. Díaz-Guzmán, J.; Egido-Herrero, J.A.; Fuentes, B.; Fernández-Pérez, R.; Gabriel- Sánchez, R.; Barberà, G. y Abilleira, S. (2009): Incidencia de ictus en España: estudio Iberictus. Datos del estudio piloto. Rev Neurol. 48(2):61-65.
8.. Díez, E. (2006): Guías oficiales de la Sociedad Española de Neurología. Nº3: Guía para el diagnóstico y tratamiento del ictus. Barcelona: Prous Science.
9.. Dromerick AW, Lum PS, Hildler J. Activity-based therapies. NeuroRX. 2006;3:428-38
10. Egido, A. y Díez-Tejedor, E. (2003): Después del ictus. Guía pràctica para el paciente y sus cuidadores. Barcelona: Asociación Española del Ictus. 33.Gil, A.; Egido, J.A.; Larracoechea, J. y Vila, N. (2000): El Ictus. ¿Qué es, como se previene y trata?. Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología.
11..Gordon, N.; Gulanick, M.; Costa, F.; Fletcher, G.; Franklin, B.; Roth, E. Y Shephard, T. (2004): Physical Activity and Exercise Recommendations for Stroke Survivors: An American Heart Association Scientific Statement From The Council on Clinical Cardiology, Subcommittee on Exercise, Cardiac Rehabilitation, and Prevention; the Council on Cardiovascular Nursing; the Council on Nutrition, Physical Activity, and Metabolism; and the Stroke Council. Stroke. 35:1230-1240.
12..Ivery FM, Hafer-macro CE, Macko RF. Exercise rehabilitation alter stroke. NeuroRx. 2006;3:439-50.
13. Kim, CM.; Eng, JJ.; MacIntyre, DL. y Dawson, AS. (2001): Effects of isokinetic strength training on walking in persons with stroke: a double-blind controlled pilot study. Journal Stroke Cerebrovascular Disease. 10(6):265-273.
14.. Lee, C.; Folsom, A. y Blair, S. (2003): Physical Activity and Stroke Risk: A Meta- Analysis. Stroke. 34:2475-2481.
15. Macko, R.; Ivey, F.; Forrester, L.; Hanley, D.; Sorkin, J.; Katzel, L.; Silver, K. Y Goldberg, A. (2005): Treadmill Exercise Rehabilitation Improves Ambulatory Function and Cardiovascular Fitness in Patients With Chronic Stroke: A Randomized, Controlled Trial. Stroke. 36:2206-2211.
16.. Patten, C.; Lexell, J.; Brown, H. (2004): Weakness and strength training in persons with poststroke hemiplegia: Rationale, method, and efficacy. Journal of Rehabilitation Research & Development. 41:3A:293-312.
17.. Reimers, C.; Knapp, G. y Reimers, A. (2009): Exercise as Stroke Prophylaxis. Deutsches Ärzteblatt International. 106(44):715-721.
18. Rius, E. (2007): Ictus. Guía de Pràctica Clínica. (2ªed.). Barcelona: Agència d’Avaluació de Tecnologia i Recerca Mèdiques.
19.. Smith, G.; Silver, K.; Goldberg, A. y Macklo, R. (2000): “Task-Oriented” Exercise Improves Hamstring Strength and Spastic Reflexes in Chronic Stroke Patients. Stroke. 30:2112-2118.
20. Stokes, M. (2006): Fisioterapia en la Rehabilitación Neurológica. (2ªed.). Madrid: Elsevier Mosby.
21. Wessel, B.; Zahner, L.; Santos, M.; Randhawa, B.; McDowd, J.; Boyd, L.; Macko, R. y Quaney, B. (2006): The Efficacy of Cardiovascular Training Post-Stroke: What aret he benefits for chronic stroke survivors? Journal of Neurologic Physical Therapy. 30:4.
PÁGINAS WEB
1. OMS (2003): Datos y cifras. Informe sobre la salud en el mundo 2003: Forjemos elfuturo [consultado: 28 Febrero 2010 en https://www.who.int/whr/2003/en/Facts_and_Figures-es.pdf].
