Autora:
Lourdes Montero Bonet
Diplomada en fisioterapia por la Universidad de Valencia.
Resumen:
A lo largo de este trabajo vamos a realizar una revisión sobre la prevalencia de las lesiones deportivas en el fútbol y de todas ellas vamos a centrarnos en una que ocurre con frecuencia, es el llamado “mal del futbolista” que consiste en la ruptura de fibras del múculo recto anterior. Por ello debemos hacer un repaso general a la anatomía de la zona y a la biomecánica que presenta esta musculatura, así sabremos cuáles son las causas y cómo podríamos minar estos accidentes.
Por último veremos qué propuestas de tratamiento recomiendan diversos autores según el grado de afectación de la lesión y si los resultados obtenidos son o no aceptables.
INTRODUCCIÓN:
El deporte como factor de riesgo:
El fútbol es un deporte en el cual se enfrentan 2 equipos de 11 jugadores cada uno que planifican y coordinan sus movimientos para actuar uno contra otro. Existe, por tanto un enfrentamiento en forma de lucha (no hostil) para desorganizar la coordinación del equipo contrario.
Al ser un deporte en equipo, para que el juego se desarrolle de manera correcta se hace necesaria una organización y estrategia tanto para la defensa como para el ataque a nivel colectivo, por eso, cada jugador tendrá una posición y tarea asignadas.
Así mismo, cada jugador, de manera individual, es muy importante que posea una serie de cualidades que le otorguen la capacidad para la práctica deportiva y minen el riesgo de lesiones que se puedan producir en este tipo de juegos.
En esta modalidad deportiva es muy habitual el contacto físico, causa en gran parte de las lesiones que se producen. Al riesgo que supone el contacto físico con los jugadores (normalmente del equipo contrario) hay que sumar otros factores que pueden ser causa de alteraciones o patologías en la estructura física, tanto muscular como esquelética, del futbolista como el contacto con el balón, las condiciones y superficie del terreno, el calzado o los movimientos propios de este deporte.
Entre estas cualidades cabe destacar:
- Resistencia física
- Fuerza y equilibrio de ésta
- Coordinación
- Reflejos
- Propiocepción
- Motivación
- Capacidad de trabajo en equipo
Según varios estudios realizados sobre la incidencia de lesiones en el mundo del deporte, el fútbol profesional es uno de los deportes en que se registra mayor número de lesiones (Mayewski, Sussane y Klaus, 2006)
Lesiones más frecuentes en el fútbol:
Consideramos una lesión deportiva a toda aquella alteración causada a consecuencia de la práctica deportiva o al entrenamiento preparatorio a ella que requiera atención médica y/o fisioterápica y que cause una retirada temporal o total del terreno de juego.
En la revisión bibliográfica realizada encontramos que la mayoría de los artículos publicados sobre la incidencia de lesiones en el mundo del deporte sitúan al fútbol como el que más incidentes registra, Tscholl, 2007 calculó que aproximadamente la mitad de las lesiones totales registradas en el deporte fueron en futbol y las lesiones deportivas tratadas en el hospital Universitario de Alicante registran que un 49’5% corresponden a esta práctica deportiva.
Los estudios revisados coinciden, en mayor o menor grado en que, en este deporte la mayoría de las lesiones se producen en el tren inferior (del 75 al 93% según Lilley et al., 2002), siendo las más prevalentes las musculares cuya estadística en los estudios vistos es de un 60 a un 82% (Hagglund, 2007), sobre todo en el muslo, no obstante también existe un gran número de lesiones osteoarticulares donde predominan los problemas de rodilla y tobillo en gran medida.
Según la mayoría de los autores, la lesión más frecuente es la distensión (o rotura) músculo-tendinosa, seguida de los esguinces y las contusiones musculares un poco más atrás quedan las tendinosis y las fracturas.
Según un análisis sobre lesiones en futbolistas en que se revisaron 2684 casos entre los años 1992-2005 el resultado de estas patologías causadas por la práctica deportiva sería el siguiente:
- Muscular 60% del las lesiones totales, de las cuales:
- En el muslo 40%
- En la pierna 15%
- En otras partes 6%
- Alteración osteoarticular 21%, de las cuales:
- Tobillo 9%
- Rodilla 6%
- Pubis 3%
- Hombro 2%
- Otros 1%
- Lesiones tendinosas 18%, de las cuales:
- Tobillo 8%
- Rodilla 7%
- Hombro 2%
- Otros 1%
El autor del su libro “Lesiones deportivas” HU Hinrichs, divide y clasifica las lesiones según la estructura afectada y, dentro de esas estructura según la patología concreta, no obstante carece de estadísticas que nos puedan orientar sobre el grado de incidencia de estas lesiones.
En su manual, destaca como patologías más frecuentes las siguientes:
- Lesiones musculares:
- Contusión: producida por golpes o traumatismos directos
- Lesiones por elongación; distensiones y desgarros
- Miositis osificante: calcificación del músculo que se produce como resultado de un masaje fuerte tras una lesión o por un hematoma inter o intramuscular.
- Hernias (rotura de la fascia muscular)
- Calambres: producidos por esfuerzos intensos
- Hipertonía
- Miogelosis (endurecimiento muscular)
- Agujetas
- Lesiones tendinosas:
- Distensiones
- Roturas y desinserciones
- Tendinosis
- Lesiones óseas;
- Fracturas
- Contusiones
- Lesiones articulares
Causas de lesiones más frecuentes:
Para ver las causas más frecuentes de lesiones deportivas, primero se debe hacer una diferenciación entre los tipos de lesiones según su inicio:
- Hablamos pues de accidente deportivo cuando nos referimos a un proceso único y repentino que incapacita para la actividad física y al que llamaremos “macrotrauma”
- Atlopatía primaria: proceso que provoca la lesión de forma retardada (por sobrecarga) o por microtraumatismos repetidos y leves.
- Atlopatía secundaria: es la consecuencia de un accidente deportivo o de una atlopatía primaria mal tratada o que ha sido muy grave y por eso provoca una limitación para el deporte (secuela). Se manifiestan por lesiones tisulares o degenerativas.
Los accidentes deportivos pueden producirse por varios factores que dependen o no de la persona lesionada y por otras causas que favorecen su aparición.
La mayoría de la bibliografía clasifica los factores de aparición de accidentes en:
- Factores extrínsecos:
- Son los traumatismos directos que se producen por la interacción del lesionado con un objeto externo, éste sería el resultado entre la aceleración de masas del objeto o persona que impacta y el frenado brusco sobre la estructura que se lesiona.
- Algunos ejemplos serían las patadas, pelotazos, golpes (contra otro jugador, el suelo…)
- Estos traumatismos producen contusiones cuya gravedad depende de la intensidad del golpe.
- Factores intrínsecos o endógenos:
- También llamados traumatismos indirectos porque es el propio músculo quien produce la lesión sin que intervenga un factor externo.
- Contracción simultánea de agonistas y antagonistas
- Desequilibrio entre la demanda de esfuerzo y la capacidad del músculo para realizarlo
- Sobreestiramiento pasivo producido por un resbalón no una entrada con la pierna por delante
- Traumatismo excéntrico: el músculo se lesiona durante la contracción de su antagonista, no se distiende con suficiente rapidez, hay un desequilibrio entre las fuerzas de ambos o no tiene suficiente elasticidad
- Esto sucede durante los cambios de ritmo, sprints, golpeos de balón,etc.
Mal del futbolista:
En este estudio nos centraremos en una de las lesiones más frecuentes en el futbol, el llamado “mal del futbolista”.
El mal del futbolista es una lesión bastante frecuente entre los jugadores de futbol profesionales o no, que ha obligado a muchos de ellos a dejar la práctica deportiva al menos por un tiempo considerable.
Consiste en la rotura, parcial o total de las fibras del músculo recto anterior, que forma parte del grupo muscular cuádriceps, situado en la parte anterior del muslo. Éste es considerado el grupo muscular más potente del cuerpo y también uno de los más importantes en la práctica de este deporte ya que interviene en la carrera, chute y lanzamiento a puerta. Por esto requiere una fuerza especial, pero para que funcione correctamente y no se produzcan lesiones es muy importante que actúe en completa armonía con sus antagonistas (isquiotibiales) y con el psoas ilíaco, que realiza la flexión de cadera.
Este tipo de lesiones suelen estar producidas por impactos de balón, caídas, colisiones con otros jugadores o por un estiramiento exagerado de la musculatura en la dirección de las fibras musculares pudiendo o no producir alteraciones a nivel de los vasos sanguíneos de la zona que puede dar lugar a una hemorragia.
El inicio es repentino y el sujeto experimenta una sensación de dolor conocida como signo de la pedrada, puñalada o latigazo y en la exploración observamos una depresión en la zona dolorosa o un abombamiento por arriba o por debajo de la alteración.
El alcance de esta lesión depende del grado de afectación y el número de fibras musculares afectadas así como de la existencia o no de hemorragia inter o intramuscular.
Este grado lo determinaremos mediante la observación de signos y síntomas (diferentes en cada uno de ellos) y pruebas diagnósticas tanto palpatorias como por imagen (RMN, ecografía…) para ver el alcance de la lesión y descartar otras posibles anomalías.
El tratamiento de este tipo de lesiones debe ser precoz, exhaustivo y eficaz, ya que una mala actuación podría dar lugar a alteraciones secundarias, como por ejemplo la miositis osificante, nódulos fibrosos o quistes, que pueden llegar a provocar la retirada definitiva de un deportista.
ESTUDIO:
Características del músculo esquelético:
Los músculos pueden dividirse en varias partes diferenciables, estas son:
- Epimisio: Cubierta fibrosa de tejido conectivo que envuelve los músculos y se extiende entre los haces de las fibras musculares.
- Perimisio: Vaina fina del tejido conjuntivo que rodea el músculo y envía prolongaciones que aíslan los diversos fascículos musculares.
- Endomisio: Capa interna del músculo muy fina de fibras reticulares que envuelve cada una de lasfibras musculares.
- Tendón: estructura fibrosa blanquecina más dura y menos elástica que la muscular que une el músculo al hueso

La musculatura estriada está formada por fibras musculares compuestas por filamentos de actina y miosina que adoptan una disposición paralela entre ellas dejando ver bandas más claras y más oscuras (lo cual da un aspecto como estriado, de ahí su nombre). Es de contracción voluntaria y está regulado por el SNC.
Son los músculos que recubren el esqueleto y los responsables de todos los movimientos y el mantenimiento de la postura.
Recuerdo anatómico del miembro inferior:
En el fútbol, la zona del cuerpo más importante es, sin duda alguna, los miembros inferiores. De ellos depende la mayor parte del trabajo a realizar y por ello deben estar fuertes, sanos y equilibrados. El equilibrio entre ambos miembros, entre agonistas y antagonistas y entre zona abdominal-lumbar con estos es imprescindible para que la práctica deportiva suceda sin ninguna alteración que pueda causar una patología más grave (como es el caso de la pubálgia, por ejemplo)
Así pues, vamos a hacer un breve repaso sobre la anatomía del MMII para entender algo mejor los mecanismos lesionales que veremos a continuación.

a estructura ósea del miembro inferior se compone de la cintura pélvica, con el sacro, 3 huesos largos: fémur, tibia y peroné, un sesamoideo grande: rótula o patela y los huesos del tarso: astrágalo, calcáneo, escafoides, cuboides, 3 cuñas, 5 metas y 3 falanges por dedo excepto el gordo que solo tiene 2.
Tenemos entonces 3 articulaciones básicas:

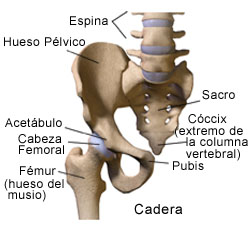
La primera será la articulación coxofemoral de la cadera, donde articula la cabeza del fémur con la cavidad acetabular o cotiloidea de la pelvis a modo de enartrosis, con gran capacidad de movimiento: flexión, extensión, abducción, aducción y circunducción. Esta articulación une al tronco con las extremidades inferiores.
La segunda, va a unir el muslo con la pierna, o lo que es lo mismo, el fémur (hueso del mulso) con la tíbia y el peroné (huesos de la pierna) mediante una enartrosis.
Es la articulación de la rodilla. Esta articulación tiene una forma compleja y va a ser causa de grandes patologías en el futbolista como la rotura de ligamentos cruzados, esquinces, meniscopatías, condromalacia rotuliana, tendinosis cuadricipital…
En esta región el fémur articula sobre la tibia pero la concordancia entre los cóndilos femorales y las cavidades glenoideas de la tibia no es perfecta y, por eso, existe entre ambas dos fibrocartílagos en forma de semianillos que ayudan a la congruencia articular y hacen de amortiguación en caso necesario, se llaman “meniscos” y son de gran importancia.
Cabe destacar también los mecanismos que le confieren estabilidad a la articulación, estos son los ligamentos. Los más importantes y fáciles de lesionar son:
- Los cruzados (anterior y posterior) van desde la meseta tibial a los cóndilos femorales i limitan la anteversion y retroversión de la tibia respecto al femur.
- Los laterales (interno y externo) que refuerzan la cápsula articular y se tensan durante la extensión de rodilla.
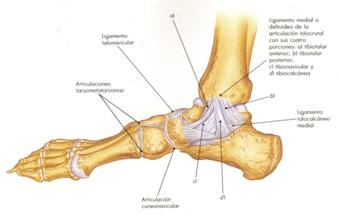
La tercera articulación es la llamada “tibioperoneoastagalina” o articulación del tobillo, la forman la parte distal de tibia y peroné (maléolos) al unirse con el astrágalo y calcáneo. Es una región importante y que se lesiona con frecuencia, no obstante, vamos a centrarnos en el muslo, ya que el músculo al que dedicaremos este trabajo es biarticular e implica a las 2 regiones anteriores a esta.
En cuanto a musculatura de la zona, la dividiremos en 4 partes, 2 anteriores (región pélvica y muslo anterior) y 2 posteriores (región glútea y muslo posterior). Cabe decir que toda esta musculatura es en gran medida a encargada del mantenimiento de la posición bípeda y de la coordinación y estabilización de MMII tanto en la marcha como en la carrera, salto, natación… con lo cual debe tener una fuerza y resistencia importante.
Zona pélvica:

Existen 3 músculos: el psoas mayor y el menor procedentes las vértebras D12 a L5 y el ilíaco situado en la fosa ilíaca interna. Tras pasar todos ellos por debajo del ligamento inguinal, formarán el grupo muscular que conocemos como psoasilíaco o iliopsoas, que insertará en el trocánter menor de fémur.
Sus funciones serán la flexión de tronco, la rotación externa de la articulación coxo-femoral y, la más importante en este momento; la flexión de cadera.
Zona anterior del muslo:
En esta zona vamos a encontrar un plano profundo localizado en la parte interna del musloque cuenta con 6 músculos, cuyas funciones principales serán la aducción (aproximación del miembro al plano medio) y la rotación interna de cadera, excepto el grácil (o recto interno) que además colabora en la flexión. Son pues los autores principales del chute de balón en el fútbol.

- Aductor o aproximador: cuenta con 3 fascículos; gran aproximador, aproximador menor y aproximador mediano y conforma la mayor parte de la estructura del muslo. Sus funciones principales son la aducción de MMII y la rotación interna de cadera.
- Pectíneo: es un músculo pequeño que sale de la rama iliopubiana al femur y cuyas funciones son también la aproximación y rotación exerna del muslo.
- Obturador externo: su función es la rotación externa.
- Recto interno o grácil: de la espina del pubis a la parte interna de la tibia. Sus funciones son la aproximación y la flexión de cadera.
En el plano más superficial se encuentra el resto de la musculatura que recubre al fémur y completa en movimiento de la extremidad inferior, sus funciones son más variadas.

En esta parte es donde está situado el grupo muscular considerado como el más potente del cuerpo: el cuádriceps. Está por 4 grandes músculos: 3 vastos (lateral, intermedio e interno o medial) y el recto anterior o recto femoral. Los vastos se sitúan uno al lado del otro de forma paralela, mientras que el recto anterior ocupa un plano más superficial colocándose sobre el vasto inermedio
La función principal de este grupo muscular es la extensión de rodilla. Además, el recto junto con el psoas iliaco, realiza la flexión de cadera.
Sobre dicho grupo cruzará el sartorio, es un músculo largo que viaja desde la parte externa de la pala ilíaca a la cara interna de la tibia. Este músculo realiza diversas acciones como son: la aducción, la flexión y rotación externa de cadera, la flexión y la rotación interna de rodilla.
Y ya en la cara lateral externa del muslo encontraremos el tensor de la Fascia Lata. Que viaja desde la espina iliaca antero-superior de la pelvis hasta la tuberosidad externa de la tibia y rótula.
Región glútea:

La musculatura de esta zona no solo se encarga de realizar movimientos a nivel de las extremidades inferiores, sino que también es la máxima responsable de la estabilización pélvica tanto estática como dinámica.
Aunque la región sea pequeña, existe una cantidad considerable de músculos, cada uno con una función determinada y una colocación superpuesta de unos sobre otros.
En el plano profundo se localizan:
- Glúteo menor: sus funciones son; separación, extensión y rotación interna de cadera.
- Glúteo medio: se situa sobre el glúteo menor, por tanto podríamos decir que se encuentra en un plano superior. Su función más importante es la de separación, aunque colabore en otras como la extensión de cadera
- Piramidal o piriforme: se encarga fundamentalmente de las rotaciones.
- Géminos superior e inferior: separación y rotación externa
- Obturador interno: separador y rotador interno
- Cuadrado crural: aproximación y rotación externa de cadera.

Mención especial merece el músculo que ocupa el plano más superficial de la región glútea y que da nombre a ésta: el glúteo mayor.
- Glúteo mayor: Es el más grande y el que carga con la mayor responsabilidad: el mantenimiento de la posición bípeda, esa será su función principal, pero a esta se debe añadir; extensión de la pelvis, rotación externa de la art. Coxofemoral, estabilización de la pelvis, abducción y aproximación de cadera.
Parte posterior del muslo:

Forman un grupo muscular llamado “isquiotibiales”, como su propio nombre indica emergen de la región isquitiática para insertarse en distintas zonas de la parte proximal de la tibia, sus movimientos principales serán pues: rotación, extensión de cadera y flexión de rodilla.
Dichos movimientos son los contrarios a los que realiza el grupo muscular cuádriceps, por eso decimos que son grupos musculares “antagonistas” entre sí.
El plano profundo de esta región lo van a conformar también los mismos aproximadores que se han nombrado en la parte anterior del muslo.
Por tanto, los músculos que vamos a encontrar son 4, formando 2 grupos musculares:
- Bíceps femoral: formado por 2 porciones. La porción larga extiende y aproxima la articulación coxofemoral, flexiona la rodilla y realiza la rotación externa. Mientras que la porción corta ayuda a la flexión de cadera y a la rotación externa de la pierna.
- Semimembranoso: solo tiene un origen, pero en su inserción cuenta con 3 tendones que van a la misma zona (articulación de la rodilla) pero a diferentes puntos.
- Tendón directo; tuberosidad interna de la tibia
- Tendón reflejo: parte anterointerna de la tuberosidad interna de la tibia
- Tendón oblicuo: entre los cóndilos femorales.

Sus funciones son; extensión, aproximación y rotación interna de cadera y flexión y rotación interna de rodilla.
- Semitendinoso: está situado sobre el músculo semimembranoso y realiza las funciones de rotación interna, rotación y aproximación del muslo y flexión y rotación interna de la pierna.
En este estudio de “el mal del futbolista” el músculo que se lesiona es el recto anterior. Dicho músculo se encuentra en la zona anterior del muslo formando parte del grupo muscular cuádriceps.
Se trata de un músculo biarticular (cadera y rodilla) por tanto, cualquier desequilibrio causado a estos niveles pueden alterar y perjudicar su estructura.
Biomecánica del miembro inferior:
Ya que gran parte de las lesiones de rotura del recto anterior se producen en el momento del golpeo del balón, es interesante dedicar un momento al análisis biomecánico del miembro inferior en este acto para entender mejor los mecanismos que pueden provocar esta lesión.
Así, el sistema nervioso central planea la ejecución de una tarea (en este caso un movimiento) a partir de la información sensorial obtenida del entorno y la orientación del cuerpo y las articulaciones es entonces cuando decide los músculos y estructuras que serán reclutados para proporcionar fuerza y equilibrio al cuerpo en dicha acción.
Sabemos que el modo de actuación de la musculatura esquelética es la contracción y la relajación con una coordinación entre agonistas (músculos que realizan la contracción o movimiento) y antagonistas (el grupo muscular contrario que normalmente se relaja cuando actúa en anterior) y sabemos también que existen distintos tipos de contracción muscular en función del movimiento que sea necesario realizar, estas son;
- Isotónicas o dinámicas: cuando hay desplazamiento de las fibras musculares. El músculo se acorta durante la contracción, pero la tensión es constante, desplaza una carga. Encontramos dos tipos de contracciones musculares isotónicas dependiendo de la dirección del desplazamiento de las fibras:
- Isotónicas concéntricas: la tensión generada por el músculo es capaz de vencer la resistencia ofrecida y, por tanto, sus fibras se acortan en dirección hacia el centro del vientre muscular.
- Isotónicas excéntricas: la tensión desarrollada en el músculo es menor que la resistencia ofrecida y, por tanto, el vientre muscular se alarga. Este tipo de contracciones provocan un mayor desarrollo muscular, pero también un mayor riesgo de lesión. De hecho, la rotura muscular de debe, normalmente a una contracción excéntrica excesiva (rotura por distracción)
- Isométricas o estáticas: la longitud del músculo no se acorta con la contracción. Si lo usamos como método de entrenamiento, la energía utilizada se obtiene por método anaerobio y es un ejercicio de corta duración y gran intensidad. Sin embargo, también sería una contracción de este tipo la de los cuádriceps para el mantenimiento de la posición bípeda.
Es importante saber cuáles son las fases de la marcha o, en este caso de la carrera y cuáles van a ser los músculos que intervienen en cara uno de los movimientos. Ferro, en 1996 propuso la siguiente secuencia de fases de la carrera:
- Fases de apoyo:
- Contacto: inicio del movimiento. El pie se apoya en el suelo en alguna de sus partes, normalmente en talón o antepie (tras fase de vuelo o estado en reposo)
- Apoyo plantar: se apoya toda la planta del pie y dedos
- Apoyo del punto de gravedad: se proyecta el lugar donde se va a situar el PDG
- Despegue del talón
- Despegue de la punta del pie
- Fases de vuelo:
- Altura máxima del centro de gravedad
- Velocidad máxima del miembro inferior
- Contacto del pie contrario en el suelo

Según otros autores que estudiaron la biomecánica en gestos deportivos, las fases de la carrera se pueden dividir en 3 etapas:
- Amortiguación: apoyo y sostén (contracción excéntrica)
- Rechazo o impulso (contracción concéntrica)
- Flotación o vuelo
Pero dado que la lesión que nos ocupa no se produce en el transcurso de la marcha o de la carrera, sino en el momento del golpeo del balón, es necesario observar qué sucede en ese momento para saber cuál puede ser la causa de la lesión.
ANALISIS BOIMECANICO EN EL GOLPEO DE BALON CHUTE
En el futbol el gesto más importante es el chute o golpe al balón, el cual, además de necesario puede resultar lesivo en determinadas circunstancias, sobre todo en lanzamientos a altas velocidades.
Hay diferentes variables que influyen en la efectividad del golpeo del balón como por ejemplo el ángulo de aproximación y la velocidad de ejecución. El estudio de la velocidad (Opavsky 1988) determina que con la aproximación estática la velocidad de lanzamiento es menor que con la aproximación en carrera, por tanto el segundo caso será más propicio a causar lesión.
En el momento de la marcha, un jugador que está en carrera tiende a aumentar su base de sustentación y a bajar su centro de gravedad para ganar estabilidad.
En el momento de la carrera, el tronco y la pelvis contribuyen al mantenimiento de la postura, mientras que la estabilización la realiza el glúteo medio y la articulación de la cadera contraria actúa como fulcro para la rotación.
En la fase de talonamiento, el tibial anterior, extensor común de los dedos y propio del 1ª tiran del pie y lo llevan hacia flexión dorsal, mientras que el cuádriceps se contrae para la extensión y estabilización de rodilla. En el desplazamiento del peso el glúteo medio permite la abducción y el tríceps sural realiza el impulso.
Cuando la marcha es estable, se tiende a mantener una pierna en apoyo y la otra retrasada respecto al tronco para conseguir una mayor fuerza que utilizará para impulsar el balón. La fuerza para el golpeo al balón la realizarán fundamentalmente los músculos del cuádriceps, por ser flexores de cadera, y en especial el recto anterior (de ahí que sea el que más se lesiona)
Mecanismo lesional:
Todos los tejidos tienen un umbral propio de resistencia en base a sus propiedades y el tipo de carga destinado a soportar, si por cualquier motivo se aplica una fuerza mayor a esa resistencia el tejido se rompe.
La carga está determinada por las fuerzas, vectores y variaciones en el tiempo.
El cuerpo está sometido a 2 tipos de fuerzas: internas (efecto de los músculos sobre tendones, huesos y articulaciones) y externas (gravedad y fuerza de reacción).
Cuando existe una buena coordinación neuromuscular se reduce el riesgo de lesión, por tanto este riesgo aumenta cuando hay fatiga o una tensión excesiva.
No existe un consenso respecto al mecanismo más común por el cual se produce una lesión en un futbolista, pero la mayoría de los autores coinciden en que gran parte de las lesiones se producen por el contacto físico entre el jugador y otro elemento; bien sea con otro jugador o bien con otros elementos como el balón, el suelo, palos de portería…
En este momento lesivo, las fibras musculares son comprimidas contra el hueso provocando la destrucción de algunas de ellas y produciendo un hematoma. En ocasiones puede llegar a romperse la aponeurosis que rodea al músculo o grupo muscular.
Las lesiones sin contacto suelen producirse durante los entrenamientos por sobrecarga o fatiga muscular.
En cuanto a las lesiones musculares su forma más grave y la que nos atañe en este estudio es la rotura que puede producirse por distracción o por compresión.
Las roturas por distracción son de causa intrínseca, normalmente producidas por sobrecargas, sobreesfuerzos y fatigas musculares que rompen el equilibrio agonista-antagonista. La rotura se produce normalmente en 1 solo músculo que suele ser biarticular y se localiza en las partes más superficiales o en su inserción.
Este tipo de roturas se producen en deportes que requieren fuerza explosiva en un corto periodo de tiempo porque la demanda de fuerza al músculo rebasa su capacidad, por tanto la rotura se produce en las contracciones excéntricas como por ejemplo frenadas bruscas, aceleración rápida, cambios de ritmo brusco, chutes a balón, etc.
En el futbol, la lesión suele aparecer en el momento del chute, cuando se aplica una carga dinámica (por ejemplo un balón) sobre el miembro que realiza el movimiento, normalmente durante una contracción excéntrica. El resultado es una contracción muscular violenta con un estiramiento simultáneo que dará lugar a una distensión o una rotura de las fibras musculares.
Según Rius y cols. (2005), si la alteración se produce en fase de contracción, afectará a las fibras más superficiales, por el contrario, si el impacto se produce en fase de relajación, afectará a las fibras más profundas.
El riesgo de sufrir esta lesión se puede ver favorecido por diferentes factores como podrían ser:
- el entrenamiento no adaptado al deporte o a la persona
- estiramientos mal practicados
- Mala recuperación tras el ejercicio
- Desequilibrios musculares entre agonistas-antagonistas (por trabajo mal realizado o trabajo insuficiente en uno de los grupos musculares)
- Condiciones del terreno de juego y calzado
- Agotamiento o fatiga muscular…
Se ha demostrado también (Witvrouw et al) que la rigidez muscular en MMII disminuye el rango de movimiento y predispone a padecer accidentes musculares, especialmente roturas o distensiones.
Tipos de distensiones y roturas:
En este punto es importante recordar el concepto de la patología que nos ocupa; la rotura de fibras del recto anterior en el futbolista.
Es una rotura total o parcial en el vientre muscular del recto anterior normalmente producida por distracción en el momento de golpeo de balón.
Cuando se produce una lesión muscular, ésta suele acompañarse de un sangrado en la zona que en ocasiones puede complicar la recuperación de la misma.
Dependiendo de si la fascia muscular está o no íntegra la hemorragia se va a clasificar en intermuscular o intramuscular.
El caso más leve es el de la hemorragia intermuscular. Aquí la fascia se encuentra rota y el sangrado discurre entre los vientres musculares evitando así presiones y provocando menos dolor e impotencia funcional.
Por el contrario, si la hemorragia es intramuscular, significa que la fascia muscular está íntegra y el sangrado se concentra sobre el músculo afectado provocando un aumento de la presión sobre éste y por tanto un dolor intenso e imposibilitando a veces el movimiento.
Respecto a las roturas musculares, tradicionalmente se clasifican en 3 grados atendiendo a su gravedad y al número de fibras afectadas:

- Grado 1: distensión o micro rotura.
Se produce un sobreestiramiento o la rotura de algunas fibras musculares (menos del 5%). Presenta dolor agudo en el momento de la rotura, con tumefacción pero con un rango de movilidad más o menos completo. El lugar del dolor no es en un punto exacto, cede con el reposo y aumenta con el movimiento. No se aprecia depresión en la zona de rotura de las fibras porque la zona de retracción se llena de líquido serohemático.
- Grado 2 o moderado: rotura muscular parcial.
Se produce la rotura de un número considerable de fibras musculares y/o tendinosas. Ocurre normalmente durante la carrera o el salto. La palpación es dolorosa, con tumefacción y pérdida de movilidad o incluso impotencia funcional. El dolor es inmediato y el deportista debe abandonar el terreno de juego en el momento en que se produce. La inflamación es fluctuante por el hematoma.
- Grado 3 o grave: rotura muscular total.
Se produce la rotura completa del vientre muscular o la unión miotendinosa. En la palpación se observa una depresión importante (zona de rotura) con un abultamiento en las zonas superior o inferior que corresponde al músculo retraido por la rotura (signo del Hachazo). El dolor es intenso e inmediato con imposibilidad de movimiento. Presenta un edema importante y la solución es quirúrgica.
CLASIFICACIÓN DE LAS LESIONES DE CUÁDRICEPS SEGÚN JACKSON Y FEAGIN (1973)
| INTENSIDAD |
SÍNTOMAS |
RANGO MOVIMIENTO |
CAPACIDAD FUNCIONAL |
|
Leve |
Molestias locales |
>90º |
Marcha normal |
|
Moderada |
Masa muscular dolorosa |
<90º |
Marcha antiálgica |
|
Grave |
Dolor intenso |
<45º |
Cojera intensa (necesidad de muletas) |
Algunos autores hablan de 4 grados de lesión atendiendo al tamaño del desgarro muscular. Así a la clasificación anterior se añadiría:
- Grado 1: rotura de un número mínimo de fibras, desgarro < 1cm
- Grado 2: desgarro moderado con una rotura <3cm y con la fascia completa
- Grado 3: desgarro moderado >3cm y con la aponeurosis dañada
- Grado 4: rotura completa del vientre muscular.
Pruebas diagnósticas para la lesión:
Tras sufrir el accidente deportivo, el jugador sentirá una serie de síntomas como la aparición de dolor repentino, agudo, intenso y localizado seguido de una impotencia funcional que le obligará a abandonar la actividad que estaba realizando en ese momento.
Más tarde el dolor remitirá o no y los síntomas variarán en función de la gravedad de la lesión sufrida.
Aunque el diagnóstico de este tipo de dolencias es fácil siempre y cuando la información ofrecida por el jugador sea precisa, es necesario recurrir a materiales y métodos más precisos para determinar el alcance y seguir la evolución de las mismas. Así, usaremos tanto la visión y la palpación como los aparatos de diagnóstico por la imagen.
- PROTOCOLO DE ACTUACIÓN:
- Inspección visual: la observación es siempre es lo primero que debemos realizar, tanto en reposo como en movimiento. Lo más importante en este caso es ver si existe o no signo del hachazo (si lo hubiese no realizaremos la inspección en dinámica), la extensión del edema… si apareciese equimosis significa que el hematoma es intramuscular (siempre de peor pronóstico). Se debe observar también la capacidad funcional de la persona.
- Inspección palpatoria: normalmente, tras esta lesión el músculo aparece contracturado con un dolor intenso sobre todo durante el estiramiento pasivo y la contracción isométrica.
- Estudios complementarios: en los primeros días de dolor, la equimosis o la inflamación pueden enmascarar la gravedad y el punto de lesión, por tanto para saber el verdadero alcance de ésta es necesario la realización de otro tipos de estudios más exhaustivos que permitan observar el músculo en mayor profundidad como, por ejemplo; termografías, TACs, RMNs, ecografías… a este tipo de exámenes les vamos a llamar “métodos de diagnóstico por la imagen” y son los que van a dar una información fiable sobre la consecuencia de este accidente deportivo.
- MÉTODOS DE DIAGNÓSTICO POR LA IMAGEN
- Radiografía convencional: en estos casos no tiene mayor interés que el de descartar otras alteraciones asociadas de origen óseo.
- Termografía: las lesiones anatómicas se reflejan de modo termográfico con un color de intensidad variable en función de la gravedad de la lesión. Desde un foco mínimo y fugaz en las distensiones, hasta una explosión térmica en los desgarros musculares.
Con este método, se puede seguir la evolución de una lesión. Estos seguimientos han demostrado que durante los 10 primeros días la hipertermia es siempre la misma (o con muy poca variación) remitiendo rápidamente al cabo de las 2 o 3 semanas y llegando a la normalidad entre 1 y 2 meses más tarde.
- Tomografía axial computarizada (TAC): ofrece muy buena información para el diagnóstico de una lesión y para analizar la capacidad contráctil de los músculos tras su recuperación. No obstante ha sido prácticamente reemplazada por la resonancia magnética nuclear (RMN) en las lesiones musculares traumáticas recientes por la falta de contraste que ofrece y su limitación al plano axial. Por el contrario el TAC detecta más rápido las calcificaciones o miositis osificantes que las Rx convencionales.
- Ecografía: es la técnica más apropiada para el diagnóstico de este tipo de lesiones ya que es una forma rápida y no dolorosa que muestra el músculo, los compartimentos y aponeurosis permitiendo observar cualquier tipo de alteración en estas regiones.
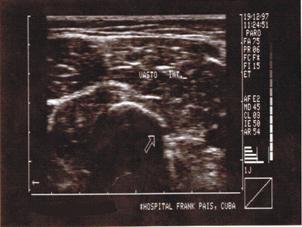
Así se confirma o se descarta la existencia de lesión muscular y se describe su localización y naturaleza además de apreciar la formación y extensión del hematoma o derrame.
El estudio debe realizarse de forma comparativa entre ambos miembros y tanto en estática como en dinámica (mediante contracción isométrica normalmente) para buscar asimetrías.
Es interesante combinarlo con una prueba de RMN para obtener una idea de dónde se encuentra la lesión y cuál es su alcance total y poder descartar enfermedades tumorales musculares o infecciosas que pueden parecer hematomas en la ecografía.
El músculo en estado normal tiene un aspecto pinnado en el plano longitudinal y punteado en el plano axial con alternancia de fibras musculares y tabiques conjuntivos.
Las ventajas más destacables de la ecografía son; la obtención rápida del examen que además permite una exploración dinámica reproducible para controlar la lesión y detectar posibles complicaciones y su coste reducido. La localización de la hemorragia mediante ecografía facilita la realización de la punción evacuadora siempre que sea posible (en algunos casos está muy coagulada y no es posible su extracción).
Los inconvenientes de ésta es que es de difícil lectura y a veces el diagnóstico de la exploración depende íntegramente de la persona que realiza la prueba, por tanto la sensibilidad es menor que en la RMN.
La realización de la ecografía inmediatamente después del traumatismo puede dar un resultado erróneo o hacer más difícil la evidencia de la lesión.
- Resonancia magnética nuclear (RMN): este método ha desbancado al TAC ya que ofrece una visión clara de las diferentes estructuras anatómicas en cualquier plano del espacio (axial, coronal y sagital). Además permite la visualización de una zona en concreto con la posibilidad de añadir un contraste inyectado.
Es la mejor prueba para hacer el diagnóstico de una lesión traumática muscular ya que los cortes que realizan permiten objetivar la zona sospechosa.
El examen se centra en la región dolorosa. Los cortes transversales son la base de este examen porque son perpendiculares al eje mayor de los músculos del segmento a explorar. En los cortes frontales o sagitales se aprecia la extensión de la lesión.
Las secuencias con saturación de grasa son las más satisfactorias.
Por tanto, la resonancia magnética está indicada en:
- Evaluaciones preoperatorias
- Estudio de musculatura profunda e inserciones
- Discordancia entre la clínica y el resultado de la ecografía
- Diagnóstico en deportistas de alto nivel
- Características de las técnicas de diagnóstico según la localización: las lesiones más frecuentes suelen producirse en el muslo. La lesión que nos ocupa es la que se produce en el recto femoral. Este músculo puede lesionarse en cualquiera de sus tercios proximal, medial o distal y por tanto las características de la lesión serán distintas dependiendo de la zona, así; en su porción proximal se tratará de una ruptura tendinosa o miotendinosa que se extenderá en menor o mayor medida hacia el tercio medial del músculo. En la ecografía se debe buscar un engrosamiento y un hematoma que si existe indica una lesión más grave. De forma secundaria puede aparecer una osificación tendinosa en la radiografía de la pelvis o en la ecografía.
Las lesiones del tercio medial se detectan fácilmente en la ecografía clasificándose como lesiones intramusculares. En la prueba se visualiza una zona hipoecógena que indica una elongación o un autentico desgarro.
En la parte distal la afectación puede ir desde una simple elongación hasta la rotura total del músculo que sube por el muslo creando un hematoma inferior en la zona de despegamiento.
Protocolos de tratamiento para el “mal del futbolista”:
Existen 2 métodos de curación de los desgarros o roturas musculares; la reparación y la regeneración.
La reparación consiste en la cicatrización del músculo sin que mantenga su estructura ni propiedades anteriores.
La regeneración consiste en la capacidad limitada que tienen algunos tejidos para volver a su estructura y propiedades originales.
Por tanto, es evidente que como fisioterapeutas siempre vamos a intentar potenciar la regeneración sobre la reparación. Pero cuando la rotura muscular es total, lo más lógico y normal es la reparación quirúrgica con su consecuente rehabilitación posterior seguida de una readaptación al gesto deportivo.
Todos los estudios revisados coinciden en que la primera medida que se debe adoptar incluso ya a pie de campo es la aplicación de hielo acompañada de elevación del miembro en cuestión y de una ligera compresión para detener el derrame.
Tras las 48h de inmovilización de rigor, cabe determinar de manera precisa el tipo, alcance y localización de la lesión mediante los métodos explicados anteriormente y proceder si es necesario a la punción del hematoma.
El pronóstico y tratamiento viene determinado por el grado y extensión de la hemorragia en el momento de la rotura (Del Corral 2005)
La mayoría de los protocolos encontrados para el tratamiento de este tipo de lesiones son muy similares, introduciendo solo pequeñas variaciones por ejemplo en los tiempos de recuperación o de cada fase.
Señalan de esta manera que en las lesiones más leves, después de las 48h de reposo puede comenzarse con los masajes y la rehabilitación hasta la reincorporación al juego, mientras que en casos más graves la vuelta al campo puede retrasarse incluso meses.
Knigth, en 1985, ya apuntó que uno de los métodos más eficaces para la regeneración de roturas musculares consiste en la movilización durante las primeras fases de curación, ya que genera muy pocas complicaciones e incapacidades en comparación con otros métodos.
Esta cita corroboraría la teoría de Tabar (1972) que aseguró que la inmovilización provoca un aumento del tejido conjuntivo que no se alinea de forma paralela a las fibras musculares incrementando el tamaño y la rigidez del músculo y disminuyendo su elasticidad.
Por tanto, es evidente que son muchos quienes coinciden en que el tratamiento debe basarse en la movilización precoz de la zona afectada, pero también habrá que sumar algunas técnicas complementarias.
La mayor discusión hace referencia a la aplicación o no de masajes ya que algunos autores (como Espejo Baena) opinan que es beneficioso realizar esta práctica de modo suave para la eliminación de sustancias tóxicas y drenaje del edema, pero otros (como Vaquero J.) creen que dicha técnica realizada antes de la cicatrización total de lesión puede producir un nuevo sangrado y aumentar el hematoma, dando como resultado la aparición de tejido fibroso y miositis osificante por la hemorragia no reabsorbida.
El protocolo de tratamiento más extendido es el que realizaron Delle y Drez que se compone de 5 fases:
- Fase 1 (48-72h):
- Objetivo principal: disminuir el dolor, la inflamación y el derrame.
- Tratamiento a seguir: reposo, hielo, compresión y descarga.
- Fase 2 (3 dias-1 semana):
- Objetivo principal: mejorar el rengo de movilidad.
- Tratamiento a seguir: movimientos pasivos, calor, ultrasonidos y electroterapia.
- Fase 3 (1-3 semanas):
- Objetivo principal: mejorar la fuerza, elasticidad y resistencia.
- Tratamiento a seguir: ejercicios isométricos, vuelta a la carga (primero parcial y después total), bicicleta…
- Fase 4 (3-4 semana):
- Objetivo principal: aumentar la fuerza y coordinación.
- Tratamiento a seguir: ejercicios isotónicos y, a medida que se avanza, isocinéticos.
- Fase 5 (4-6 semana):
- Objetivo principal: vuelta a la competición.
- Tratamiento a seguir: introducción al gesto deportivo y entrenamiento específico.
Como modificación a este tratamiento, Espejo Baena (1996) introduce cambios en algunas de las fases como serian; masaje suave en la 2ª fase de recuperación, ejercicios propioceptivos en la 4ª y readaptación en la final.
En contraposición con esta típica secuencia de trabajo, encontramos otra más moderna y sofisticada del fisioterapeuta deportivo J.M. Sánchez que, según dice su experiencia, ha conseguido rebajar en gran medida los tiempos de recuperación de sus pacientes: la Microrregeneración endógena guiada (MEG) consistente en la alteración del potencial eléctrico de la zona para que ocurra una hiperactivación del tejido cicatricial y que aumente la producción de miofibrillas para una mayor recuperación.
Es una técnica que despierta un gran interés por sus magníficos resultados pero que evidentemente no está al alcance de todo el mundo, de hecho se usa básicamente en deportistas de élite o alto nivel.
CONCLUSIÓN
El fútbol es uno de los deportes en que más lesiones se producen. Estas lesiones suelen ocurrir en el miembro inferior ya que es su herramienta básica de trabajo.
Una de las patologías más sufridas en este deporte es la rotura del músculo recto femoral, el cual, si hacemos un análisis biomecánico del futbolista, vemos que es prácticamente el más importante porque interviene en la parte básica y esencial del futbol: el golpeo del balón. Es por eso que suele lesionarse durante un chute y el mecanismo lesional suele ser una elongación repentina durante una contracción excéntrica.
Existen varios grados de rotura muscular, desde la más leve o distensión hasta la más grave o rotura total, pero, además de esto, la gravedad va a depender también en gran medida del tipo de hematoma que se haya producido. Toda esta gravedad, extensión y demás detalles de la lesión los obtenemos mediante las pruebas diagnósticas, principalmente la resonancia magnética nuclear, ya que ofrece una visión más limpia y exacta de la zona. Otro modo muy utilizado para el diagnóstico de las roturas musculares es la ecografía.
En cuanto al tratamiento, la mayoría de los autores coinciden en la línea a seguir aunque evidentemente cada uno de ellos efectuará sus modificaciones en función de la patología y el paciente que se le presente.
Existe otro método más novedoso y existoso de tratamiento que acorta los tiempos de recuperación, pero está solamente al alcance de unos pocos.
DISCUSIÓN
Este trabajo ha pretendido abordar una de las patologías más frecuentes en el deporte del futbol aunque quizás no da tanto que hablar como otras que suelen tener un mayor tiempo de recuperación y, por tanto, una retirada más larga del terreno de juego. Debe ser por eso que no existen tantos estudios como me gustaría para poder enfocarlo de manera distinta.
El caso es que creo que el estudio podría haberse centrado en la gravedad de una lesión y el tratamiento especifico para ella, pero no ha sido posible, por tanto ha resultado un poco más generalizado.
En lo que respecta a las lesiones, pienso que muchas de ellas serían evitables siguiendo una serie de ejercicios de prevención y valorando de vez en cuando algunos aspectos de la táctica del jugador así como la fuerza, el equilibrio de su musculatura y demás aspectos que son importantes pero que solo se observan cuando hay una lesión de este tipo.
En mi opinión, respecto a los tratamientos creo que marcar los tiempos de cada fase estaría de más ya que todas las lesiones no tienen la misma magnitud. No obstante, el que el método utilizado siga siempre la misma línea evidencia que es un tratamiento efectivo.
BIBLIOGRAFÍA E IMÁGENES
Bibliografia:
- “Fútbol, estructura y dinámica del juego”, Jorge F.F. Castelo, editorial INDE 1ª edición (1999)
- “Fútbol. Del análisis del juego a la formación del jugador”, Erick Mombaerts, editorial INDE 1ª edición (2000)
- The american journal of sports medicine:
- “Incidence of Football Injuries and Complaints in Different Age Groups and Skill-Level Groups”, Lars Peterson, MD, Astrid Junge, PhD, Jiri Chomiak, MD, Toni Graf-Baumann, MD§ and Jiri Dvorak, MD
- “Football Injuries and Physical Symptoms : A Review of the Literature” Jiri Dvorak, MD and Astrid Junge, PhD
- Federación ecuatoriana de fisioterapia:
- “El mal del futbolista: rotura de fibras del recto anterior” , Leandro Simbaña. Año 1, edición 4 (diciembre 2009)
- “Rotura de fibras del recto anterior: mal del futbolista”, Pedro Gómez
- “Distensión muscular en el deporte: tratamiento fisioterápico”, Bugeda Becerril, J.
- “Lesiones deportivas”, Hans-Uwe Hinrichs, ed. Hispano Europea
- Enciclopedia anatómica sobotta
- “Patologia articular, muscular y tendinosa en el medio deportivo”, Y Demarais, J.P. Paclet, J. Merat, A. Simons. Encycl med Chir, Paris; Elsevier 1999
- “Tratamiento fisioterápico de la rodilla”, A Basas, C Fernández, JA Martin; Mc Graw-Hill Interamericana
- A Hoppenfield “exploración física de la columna vertebral y de las extremidades”
- UEFA Champions League study: a prospective study of injuries in profesional football during the 2001-2002 season. M Walden, M Hagglund & J Eksatrand
- “revisión bibliográfica sobre la incidencia de las lesiones en el futbol” A: Olmedilla Zafra, M.D. Andreu Alvarez, F.J. Ortín Montero y A. Blas Redondo.
- “Patología traumática del músculo estriado esquelético” P. Christel, H. de Labareyre, P. Thelen, J.L. de Lecluse
- “The epidemiology on soccer: a systematic review” revista internacional de medicina y ciencias de la actividad física y el deporte
