AUTOR
Francisco Javier Toldos Ballesteros
Fisioterapeuta colegiado del Colegio de Fisioterapeutas de Cataluña
INDICE:
A.- RESUMEN / ABSTRACT
B.- CONTEXTUALIZACIÓN Y MARCO TEÓRICO
1. Introducción
2. Descripción Anatómica
3. Fisiopatología y Semiología
Epidemiología (Incidencia y Prevalencia)
4. Tratamiento Médico-farmacéutico
5. Tratamiento de Fisioterapia.
6.- Tratamiento Médico-farmacéutico.
7. Conclusiones
8. Pauta de tratamiento
D.- BIBLIOGRAFÍA
1. Libros.
2. Páginas de internet
3. Artículos.
4. Abstracts y Textos.
A.- RESUMEN / ABSTRACT
Qué es epicondilitis?, el término epicondilitis hace referencia a dolor que se localiza en la cara lateral del antebrazo, la zona epicondilar que es fácilmente divisible por los músculos que la componen y que en lo sucesivo se exponen.
Principalmente esta lesión se produce al realizar ejercicios o trabajos que requieran una continua repetición de la extensión, por micro traumatismos, etc., con el estudio de investigación queremos estudiar las causas, prevalencias, e incidencias que provocan esta patología y sus diferentes tratamientos. Cual es el mejor tratamiento y solución para esta lesión, habiendo diferentes técnicas de tratamiento específico; conociendo las diferentes técnicas que se utilizan en la actualidad (sean técnicas novedosas, o clásicas), y conociendo cuales son las diferencias entre ellas y cuales de ellas son las que ofrecen una mejor solución para la sintomatología que revela la lesión. También deberíamos conocer la solución no especifica, como podrían ser la acupuntura, etc, que permiten evitar o resolver el problema de la lesión con la misma eficacia.
Por último planteamos un posible protocolo de tratamiento para el problema al que nos enfrentamos.
B.- CONTEXTUALIZACIÓN Y MARCO TEÓRICO:
1.- Introducción:
El primer problema que nos planteamos ante una lesión de cualquier tipo, es conocer cuales son los problemas que derivan de la propia lesión. Con esto quiero plantear diferentes preguntas que iremos desarrollando a lo largo de este primer punto al que nos enfrentamos, como pueden ser:
- ¿Cuál es el tipo de lesión al que nos enfrentamos?.
- ¿Qué estructuras quedan afectadas ante esta lesión?.
- ¿Dónde podemos encontrar esta lesión?
- ¿Dónde incluimos esta lesión?.
En el cuerpo humano podemos encontrar diferentes estructuras que dan sustento, movilidad, etc. Si realizaremos una primera división general podemos encontrar dos tipos de estructuras: 1. Tejidos duros, y 2. Tejidos blandos.
1- Tejidos duros:
Entenderemos por tejido duro o tejido óseo del esqueleto humano, compuesto por huesos y cartílagos.
El hueso es un tipo de tejido conjuntivo duro, muy especializado, que forma la mayoría del esqueleto y es el tejido principal que sostiene el cuerpo. Las funciones principales que poseen son: protección de las estructuras vitales, apoyo al cuerpo, base mecánica para el movimiento, depósito de sales (Ca, etc), y fuente constante de nuevas células sanguíneas.
El cartílago es un tipo de tejido semirrígido y elástico, que forma parte del esqueleto responsable del movimiento. Este tejido no posee irrigación capilar por sí mismo, las células reciben los nutrientes a través de una larga difusión.
2- Tejidos blandos:
a- Tejido muscular:
Las células musculares (o fibras musculares), producen las contracciones que mueven las partes del cuerpo, incluidos los órganos internos. El tejido conjuntivo asociado transporta fibras nerviosas y capilares, al tiempo que lo envuelven en haces o fascículos. El músculo también da forma al cuerpo y genera calor.
Existen diferentes tipos de células musculares:
El músculo esquelético mueve los huesos y otras estructuras, suelen denominarse músculos voluntarios, ya que las personas suelen poder dominarlos o controlarlos a voluntad, aunque existen acciones automáticas.
El músculo cardíaco forma parte de la gran mayoría de las paredes del corazón, y partes adyacentes de los grandes vasos. La contracción del músculo no son voluntarios, sino que se encuentran bajo el gobierno de unas estructuras automáticas del sistema nervioso.
El músculo liso integra las paredes de la mayoría de los vasos y vísceras. Se llaman así por la falta de estriaciones de sus fibras. Las encontramos en el sistema vascular, en la piel, y en el ojo. Esta estructura no puede ser controlada a voluntad, y al igual que el músculo cardiaco se encuentra bajo la supervisión del Sistema Nervioso Autónomo, por ello es involuntario.
b- Tejido conjuntivo:
Está especializado en el sostén del cuerpo y de sus partes, para conectarlas y mantenerlas unidas, para transportarlas en él y para defenderlo de invasores extraños. Las células del tejido conjuntivo suelen estra relativamente lejos y separadas por grandes cantidades de matriz no viva.
En este tipo de estructuras encontramos los ligamentos, tendones y aponeurosis, que se encuentran en el denominado tejido conjuntivo fibroso denso, cuya función principalmente es la de conexión. Consta principalmente de fibras densamente agrupadas en la matriz, y posee relativamente pocos fibroblastos. Son haces de fibras colágenas, flexibles, pero con gran resistencia a la tracción.
Una vez entendido las diferentes estructuras que contiene el cuerpo humano, podemos entender que existen diferentes tipos de lesiones según donde puedan afectar a las mismas, podemos encontrar lesiones del tejido óseo (tejido duro), o de las partes blandas que rodean, consolidan, y aguantan una articulación (nos referimos a ligamentos, tendones o tejido muscular, etc.).
En este trabajo nos enfrentamos a una lesión de tejidos blandos, ya que la lesión ocurre en los músculos extensores de muñeca. Más concretamente nos encontramos ante una lesión de tipo tendinitis, y ¿qué es una tendinitis?, La Tendinitis es la inflamación de un tendón. Los tendones son gruesas cuerdas fibrosas por las que los músculos se insertan en los huesos. Su función es transmitir la fuerza generada por la contracción muscular para el movimiento de los huesos. Los tendones se sitúan próximos a las articulaciones, por lo tanto, la inflamación de estas estructuras es percibida por los pacientes como dolor articular.
Para finalizar con este primer punto del trabajo, la localización de la lesión incluirá tanto la zona articular de la lesión (en este caso, la localización referida es la articulación Húmero-Cúbito-Radio), y las estructuras blandas que podemos encontrar tanto musculares como ligamentosas. Por tanto el paciente referirá dolor en toda la zona lateral del codo, que aumentará con la palpación y la movilización activa de la articulación. [14], [2].
2.- Recuerdo Anatómico:
El miembro (extremidad) superior se caracteriza por la movilidad y la capacidad de sujetar y manipular. Estas características se dan sobretodo en la mano cuando se efectúan actividades manuales. El miembro superior no suele contribuir al soporte del peso, y su estabilidad se sacrifica a favor de la movilidad.
La cintura escapular y los huesos de la parte libre del miembro superior forman la parte libre superior del esqueleto apendicular.
El miembro superior se compone de cuatro segmentos:
a- Cintura escapular:
También llamado anillo óseo, incompleto por la cara posterior, formada por las escápulas y las clavículas, que se completa por delante con el manubrio del esternón.
b- Brazo:
Parte situada entre el hombro y el codo, que contiene el húmero y que une el hombro con el codo.
c- Antebrazo:
Que comunica el codo con la muñeca, y contiene el cúbito y el radio.
d- Mano:
Parte del miembro superior distal al antebrazo, donde se encuentran el carpo, metacarpo y falanges. Se compone de muñeca, palma, dorso de la mano, y dedos (incluido el pulgar).
Nos centraremos ahora en los huesos que forman la articulación que nos interesa, que será la Articulación Humero-Cúbito-Radio:
1.- Húmero:
El húmero es el hueso más grande del miembro superior, se articula con la escápula por la Articulación Escapulo-Humeral (hombro), y con el Radio y el Cúbito por la articulación del codo.
El extremo proximal del Húmero tiene una cabeza, un cuello y los tuberculos mayor y menor. La cabeza posee forma esférica, se articula con la cavidad glenoidea de la escapula. El cuello anatómico lo forma el surcoque circunscribe la cabeza y separa ésta de los tuberculos mayor y menor. La unión de la cabeza y el cuello con el cuerpo del húmero está marcada por los tubérculos (tuberosidades) mayor y menor, que ofrecen inserción y palanca para algunos músculos escapulo-humerales. El Tubérculo Mayor (o troquiter) se encuentra en el borde lateral del húmero. El Tubérculo Menor (troquín) se proyecta hacia anterior. El Surco Intertubercular (Surco bicipital) separa los tubérculos. El Cuello quirúrgico es la parte estrecha, distal a los tubérculos y a las crestas que descienden de éstos, que flanquean el surco intertubercular.
El Cuerpo se caracteriza por dos rasgos llamativos: La Tuberosidad Deltoidea lateral, para la inserción del músculo deltoides, y el Surco del Nervio Radial oblicua, en la cara posterior donde se sitúan el Nervio Radial y la Arteria Braquial profunda, que pasan entre las cabezas medial y larga, y luego lateral al Músculo Tríceps Braquial. La extremidad inferior del húmero se ensancha en las Crestas Supracondíleas medial y lateral, y después termina en unas prolongaciones medial y lateral, ésta muy prominente, los Cóndilos que son lugares de inserción muscular. La extremidad distal del húmero está formada por los Epicóndilos, la Trócleamedial que se articula con la escotadura troclear del cúbito, el Condilo humeral lateral, que se articula con la cabeza del Radio , y las Fosas Olecraneana que acomoda el olécranon del Cúbito durante la extensión completa del codo, Coronoidea que recibe la apófisis coronoides del Cúbito durante la flexión completa del codo y Radial delgada, aloja el borde de la cabeza del radio cuando el antebrazo está totalmente flexionado.
2.- Cúbito:
Es el hueso estabilizador del antebrazo, así como que es el más medial y largo de los dos huesos del antebrazo. Su extremidad proximal tiene dos proyecciones llamativas: El Olécranon que se proyecta proximalmente desde la cara posterior, y la Apófisis Coronoides que lo hace hacia delante. La cara anterior del olécranon da la pared posterior de la Escotadura Troclear, que se articula con la tróclea del húmero. En la cara lateral de la Apófisis Coronoides aparece una cavidad redonda y lisa, la Escotadura Radial, que se articula con la cabeza del radio. Debajo de la Apófisis Coronoides se encuentra la Tuberosidad del Cúbito para la inserción del tendón del músculo bíceps braquial. Debajo de la escotadura radial, en la cara lateral del cúbito, aparece una cresta destacada, la Cresta del músculo Supinador. Entre ella y la parte distal de la apófisis coronoides se encuentra una cavidad, la fosa del músculo Supinador. El Cuerpo del Cúbito es grueso y cilíndrico en la parte proximal, pero se adelgaza en sentido distal. En su extremidad distal, estrecha aparece un ensanchamiento repentino, que crea la Cabeza, con forma de disco y una pequeña Apófisis estiloides.
3.- Radio:
El radio es el más lateral y corto de los dos huesos del antebrazo. Su extremidad proximal consta de una cabeza cilíndrica corta, como un disco grueso, un cuello y una tuberosidad. En la zona proximal, la cara superior lisa de la Cabezadel Radio es cóncava, y en ella se articula el cóndilo humeral durante la flexo-extensión del codo. La cabeza también se articula en la periferia con la escotadura radial del cúbito. El Cuello del Radio está relativamente estrechado entre la cabeza y la tuberosidad. La Tuberosidaddel radio, ovalada, separa la extremidad proximal (Cabeza y cuello) del cuerpo del radio. El Cuerpo del radio posee una convexidad lateral y va ensanchándose de forma paulatina en su descenso. La cara medial de la extremidad distal da una concavidad, la Escotadura cubital, donde se aloja la cabeza del cúbito. De la cara lateral se extiende la Apófisis Estiloides. El Tubérculo Dorsal que se proyecta hacia la parte posterior, se encuentra entre los surcos que dan paso a los tendones de los músculos del antebrazo.
En este momento nos centraremos en los MÚSCULOS del antebrazo:
Los músculos del antebrazo actúan sobre las articulaciones del codo, muñeca y dedos. Éstos crean unas masas carnosas en la parte proximal del antebrazo, que se extienden hacia abajo desde los epicóndilos medial y lateral del húmero. Los huesos actúan como palancas impulsadas por la musculatura, existen tres clases de palancas: Palancas de primer grado: el punto de apoyo en una palanca de primer grado se encuentra entre la potencia (P) y el peso o resistencia (R); ej. Art. Cervical. Palancas de segundo grado: la resistencia (R) se encuentra entre el punto de apoyo y la articulación a la que se aplica la potencia (P); ej Art. Tobillo. Palancas de tercer grado: La potencia (P) se desarrolla entre el punto de apoyo y la resistencia (R) o peso a mover; ej. Art. Codo.
Musculatura Extensora del antebrazo:
Los músculos extensores están en el compartimento posterior (extensor-supinador) del antebrazo, y todos son inervados por el nervio radial. Se organizan en tres grupos funcionales:
a.- Músculos que extienden y separan o aproximan la mano por la muñeca (Extensor Radial Largo del Carpo (ERL), Extensor Radial Corto del Carpo (ERC), y Extensor Cubital del Carpo (ECC)).
b.- Músculos que extienden del 2º al 5º dedo (Extensor de los Dedos(ED), Extensor del Índice (EI) y Extensor del Meñique (EM)).
c.- Músculos que extienden o separan el 1er dedo o pulgar (Separador Largo del Pulgar (SLP), Extensor Corto del Pulgar (ECP) y Extensor largo del pulgar (ELP)).
Los tendones de de los músculos extensores quedan sujetos en la muñeca por el retináculo extensor, que impide el arqueamiento de los tendones cuando se hiperextiende la muñeca. Conforme pasan los tendones por el dorso de la muñeca reciben vainas tendinosas sinoviales, que reducen la fricción entre los tendones y los huesos.
Éstos músculos también se dividen en grupo superficial u profundo. Cuatro de los músculos Extensores Superficiales (ERC, ED, EM y ECC) están unidos por un tendón extensor común al epicóndilo lateral. La inserción proximal de los otros dos músculos en el grupo superficial (Braquiorradial y ERL) tiene lugar en la cresta supracondílea lateral del Húmero y en el tabique intermuscular lateral adyacente. Los cuatro tendones planos del músculo extensor de los dedos pasan detrás del retináculo extensor hasta los cuatro dedos mediales. Los tendones comunes de los dedos índice y meñique están unidos por su cara medial. Tres bandas oblicuas unen los cuatro tendones del músculo extensor de los dedos en la zona proximal a los nudillos, y restringen las acciones independientes de los dedos (por eso no se puede flexionar completamente ningún dedo, cuando los demás se extienden por completo).
Los tendones de los músculos extensores se aplanan en las extremidades distales de los metacarpianos y a lo largo de las falanges para crear expansiones de los músculos extensores. Cada expansión extensora es una aponeurosis tendinosa triangular que envuelve el dorso y los lados de la cabeza del metacarpiano y de la falange proximal. Este capuchón o expansión con forma de visera, que sujeta el tendón del músculo extensor a la parte medial del dedo, se fija a cada lado en el ligamento palmar. El ligamento retinacular es una banda fibrosa delicada que discurre desde la falange proximal y la vaina fibrosa digital en dirección oblicua hacia la falange media y las dos articulaciones interfalángicas, de esta manera conseguirá una flexo-extensión completa cuando se tensa.
| MÚSCULO |
ORIGEN |
INSERCIÓN |
INERVACIÓN |
ACCIÓN |
|
Braquiorradial |
2/3 prox. Cresta Supracondílea Lateral del Húmero |
Cara Lateral de la Extremidad Distal del Húmero |
N. Radial |
Flexiona el antebrazo |
|
Extensor Radial Largo del Carpo |
Cresta Supracondílea Lateral del Húmero |
Base 2º MTC |
N. Radial |
Extiende y Separa la mano por la muñeca. |
|
Extensor Radial Corto del Carpo |
Epicóndilo Lateral del Húmero |
Base del 3º MTC |
Ramo profundo del N. Radial |
Extiende y separa la mano por la muñeca. |
|
Extensor de los dedos |
Epicóndilo Lateral del Húmero |
Expansiones extensoras de los cuatro dedos mediales |
N. Interóseo posterior (C7,C8), prolongación de ramo profundo del N. Radial |
Extiende los dedos por Art. Metacarpo-Falangica, y por la muñeca |
|
Extensor del meñique |
Epicóndilo Lateral del Húmero |
Expansión extensora 5º MTC |
N. Interóseo posterior (C7,C8), prolongación de ramo profundo del N. Radial |
Extensor 5º MTC, por Art. Metacarpo-Falángicas e Interfalángicas |
|
Extensor Cubital del Carpo |
Epicóndilo Lateral del Húmero y borde posterior del cubito |
Base 5º MTC |
N. Interóseo posterior (C7,C8), prolongación de ramo profundo del N. Radial |
Extiende y aproxima la mano por la muñeca |
|
Supinador |
Epicóndilo Lateral Húmero, lig. Anular y Radial, Fosa Supinadora, y cresta cubital |
Cara Lateral, Posterior y Anterior del 1/3 proximal del radio |
Ramo profundo N. Radial. |
Supina el antebrazo, |
|
Separador Largo del pulgar |
Bordes posteriores Cúbito, Radio, y membrana interósea |
Base 1º MTC |
N. Interóseo posterior (C7,C8), |
Separa 1ºMTC y lo extiende por Art.Carpo-Metacarpiana |
|
Extensor Corto del pulgar |
Cara post. Radio y mem. Interósea |
Base 1ª falange de 1º MTC |
N. Interóseo posterior (C7,C8), |
Exrtensor falange proximal 1ºMTC |
|
Extensor Largo del Pulgar |
Cara Post 1/3 medio Cúbito y Mem. Interósea |
Base falage Distal 1ºMTC |
N. Interóseo posterior (C7,C8), |
Extiende la falange distal 1ºMTC |
|
Extensor del Índice |
Cara Post Cúbito y Mem Interósea |
Expansión Extensora 2ºMTC |
N. Interóseo posterior (C7,C8), |
Extiende 2ºMTC, y ayuda a extender la mano |
NOTA: “Capuchón” dorsal y expansión extensora:
La expansión extensora es una banda fibrosa muy fina que se dirige oblicua desde la falange proximal y la vaina fibrosa digital, hacia la falange media y las dos articulaciones interfalángicas para unirse al “capuchón” dorsal de la falange distal. Al flexionar la articulación Interfalángica distal, la expansión extensora (sus bandas laterales) se tensa, traccionando y flexionando la articulación proximal. De manera análoga, al flexionar la articulación Metacarpo-Falángica, las extremidades proximal y distal sufren tracción por las expansiones extensoras (bandas laterales) hasta alcanzar una extensión casi completa (movimiento en Z).
En este sentido nos centramos en la INERVACIÓN de la musculatura epicondílea lateral:
a- Formación del plexo braquial:
Esta red nerviosa inerva el miembro superior y la región del hombro. Está formado por los ramos ventrales de 5º a 8º nervios cervicales y por la mayor parte del ramo del 1º nervio torácico (raíces del plexo braquial). A veces el 4º nervio Cervical y el 2º nervio Torácico envía pequeñas contribuciones. Obsérvese la fusión y la prolongación de algunas raíces del plexo para los tres troncos; cada tronco se separa en las divisiones anterior y posterior; las divisiones se unen para formar tres fascículos:
1.- Fascículo lateral del Plexo Braquial (C5,C7):
Ramo lateral del N. Pectoral Lateral, ramo del N. Musculocutáneo, y ramo lateral del N. Mediano.
2.- Fascículo Medial del Plexo Braquial (C8, T1)
Ramo lateral del N. Pectoral Medial, ramo lateral del N. Cutáneo Medial del brazo, ramo lateral N. Cutáneo Medial del Antebrazo, ramo terminal del N. Cubital, y ramo terminal de la raíz medial del N. Mediano.
3.- Fascículo Posterior del Plexo Braquial (C5, T1):
Ramo lateral del N. Subescapular superior, ramo lateral del N. Toracodorsal, rama lateral del N. Subescapular Inferior, ramo terminal del N. Axilar y ramo terminal del N. Radial.
b- N. Radial:
Es la prolongación directa del fascículo posterior del plexo braquial, e inerva todos los músculos del compartimento posterior del brazo y lateral del antebrazo. Desciende lateralmente con la arteria braquial profunda y pasa por el cuerpo del húmero dentro del surco que lleva su nombre, en el húmero. Una vez alcanzado el borde lateral del húmero, perfora el tabique intermuscular lateral y sigue descendiendo por el compartimento posterior del brazo, hasta la altura del epicóndilo lateral del húmero.
El nervio Radial abandonará el compartimento posterior del brazo y cruza por la cara anterior del epicóndilo lateral del Húmero. Aparece en la fosa cubital entre los músculos braquiorradial y braquial. Poco después de ingresar en el antebrazo, el nervio radial se divide en los ramos profundo y superficial. El ramo profundo nace delante del epicóndilo lateral del húmero y atraviesa el músculo supinador.
El Ramo Superficial del N. Radial es el nervio cutáneo y articular que baja por el antebrazo., cubierto por el músculo braquiorradial. Emerge en la porción distal del antebrazo y cruza el techo de la tabaquera anatómica (zona anatómica que se encuentra entre cabeza de radio, trapecio, trapezoide y 1ª falange del 1º MTC) distribuyéndose por la piel del dorso de la mano y por algunas articulaciones de la mano.
El Ramo Profundo del N. Radial es el mayor de los dos ramos terminales, es la prolongación directa de este nervio. Después de atravesar el músculo supinador, rodea la cara lateral del cuello del radio y penetra en el compartimiento posterior del antebrazo. El N. Interóseo Posterior es la prolongación directa del ramo profundo del N. Radial.
El N. Cutáneo Posterior del Antebrazo (ramo del N. Radial) desciende por la cara posterior del antebrazo hasta la muñeca y se distribuye por la piel.
Nos centramos ahora en la VASCULARIZACIÓN del Antebrazo:
La Arteria Braquial que llegará hasta la fosa del cubital, se dividirá en sus ramas terminales, las arterias cubital y radial.
- Arteria Radial:
La arteria radial, más pequeña que la arteria Cubital, empieza en la fosa cubital cerca del cuello del radio. Desciende lateralmente, por lo que se convierte en una marca para los compartimientos flexor y extensor. La arteria Radial viaja con el músculo braquiorradial hasta alcanzar la parte distal del antebrazo, aquí se apoya en la cara anterior del radio y sólo está cubierta por la piel y la fascia. El trayecto de la arteria Radial está representado por una línea que une el punto medio de la fosa cubital con el punto medial a la apófisis estiloides del radio. La arteria Radial abandona el antebrazo por lacara lateral de la muñeca, atravesando el suelo de la tabaquera anatómica, ya que en la mano se anastomosan las arterias cubital y radia, creando los arcos arteriales palmares superficial y profundo. [3],[4].
3.- Fisiopatología y Semiología:
De acuerdo con las estadísticas, uno de cada cuatro deportistas presenta una lesión en la musculatura del esqueleto, al menos, una vez al año. Las lesiones de los componentes musculares contráctiles se clasifican en:
- a- Hiperextensión (Distensión)
- b- Rotura Parcial.
- c- Rotura completa.
Las causa de la lesión mas frecuentes son las bruscas puntas de esfuerzo, que provocan contracciones musculares en forma de impulsos. Estas tensiones musculares tan intensas pueden aparecer en forma de contracciones arbitrarias máximas o como contracciones reflejas de defensa o reacción. La lesión puede producirse en la región del músculo activo o aparecer en los antagonistas correspondientes como consecuencia del exceso de alargamiento a modo de tirón.
Cuando decidimos estudiar las causas de una patología deberíamos tener en cuenta un par de aspectos importantes, como puede ser, por una parte, el aumentar el cansancio durante un esfuerzo deportivo, aumenta también el riesgo de lesión. Por otra parte, suele dedicarse muy poca atención al equilibrio muscular fisiológico.
Los síndromes de sobrecarga del aparato locomotor activo se deben a continuos y reiterativos sobreesfuerzos de la posibilidad de carga individual, que constituyen el primer paso de la lesión deportiva. Al contrario de las lesiones traumáticas, en las que un único esfuerzo sumamente intenso provoca la lesión de las estructuras sanas.
Las tenopatías, y en particular las de inserción son síndrome de sobrecarga típicos del aparato locomotor activo, suelen deberse a procesos degenerativos en las zonas de inserción de los tendones, puesto que el esfuerzo de tracción registra sus valores máximos en las zonas de inserción, éstas se hallan más expuestas a rebasar la posibilidad normal de carga. Los sobreesfuerzos contribuyen también a cambios negativos en el tendón y en su vaina. [6].
En estadísticas de Garden sobre población general, y en otras de Hansson entre jugadores profesionales, se dan cifras de edades de 35-49 años, respectivamente. En los estudios generales predomina casi el doble en el género femenino, mientras que entre las actividades deportivas predomina en los varones.La etiopatogenia puede ser muy variada, y por ello tal vez existe cierto confusionismo terminológico. Cyriax, en 1936, cita dos lesiones distintas capaces de provocar codo de tenis. En la tabla I se individualizan las lesiones que han sido descritas en la literatura.

Según Hohmann, la causa primigenia sería un desequilibrio entre la potencia de los músculos flexores y extensores de la mano a favor de los primeros. De las muchas causas involucradas parece tener mayor trascendencia la tensión del segundo radial externo (Extensor Radial Corto del Carpo). Asimismo, la parte externa del codo es lugar de dolores referidos especialmente en la artrosis cervical y en la artritis reumatoide, enfermedades a tener en cuenta al establecer el diagnóstico.
No existe una inflamación clara en la mayoría de los afectados; el dolor puede provocarse al extender la muñeca contra resistencia y normalmente cursa de forma subaguda. Como causas desencadenantes hemos de considerar traumatismos y sobreesfuerzos, ya sean agudos o de repetición. Surge de forma aguda en los deportistas y de forma crónica en los trabajadores, aunque puntualizando se debería decir que en los trabajadores se cronifica, ya que la aparición de esta clase de patología siempre cursa de forma aguda. Circunscribiendo el tema al deporte del tenis, estadísticamente se valora que un 40-50% de jugadores profesionales han presentado esta afección, y corresponde al 75-85% de los problemas del codo. La aparición de la lesión se ha relacionado con el peso y el material estructural de la raqueta, grosor de la empuñadura, y tipo y tensión de las cuerdas. En muchos casos existe el antecedente de haber cambiado la raqueta por otra de distintas características, pudiendo actuar como agente desencadenante. Pero además son conocidos ciertos golpes más propicios para su aparición, como pueden ser los de revés (golpeo natural en este deporte, que reúne todas las características biomecánicamente idóneas para la presentación de la epicondilitis: codo, carpo y dedos flexionados con fuerte tensión, estos últimos sobre la empuñadura de la raqueta; la musculatura extensora en este caso se encuentra en su máxima distensión... y entonces de forma brusca y potente los músculos se contraen, pasando mano y codo a la extensión.), aunque de hecho puede presentarse en cualquiera que se ejecute.
También han sido involucrados el tipo de suelo y la consistencia de la pelota, lo cual puede alterar su bote, con el resultado de un esfuerzo mayor desacostumbrado por el jugador. En estudios recientes de Le Huec, Schaeverbeke et al, se ha comprobado mayor predisposición en atletas que tomaban antibióticos del grupo de las fluoroquinolonas (ciprofloxacino), lo cual ya se había comprobado con las tendinopatías aquilianas. Se ha atribuido a una toxicidad directa sobre las fibras tendinosas. [14]
Ocasionalmente, una infección de bolsas o tendones puede ser la responsable de la inflamación, también se pueden asociar con otras enfermedades como Artritis Reumatoide, Gota o Artropatía Psoriásica si bien, frecuentemente, se desconoce su causa. [8]
También se ha referido como posible causa en los últimos estudios realizados diferentes procesos patológicos como tendinitis, bursitis o periostitis de diversas etiologías. Además de producirse por un ejercicio reiterado de pronación mas supinación del antebrazo. [9]
En cuanto a síntomas y signos (clínica) que podemos encontrar en esta patología, lo mas frecuente es que encontremos:
Dolor en el epicóndilo (de donde proviene el término epicondilitis con el que se denomina a esta enfermedad). que acostumbra a irradiar por la parte externa o radial del antebrazo y, según los gestos, puede hacerse muy intenso, detectándose una pérdida de fuerza de prensión en la mano, que en ocasiones puede obligar a soltar lo que se tenga agarrado, además el dolor acostumbra ser insidioso y puede no estar presente salvo al iniciar el ejercicio.
La movilidad del codo no suele estar alterada; se ha descrito una resistencia elástica en los últimos grados de la extensión, y en los momentos de mayor agudización puede haber una limitación de la extensión de unos 20 grados. [7].
La punción-aspiración de un tendón inflamado puede llegar a excluir una infección o una gota. Deben realizarse análisis de sangre para confirmar o descartar condiciones subyacentes como artritis reumatoide o diabetes, si bien pueden no ser necesarias en la mayoría de los casos. [8]
El diagnóstico es clínico. El dolor tiene un comienzo generalmente insidioso, más raramente agudo, que afecta a la parte lateral del epicóndilo irradiado de forma difusa al antebrazo que le impide hacer ciertos movimientos cotidianos, además puede haber una ligera tumefacción y aumento del dolor local. La palpación local del epicóndilo es dolorosa sobre la inserción muscular, el dolor suele ser unilateral y tiene un curso clínico autolimitado con evolución cíclica. [7]
Signos exploratorios:
- Prueba de la silla. Se pide al paciente que se levante de la silla, asiéndola por el respaldo, con el codo en extensión.
- Maniobra de Millis. Paciente sentado, y hombro separado hasta la horizontal, en rotación interna. Provoca acentuación del dolor mediante la extensión pasiva del codo, mientras se mantiene el antebrazo en pronación, y muñeca y dedos en flexión máxima.
- Búsqueda del varo forzado. Cogiendo bilateralmente el codo (flexionado a 15-20º), intentamos un varo forzado despertando el dolor característico.
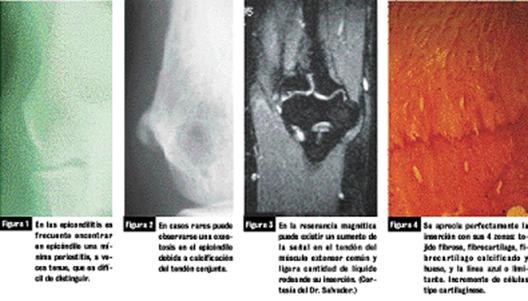
Además de todo lo anterior, podemos destacar una serie de pruebas complementarias (diagnóstico por imagen), En casos muy crónicos puede observarse una pequeña imagen de insuflación del periostio (fig. 1), y en algunos casos puede existir una exostosis del epicóndilo con forma de gancho siguiendo la dirección tendinosa (fig. 2). Las imágenes de tipo artrósico que pudiera haber asociadas corresponden a otra patología distinta.
En la imagen por RMN puede verse en ocasiones un incremento de la señal en el tendón del músculo extensor común, y una pequeña acumulación de líquido rodeándolo, debido a los cambios inflamatorios y ligero edema (fig. 3), los cambios que se observan en los tejidos provenientes de la inserción en el epicóndilo son semejantes a los observados en las tendinitis de los rotadores del hombro. Se pueden ver características de los tejidos de granulación, o una degeneración cística, con agregados de fibrina y un incremento de glucosaminoglicanos, que sustituye a las fibras colágenas. Se comprueba un aumento de las células cartilaginosas en las capas de fibrocartílago y fibrocartílago calcificado (fig. 4). Parece que la tendencia actual valora más los aspectos degenerativos de la inserción tendinosa en el epicóndilo que los aspectos inflamatorios. [19]
Desde el aspecto experimental, tienen interés los estudios electromiográficos que encuentran una actividad significativamente incrementada en los extensores de la muñeca (extensor carpi radialis brevis y extensor digitorum communis) y en el pronator teres, durante la fase de impacto de la raqueta, en los jugadores con epicondilalgia. [20]
Con estudios Doppler de la piel de la zona dolorosa del epicóndilo se observa una ausencia de la respuesta vasomotora normal de origen simpático (vasoconstricción a la inspiración profunda), lo cual indica una alteración del control de la micro circulación cutánea. Posiblemente el origen se deba a que la mayor inervación que posee la inserción tendinosa da lugar a estímulos neurogénicos. [7]
4.- Epidemiología (Incidencia y Prevalencia):
Según estadísticas de Suiza y de Alemania, la proporción de lesiones articulares asciende al 40% del conjunto de las lesiones deportivas. Por lo general, se trata de lesiones combinadas con fibrosis que afectan las cápsulas articulares sinoviales, los ligamentos y cartílagos articulares, o las fibras intraarticulares (meniscos y discos), así como los huesos que componen la articulación. Además pueden estar afectadas estructuras musculares relacionadas con la articulación. [17], [2]
5.- Tratamiento Médico-farmacéutico:
a.- Beneficiosos:
- Antiinflamatorios no esteroides (AINES) inyectados para evitar dolor agudo. Un estudio sistemático ha encontrado que los AINES convencionales son más efectivos para dolor agudo, que los placebos. Los efectos secundarios no complican el cuadro.
- Antiinflamatorios no esteroides (AINES). Un estudio determinó la diferencia entre la técnica de desarrollo de dolor, y AINES orales, encontrándose una evidencia de que la sensación de mejora del paciente ocurrió en cuatro semanas, y por el contrario la técnica de desarrollo de dolor la misma sensación se obtuvo en veintiséis semanas.
b.- Evaluación entre beneficios y contraindaciones:
- Inyección de corticoesteroides. Se encontró una mejora en los síntomas y signos de la patología realizando un tratamiento de fisioterapia, en contraste con la inyección de glucocorticoides. Sin embargo, se encontró un alivio mayor en la inyección de glucocorticoides con respecto a placebo u otras técnicas farmacéuticas.
c.- Efectividad desconocida:
- Acupuntura. Algunos estudios realizados, no pueden encontrar suficientes evidencias para valorar la efectividad de la técnica estudiada.
- Ejercicios y movilizaciones. Un estudio pudo encontrar pequeñas evidencias de una mejora con ejercicios, versus ultrasonido mas masaje de fricción en ocho semanas.
- Terapia de choque extracorpórea. Diferentes estudios pudieron comprobar evidencias conflictivas de los efectos en los síntomas, entre la terapia de choque y una terapia placebo.
- Antiinflamatorios no esteroides para mejorar dolor crónico. No se han encontrado suficientes pruebas de la mejoría con estos antiinflamatorios orales o de aplicación tópica.
- Aplicación de Órtesis. Un estudio no encontró pruebas de que la aplicación de órtesis fuera positiva.
- Cirugía. Únicamente positivo en casos extremos, en casos de cronismo exagerado con gran dolor, o en casos de urgencia en la mejoría. [15], [16]
6.- Tratamiento de Fisioterapia.
El tratamiento para esta patología incluirá:
a.- Antiinflamatorios:
La infiltración de cortisona, a causa de que la inflamación casi está desaparecida, o ésta misma junto a un anestésico local, produce un alivio temporal y puede ayudar al diagnóstico.
b.- Crioterapia:
El masaje con un cubito de hielo sobre la inserción músculo tendinosa es muy efectivo. Se evita frotar sobre el epicóndilo, por no ser el foco de la afectación y por tener poco panículo adiposo, lo que predispone a la congelación.
Únicamente, este método, se utiliza en aquellos casos en los que el dolor se agudiza o la propia lesión está agudizada, ya en casos más crónicos la utilización de hielo se sustituye por ultrasonidos u otras técnicas menos físicas. [10]
c.- Ultrasonido:
Así como el ultrasonido pulsado tiene una eficacia demostrada para la tendinitis, en el caso de una tenosinovitis es controvertido tanto en la modalidad pulsada como continua. Sin embargo, otros trabajos observan signos de mejoría del dolor y la movilidad, en comparación con el placebo. En general es mejor el ultrasonido pulsado en dosis de hasta 1.5-2.0 W/cm2, durante 5-10 min. Un cabezal pequeño permite una aplicación mejor sobre la superficie curva de la zona.
No parece que la sonoforesis con hidrocortisona aumente el efecto del ultrasonido, por la poca presencia de inflamación. [21], [22], [7]
d.- TENS:
TENS es eficaz en epicondilitis. Lo mejor es comenzar por la modalidad convencional de 100 Hz. a intensidad de sensación. Se puede aplicar un electrodo sobre el punto de dolor (algo distal al epicóndilo), a los lados, en sentido longitudinal, o el par aproximadamente sobre el nervio radial o en el dermatoma C-5/C-6 en el borde radial del antebrazo.
Se puede probar el TENS de baja frecuencia a nivel motor o las modalidades en salvas y breve a elevada intensidad, ya que a veces son más efectivas, especialmente en la fase cronificación [23], [24]
e.- Otras corrientes analgésicas:
Las de frecuencia media e interferenciales tienen el mismo fundamento que el TENS. También las de alto voltaje, y las diadinámicas se han estado utilizando con buenos resultados.
Las micro corrientes se consideran indicadas por el fabricante, pero no han mostrado más eficacia que el placebo. [25]
f.- Láser:
Se ha publicado algún resultado comparado con el placebo, pero en la mayoría de los ensayos y revisiones no se observa ninguna eficacia [26], [9]
g.- Ondas de choque:
Aunque la experiencia es limitada se ha publicado que con 3000 impulsos de 0.08 mJ./mm2 se produce una analgesia significativa, pero el elevado coste del aparato limita su aplicación como opción a otros tratamientos también eficaces.
Se ha estudiado la magnitud, así como evaluado la capacidad de tratamiento de estas ondas en caballos y humanos, quedando demostrada una disminución en el tiempo de recuperación de la persona tratada, así como la efectividad del tratamiento. [11], [28], [27]
h.- Ejercicios:
En epicondilitis aguda se inician en la fase de flexibilización, cuando los signos de inflamación desaparecen (hacia la segunda semana). La intensidad y duración de los mismos aumenta progresivamente, dentro de un margen indoloro. Una progresión demasiado rápida puede provocar dolor e inflamación.
1.- Estiramientos:
Al ceder el dolor más agudo, se inician los estiramientos elásticos para elongar los tejidos que han perdido flexibilidad, en general de los extensores, flexores de muñeca y supinadores. Son estiramientos mantenidos durante 15-20 segundos, 5-6 veces al día. Para facilitar la maniobra conviene aplicar antes calor superficial, o Ultrasonido continuo.]à [29], [30], [31]
2.- Potenciación:
También hay que restaurar la fuerza de toda la musculatura del antebrazo, ya que los ejercicios de potenciación se consideran fundamentales para el éxito duradero del tratamiento.
Se comienza con contracciones isométricas suaves de los flexores y extensores del codo, pronación y supinación, con aumento progresivo de la resistencia.
Se realizan ejercicios de potenciación contra resistencia en series de diez repeticiones con 10 RM (Resistencia máxima) en los extensores de la muñeca con el codo a 90º de flexión, y luego se repiten a 180º de extensión, con el antebrazo apoyado en una mesa y la mano colgando. Es muy importante la fase de contracción excéntrica al bajar lentamente el puño con el peso.
Los ejercicios pliométricos se han recomendado en los deportistas, pero es necesario controlar su tolerancia, ya que pueden resultar demasiado violentos. [33], [32]
3.- Resistencia:
Para desarrollar la resistencia se realizan los mismos ejercicios que en el punto anterior, pero con cargas más pequeñas (de 0.5-1 Kg.), en sesiones largas, hasta llegar a la fatiga.
Con la resistencia se trata de mejorar la capacidad de trabajo durante un cierto tiempo por parte de la musculatura. Con ello conseguimos mejorar el trabajo propio de cada musculatura independientemente, teniendo en cuenta que es tan malo la falta de trabajo, como la disminución de la capacidad del mismo. [32], [33]
4.- Reentrenamiento:
Incorporación progresiva a las actividades diarias y deportivas.
Normalmente se realizan los ejercicios para actividades de vida diaria mediante los llamados propioceptivos. Aquellos que estudian cuáles son los mecanismos lesivos de cada una de las patologías, y progresivamente llegar a realizar el trabajo o el movimiento de los mecanismos lesivos, para evitar posibles recidivas. [34], [35]
En el caso en que la lesión quede cronificada, aparte de la pauta o serie de ejercicios y mecanismos que se utilizan, también podemos añadir:
j.- Cirugía:
Se plantea cuando persiste un dolor importante tras un año de tratamiento conservador. [1]
k.- Profilaxis:
En este tipo de patologías es muy fácil la recaída (recidiva), de modo que hay que adoptar una serie de medidas para disminuir la sobrecarga repetitiva.
En tenistas profesionales el dolor se puede sustituir o aliviar variando los factores responsables de la sobrecarga como la frecuencia, intensidad y duración del juego, o adaptando la raqueta a la presión idónea (procurando que ésta no pase de 23 Kg.). Se aplicará hielo durante 15-20 min. después del partido.
Podría llegar a ser útil la utilización de una codera, o una banda especial que impida la extensión completa de la muñeca, aunque no se han podido observar signos de su eficacia. [1], [5], [6].
Acupuntura:
Existen diferentes tipos de acupuntura, según las necesidades que se nos plantean en las diferentes patologías que podemos encontrar. Para epicondilitis, según los puntos de punción que estemos buscando existen diferencias significativas al resolver el problema.
Se ha podido comprobar según estudios recientes que la capacidad analgésica de esta técnica es real, y duradera. Se ha comprobado que la disminución de dolor es significativa para problemas de dolor crónicos, ya que la diferencia con otras técnicas igual de efectivas estudiadas en otros estudios no es significativa en cuanto a la disminución de dolor.
Por lo tanto otra técnica antiálgica para el dolor será acupuntura. [36], [37], [38]
7. Conclusiones:
Para esta revisión lo primero que hicimos fue imponernos una serie de objetivos intentando resolver las principales dudas que surgieron en nuestra cabeza, con el objetivo de plantear una serie de soluciones para cada una de ellas.
Lo primero que quisimos conocer fue la anatomía general de la partes que quedan afectadas en la lesión escogida, queda claro tras el estudio que la articulación que ha quedado principalmente afectada es la del codo, aunque sin embargo, esta lesión también puede afectar de alguna manera a la articulación carpiana.
Después nos planteamos la necesidad de conocer cómo se diagnostica la patología a la que nos enfrentamos, todo ello explicado en los diferentes apartados de este trabajo. La sintomatología principal será dolor sin pérdida en la movilidad de la articulación que queda afectada, junto a diferentes pruebas específicas positivas (prueba de Millis, de la silla, búsqueda del varo forzado, etc.), que junto a las pruebas complementarias nos ofrecen un diagnóstico claro.
Por último, nos planteamos la necesidad de conocer un tratamiento específico de esta lesión, conociendo las diferentes técnicas que se utilizan en la actualidad (sean técnicas novedosas, o clásicas), y conociendo cuales son las diferencias entre ellas y cuales de ellas son las que ofrecen una mejor solución para la sintomatología que revela la lesión.
8. Pauta de tratamiento:
a.- Tratamiento medico-farmeceútico específico.
b.- Ultrasonido: Pulsátil de 1.5-2.0 W/cm2, durante 5-10 min, cabezal pequeño, a 1 Mhz.
c.- Onda de choque: 3000 impulsos de 0.08 mJ/mm2
d.- Ejercicios:
Estiramientos: de los extensores, flexores de muñeca y supinadores. Son estiramientos mantenidos durante 15-20 segundos, 5-6 veces al dia.
Potenciación: de toda la musculatura del antebrazo, contracciones isométricas suaves de los flexores y extensores del codo, pronación y supinación, con aumento progresivo de la resistencia.
Propiocepción y reentrenamiento: a las actividades de la vida diaria.
e.- Electroterapia: TENS de 100 Hz a intensidad de sensación, aplicando un electrodo sobre el punto de dolor, en el par aproximadamente sobre el nervio radial o en el dermatoma C-5/C-6 en el borde radial del antebrazo.
f.- Crioterapia: masaje con un cubito de hielo sobre la inserción músculo tendinosa.
g.- Profilaxis: variar los factores responsables de la sobrecarga como la frecuencia, intensidad y duración del juego, o adaptando la raqueta a la presión idónea.
BIBLIOGRAFÍA:
A - Libros:
1. Prentice WE, Davis M. Rehabilitation of knee. En: Prentice WE, Voight MI. (eds). Techniques in musculoskeletal rehabilitation. Ed. Mcgraw-Hill. New York, 2001.
2. Jurado Bueno A., Medina porqueres I., Lorza Blasco G., Cos i Morena M. A., Barbado Mellado L.M., Ultrera Bandrés B., Perez Reina G..Apuntes de fisioterapia del deporte. Granada. Edición Española 1999.
3 Moore K. L. Anatomía con orientación Clinica. Ed. Panamericana. 3ª Edición. Madrid, España, 1993.
4. Thibodeau G.A., Patton K. T.. Anatomia y fisiologia. Estructura y función del cuerpo humano.Ed. Harcourt- Brace. 2ª Edición. Madrid, España, 1995.
5. J. Plaja. Analgesia por medios físicos. Ed. Mc-graw-Hill.Interamericana. Aravaca (Madrid), 2003.
6. Eisingbach T, Klümper A, Biedermann L. Fisioterapia y rehabilitación en el deporte. Madrid. Ed. Scriba S.A, 1997
B - Páginas de internet:
7. https://db.doyma.es/cgi-bin/wdbcgi.exe/doyma/mrevista_jano.indice_revista?pident_revista_numero=280
8. https://www.arrakis.es/~arvreuma/tendon.htm
9. https://www.compumedia.com
10. https://www.troutomedico.com
11. https://www.artroscopia.com.mx/codo_epicond.html
12. https://www.monografias.com/trabajos23/epicondilitis/epicondilitis.shtml
13. https://uuhsc.utah.edu/healthinfo/spanish/orthopaedics/lateral.htm
C - Artículos:
14. Hayes Bradley T, Merrick Mark A., Sandrey Michelle A.,
Cordova Mitchell L.. Three-MHz Ultrasound Heats Deeper Into
the Tissues Than Originally Theorized.Journal of Athletic Training 2004;39(3):230–234 q by the National Athletic Trainers’ Association, Inc
www.journalofathletictraining.org
15. Assendelft W., Green S., Buchbinder R., Struijs P., Smidt N.. Tennis elbow. Extracts from Concise Clinical Evidence 2006; www. Bmj.com
16. Mellor S.. Treatment of tennis elbow: the evidence. BMJ2003;327:330(9August), doi:10.1136/bmj.327.7410.330; clinical fellow in joint replacement surgery
17. Huisstede B. MA., Bierma-Zeinstra S. MA,. Koes B. W, Verhaar J. AN. Incidence and prevalence of upper-extremity musculoskeletal
disorders. A systematic appraisal of the literature. BMC Musculoskeletal Disorders2006, 7:7 doi:10.1186/1471-2474-7-7. This article is available from: https://www.biomedcentral.com/1471-2474/7/7.
18. Bolt. D. M., Burba D. J., Hubert J. D., Pettifer G. R.,. Hosgood G. L.. Evaluation of cutaneous analgesia after non-focused extracorporeal shock
wave application over the 3rd metacarpal bone in horses. The Canadian Journal of Veterinary Research 2004;68:288–292.
D - Abstracts y Textos:
19. Serra T, Zabala S et al. Actualización etiopatogénica de la epicondilitis. Avances Traum 1997; 27 (1): 19-23.
20. Kelley JD, Lombardo SJ, Pink M et al. Electromyographic and cinematographic analysis of elbow function in tennis players with lateral epicondylitis. Am J Sports Med 1994; 22 (3): 359-363.
21. van der Windt DA, van der Heijden GJ, van den Berg SG, ter Riet G, de Winter AF, Bouter LM. Ultrasound therapy for musculoskeletal disorders: a systematic review. PubMed. 1999 Jun;81(3):257-71.
22. Connell DA, Ali KE, Ahmad M, Lambert S, Corbett S, Curtis M. Ultrasound-guided autologous blood injection for tennis elbow. PubMed.2006 Mar 22; Epub ahead of print.
23. Razavi M, Jansen GB. Effects of acupuncture and placebo TENS in addition to exercise in treatment of rotator cuff tendinitis. PubMed. 2004 Dec;18(8):872-8.
24. Jackson BA, Schwane JA, Starcher BC. Effect of ultrasound therapy on the repair of Achilles tendon injuries in rats. PubMed. 1991 Feb;23(2):171-6.
25. Dow DE, Dennis RG, Faulkner JA.
