Jose Manuel Sánchez
Psicologo del Deporte y Fisioterapeuta
Profesor Master de Alto Rendimiento del F.C.Barcelona
www.recuperadoresdeportivos.es
jose@recuperadoresdeportivos.es
Indice:
Resumen y palabrar clave
Introducción
Anatomopatología de la fasciopatía crónica plantar
Clínica de la fasciopatía crónica plantar.
Tratamiento de la fasciopatía crónica plantar mediante la técnica de Electrólisis Percutánea Intratisular (EPI)
Efectos de la Electrólisis Percutánea Intratisular en la regeneración tisular
Correspondencia
Bibliografía
Resumen :
La fascitis crónica plantar desde el nuevo paradigma anatomopatológico la podemos considerar como un proceso degenerativo,por lo tanto sería más lógico aceptar el nuevo concepto de “fasciosis plantar” respecto al tradicional de “fascitis plantar”.La Electrólisis Percutánea Intratisular (EPI), va ha tener unos efectos biológicos directos sobre el tejido necrótico y fibrótico, que a través de las diferentes fenestraciones de las agujas y la reacción química producida dará lugar a un efecto de licuefacción e irritación activando la respuesta inflamatoria necesaria para garantizar la fagocitosis y regeneración de la fascia plantar.
Palabras claves : fasciosis plantar,regeneración,electrólisis ,percutánea.
Introducción.
Este tipo de fasciopatía por microtraumatismo repetitivo son cada vez más común en nuestra práctica clínica deportiva diaria y algunos investigadores han señalado que la patología esencial en estas condiciones es la fasciosis o degeneración de colágeno. Si admitimos que la fasciopatía plantar es debido a un proceso de fasciosis y no como fascitis, sin duda,debemos modificar el actual enfoque terapéutico.
La fasciopatía plantar la consideramos como una típica fasciopatía de sobrecarga funcional, localizada en la mayoría de los casos en la inserción de la aponeurosis plantar en la tuberosidad medial y plantar del calcáneo.Estos datos, nos dan muestra de que la región más vulnerable a los microtraumatismos repetitivos es la unión osteo-aponeurótica, precisamente la región de mayor complejidad histológica y de mayor acúmulo de receptores sensitivos.La alteración biomecánica de la región del primer radio como consecuencia de un hallux rigidus y/o alteración de la bóveda plantar ,asociado a un enlentecimiento de los factores biológicos de reparación cicatrizal,serán los mecanismos endógenos por excelencia en la aparición de esta patología en el deportista.
En este articulo presento una novedosa técnica la Electrólisis Percutanea Intratisular (EPI) que llevo practicando desde el año 2000 para el tratamiento de las fasciopatía plantar y otras patologías del tejido conjuntivo y muscular,obteniendo resultados excelentes y reduciendo notablemente el tiempo de recuperación de los deportistas. Método basado en la integración de los principios biologicos del tejido conectivo y neural,de la regulación del sistema de base,de la biomecánica del aparato locomotor y su implicación en el tejido blando y de las bases fundamentales de la patología molecular.
Anatomopatología de la fasciopatía crónica plantar.
La fasciopatía plantar crónica hace referencia a una serie de acontecimientos anatomopatológicos que poco tienen que ver con un proceso inflamatorio.La aponeurosis plantar es un elemento propio de la familia del tejido conectivo y por lo tanto con funciones fundamentales de soporte ,nutrición y mecánica.Debido a sus propiedades biomecánicas de viscoelasticidad y su localización anatómica, es un tejido expuesto a fuerzas de compresión,tensión y cizallamiento de forma intermitente.Es por este motivo que a pesar de su gran resistencia a las fuerzas de tensión,el efecto sumatorio de los microtraumatismos intermitentes y su déficit de respuesta reparatoria condicionará la aparición de los primeros signos patológicos.
Si observamos bajo microscopio electrónico la fascia plantar de un paciente diagnosticado de “fascitis plantar crónica “ observaremos una desorientación ,desorganización y separación de las fibras de colágeno,con aumento de la sustancia mixoide (sustancia semisólida en estado de gel compuesta por la degradación de las células y productos de deshecho) con aumento de la prominencia de las células y necrosis focal. Pero en un análisis más detallado, podemos observar una alteración del tamaño y la forma de las mitocondrias y el núcleo de las células .Estas células presentan signos de hipóxia con presencia de vacuolas lipídicas propias de un proceso metabólico anaeróbico (glicólisis) y como consecuencia de un entorno extracelular anóxico con una tensión de oxigeno muy baja.
En la zona de inserción hueso-aponeurosis plantar, se puede apreciar una metaplasia fibrocartilaginosa,sugiriendo que los cambios bioquímicos en la fascia plantar están producidos en gran parte por la falta de unión y cohesión de las células vecinas.La sustancia fundamental, ahora en estado de degradación mixoide actúa como un verdadero "pegamento fibro-adiposo" entre las fibras de colágeno degeneradas y las células focales, creando un sistema de adhesión no fisiológico que alterará las funciones o propiedades biomecánicas de la fascia plantar y los mecanismos de nutrición,reperación cicatrizal y entropía necesarios para el equilibrio dinámico y normofisiológico de la célula.
Las células presentarán un estado de anoxia asociado a un ph ácido como consecuencia del deterioro de las fibras de colágeno y liberación de sustancias citotóxicas.Dando lugar a la utilización de un metabolismo anaeróbico,como consecuencia de la ausencia de oxígeno y nutrientes necesarios para llevar a cabo sus funciones metabólicas.De esta forma, se iniciará a nivel intracelular un metabolismo anaeróbico glicolítico con la consiguiente liberación de lactato asociado a productos de desecho de los lisosomas.Este efecto de feddback negativo proporciona un entorno creado por la misma célula para su propia destrucción.
No nos encontramos ante una situación de “fascitis” sino de “fasciosis plantar” o si somos más exactos ante un “proceso de alteración de los mecanismos de reparación cicatrizal del tejido conectivo” (Fig.1) .Esto podría explicar, porque unos deportistas con las mismas características morfo-estructurales y sometidos al mismo ritmo de entrenamiento y sobrecarga física ,unos padecerán de fascitis plantar y otros no.Quizás la respuesta tenga más que ver con los diferentes mecanismos de reparación del tejido cicatrizal,seguramente habrá deportistas que por sus características biológicas dispondrán de un umbral mayor para activar los mecanismos de reparación tisular frente a los microtraumatismos repetitivos.
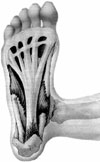
Fig 1: Fasciosis plantar .Se observa el proceso de degeneración de las fibras de colágeno en la zona de inserción en la tuberosidad medial del calcáneo.El fracaso de la respuesta inflamatoria y reparatoria provoca una cascada de acontecimientos degenerativos sobre el tejido conectivo denso.Los procesos isquémicos vasculares cíclicos y la hiperinervación aferente nociceptiva de la ramas mediales del nervio tibial posterior podrían explicar la prolongación de los síntomas en la fasciopatía plantar.
Clínica de la fasciopatía crónica plantar.
El deportista con fasciopatía plantar se caracteriza principalmente por la presencia de dolor localizado en la región posteromedial de la cara plantar del calcáneo.El dolor cursa con unos episodios o estadios muy parecidos a las tendinopatías por sobrecarga.en fases más iniciales el dolor se alivia con el calentamiento,pero ya en fases avanzadas éste se hace más persitente e incluso en reposo.
A medida que avanza el cuadro y el tiempo de cronificación es mayor,se observa la presencia de dolor en las regiones mediales y lateral de la aponeurosis plantar.Recordemos que la aponeurosis plantar envia unas prolongaciones mediales al abductor del primer dedo y unas laterales al abductor de quinto dedo.La región central de la aponeurosis en su porción profunda está tapizado por los músculos flexores cortos.En una fase avanzada de la patología, estos elementos musculares se verán afectados metabólicamente por la afectación de la aponeurosis plantar,de tal manera que a nivel histológico podemos observar la aparición de anillos de tejido colágeno rodeando a estas fibras musculares y dando lugar a la rigidez muscular típica que observamos en clínica.Esta proliferación de tejido colágeno en las fibras musculares, se extrapola hasta la base de la aponeurosis plantar provocando una alteración de la homeostasis y dando lugar a la aparición de dolor en estas regiones adyacentes al foco de la lesión.La frecuente presencia de nódulos fibróticos en la región medial y central de la aponeurosis ,no es más que la confirmación de este hecho histopatológico.Por lo tanto hablaremos de una lesión primaria localizada en la inserción del calcáneo y una lesión secundaria como consecuencia de la alteración de la homeostasis ,localizada principalmente en la región medial y central de la aponeurosis plantar.
Nuevamente nos encontramos ante el dilema de que si no se produce una respuesta inflamatoria y por lo tanto no existe células inflamatorias que pudieran justificar la aparición de dolor,hemos de plantearnos cuales son los mecanismos no inflamatorios que producen el dolor en la fasciopatía plantar.
Macroscópicamente podemos observar que los pacientes con fasciopatía plantar se caracterizan por la presencia de una fascia de consistencia blanda ,de fibras de colágeno desorganizadas y de color amarillo perdusco en su porción proximal a la inserción con el calcáneo.Esta apariencia macroscópica se describe como degeneración mixoide y a través del microscopio se observa como las fibras de colágeno se encuentran desorganizadas y separadas por un aumento de la sustancia fundamental.Por lo tanto, la degeneración del colágeno, junto con una fibrosis variable y una neovascularización proximal a la inserción son los hallazgos constantes en los estudios más actualizados.
El modelo mecánico que intenta explicar la aparición de dolor en la fasciopatía plantar atribuye el dolor a dos condiciones, por una parte a una lesión de las fibras de colágeno y por otra los que asocian el dolor a un impingement tisular por la presencia de un espolón calcáneo (Lian et al 1996; Cook et al 2000; Khan et al 1997).
El dolor en la fasciosis plantar podría estar causado por factores bioquímicos que activan a los nociceptores (Kranshcar et al 1999).En el talón los nociceptores se localizan en la región del hueso subcalcaneo ,periostio y en la unión hueso-aponeurosis plantar (sobretodo en el fascículo profundo) y todas estas estructuras pueden desempeñar un papel activo en el origen del dolor en la fasciopatía plantar.Igualmente la sustancia P y neuropeptidos relacionados con ésta que se encuentran localizados cerca de las fibras de colágeno están involucrados en la nocicepción. Por técnica de microdiálisis se ha observado la presencia del aumento de lactato en tejido conectivo denso degenerado.Este aumento de la concentración de lactato en la fascia plantar nos indicaría la existencia de condiciones anaeróbicas en el área de la fasciosis plantar,siendo esta una posible causa del dolor.
Este proceso isquémico cíclico favorece la liberación de factor de crecimiento neural (NGF) y por lo tanto la liberación de sustancia P, facilitando la hiperinervación sensitiva nociceptiva en el lugar de la inserción. Por otra parte,las crisis periodicas isquémicas en la fascia plantar pueden ser como consecuencia de vectores de fuerza en tensión y/o cizallamiento de los vasos de la región proximal a la tuberosidad medial del calcáneo,dando lugar a una neoformación vascular carentes de funciones fisiológicas y un aumento de las terminaciones libres sensitivas. Cuando existe una lesión en la fascia plantar por degeneración,las células dañadas junto con los vasos sanguíneos, liberan sustancias químicas tóxicas que impactan sobre las células vecinas intactas.Una de estas sustancias es el aminoacido glutamato de carga negativa,que produce un proceso altamente conocido como excitotoxicidad.Cuando se produce esta degeneración de la fascia plantar las células liberan grandes cantidades de este neurotransmisor sobreexcitando a las células vecinas y permitiendo la entrada de grandes iones,provocando así procesos destructivos .Estos hallazgos indican que el glutamato podría estar implicado en el dolor de la fasciopatía plantar y enfatiza que no existe inflamación química, ya que los niveles de PGE2 son normales en estas condiciones crónicas .
Tratamiento de la fasciopatía crónica plantar mediante la técnica de Electrólisis Percutánea Intratisular (EPI) .
La técnica de Electrólisis Percutánea Intratisular (EPI) la estoy aplicando desde el año 2000 en patologías crónicas de tejido blando (tendinopatìas, neuromas, fibrosis musculares y síndromes compartimentales) siendo los resultados realmente sorprendentes por su rápido mecanismo de acción sobre el tejido afectado.En oncología se practica una técnica parecida (electroquimioterapia) con ciertas modificaciones de los parámetros, para favorecer la penetración de las drogas citotóxicas dentro de las células cancerosas (Okino, M. 1987) .
Durante mucho tiempo se ha sabido que la aplicación de corriente galvánica en una solución de agua salada,produce una reacción química.La corriente eléctrica hace que la sal (NaCl) y el agua (H2O) se descompongan en sus elementos químicos constitutivos,los cuales se reagrupan entre ellos para formar sustancias completamente nuevas.A este proceso se le llama electrólisis.Las nuevas sustancias que se forman son el hidróxido de sodio (NaOH) ,gas hidrógeno (H2) y el gas cloro (Cl2).Los gases en nuestro caso son de poca importancia,pero el hidróxido de sodio o la "lejía orgánica",por ser altamente caustica,es un instrumento efectivo de destrucción cuando se realiza en la región de la fascia plantar sintomática por degradación (fasciosis). La EPI es básicamente un proceso químico en el que no existe ni "cocción" ni "electrocución" del tejido.Cuando introducimos una o varias agujas en la región de la fascia plantar que vamos a tratar y se aplica corriente eléctrica,las sales del tejido intersticial combinadas con la humedad de la propia sustancia fundamental se convierte en "lejía orgánica" y es esta lejía la que provocará una destrucción del tejido y la respuesta inflamatoria para su reparación .
Todos los iones producidos durante la EPI tienden a reagruparse rápidamente.Observamos que los iones de cloruro se acoplan en pares estables (Cl2) para formar moléculas de gas de cloro.Análogamente los iones de hidrógeno se emparejan para formar gas hidrógeno (H2).Pero lo más importante,es que cada ión de sodio (Na) tiende a combinarse con un ión de hidróxilo (OH) para formar hidróxido de sodio (NaOH).Esta será nuestra herramienta terapeútica la "lejía orgánica" o "lejía galvánica" (Tabla 1).
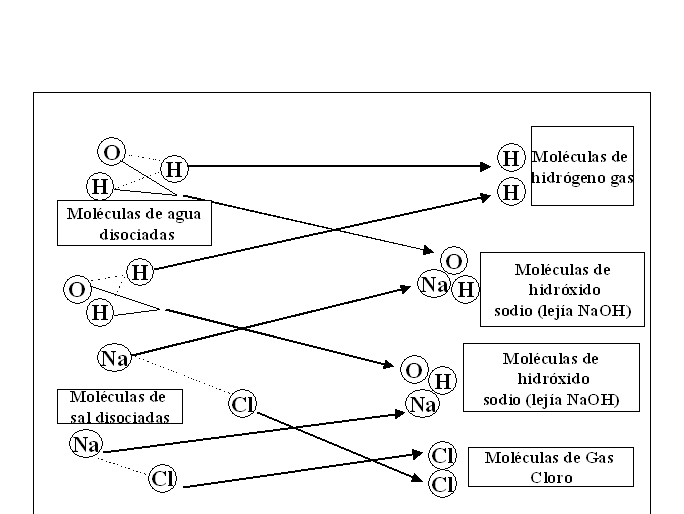
Tabla 1 :Acción biológica de la Electrólisis Percutánea intratisular (EPI). Durante la EPI dos moléculas de sal y dos moléculas de agua se reagrupan en una molécula de gas hidrògeno (H2) ,una molécula de gas cloro (Cl2) y dos moléculas de hidroxido de sodio (NaOH).
Siguiendo la ley de Faraday ,podemos deducir que la cantidad de hidroxido de sodio producido por la EPI,es el producto de la corriente utilizada multiplicado por la duración del tiempo en que fluye la corriente (corriente ´ tiempo = cantidad de NaOH ).Cuanto más largo sea el tiempo y mayor la intensidad de la corriente tanto mayor será la cantidad de hidroxido de sodio (NaOH) producido en la zona de la fascia plantar que estamos tratando.
Efectos de la Electrólisis Percutánea Intratisular en la regeneración tisular.
Si aceptamos que la fasciopatía plantar de más de tres semanas de evolución corresponden a un proceso degenerativo,con formación de tejido fibrótico,degradación de la sustancia mixoide e hipoxía del sistema fundamental, el planteamiento terapeutico no debe ser el mismo que para un proceso inflamatorio.La bibliografìa científica ya pone de manifiesto que el tratamiento con AINES o infiltraciones de corticoides inhibe el proceso de migración de las células inflamatorias (neutrófilos,macrófagos) necesarias para activar el proceso de fagocitosis.La respuesta deprimida de estas células evitará la activación de los fibroblastos para generar nuevo colágeno y productos propios de la sustancia fundamental (PG,GAG) necesarios para restablecer las propiedades biológicas del entorno de la matriz extracelular.En esta situación de “fasciosis plantar”, debemos plantearnos como objetivo prioritario del tratamiento favorecer la respuesta inflamatoria necesaria para que los mecanismos de regeneración de la fascia plantar sean activados.La EPI provoca una reacción química en el foco sintomático de la fasciosis plantar dando lugar a un proceso de destrucción del tejido necrosado y fibrótico. Igualmente el contacto directo de las agujas con la fascia plantar proporciona la licuefacción de la sustancia mixoide y la rotura de enlaces de proteinas libres permitiendo su deambulación para ser reabsorvidos por lo neocapilares. Respecto a la hiperinervación localizada en la tuderosidad medial del calcaneo e inserción de la fascia plantar,el efecto polaridad del cátodo provocará una ionocinesia de los neurotransmisores excitatorios liberados por las células en su proceso de destrucción.La ionocinesia favorece la liberación de la despolarización prolongada del sistema nervioso sin perjudicar su umbral de reposo y la destrucción de los botones presinápticos producidos por la hiperinervación,la realizaremos por el efecto caustico proporcionado por el contacto directo de las agujas con las terminaciones libres sensitivas y tejido intersticial.
El efecto biológico producido por la EPI es básicamente garantizar la respuesta inflamatoria ), respuesta necesaria para reactivar los mecanismos de regeneración de la fascia plantar.La dosis de la EPI viene determinada por el tiempo de aplicación y la intensidad.En cualquier caso,la intensidad prevalecerá sobre el tiempo para asegurar mayor producción de hidroxido de sodio (NaOH) y por lo tanto mayor efecto caustico.En el momento de la destrucción tisular ,se produce una respuesta inflamatoria apareciendo una neoangiogénesis de los capilares adyacentes e intactos que irán invadiendo la región de la lesión .
Los mediadores químicos liberados por las células lesionadas (histamina,bradicina) juegan un papel primordial para indicar la formación del entramado capilar en el locus de lesión.Los neutrófilos tienen una vida corta y serán los primeros en llegar al lugar de la lesión yatrogénica , fagocitando los productos de desecho causados por la destrucción electroquímica. Este proceso de migración y fagocitosis se efectúa a las pocas horas de producir el trauma y la migración de las células fagocitarias están facilitadas por la liberación de sustancias químicas quimiotáxicas en el lugar del daño,de tal manera que actúan como informadores de localización de la lesión y lugar donde se necesita la neovascularización para favorecer el aporte de nutrientes y oxigeno.Uno o dos días más tarde hacen apto de presencia los macrófagos, colaborando a garantizar la continuidad del proceso de fagocitosis. Los macrófagos juegan un papel esencial en la curación del tejido ya que no sólo fagocitan ,sino que promueven la migración de los fibroblastos,liberando factores de crecimiento y facilitando la síntesis de colágeno de los fibroblastos. La aplicación de la EPI tendrá unos efectos directos inmediatos sobre el tejido dependiendo del electrodo activo (Tabla 2 ). Al utilizar como electrodo activo el cátodo,dará lugar a una irritación y destrucción del tejido,asociado a licuefacción de la sustancia mixoide.Esto producirá una modificación del ph del entorno favoreciendo la invasión capilar al foco de la lesión,aportando oxígeno y nutrientes,en definitiva,normalizando la PO2.
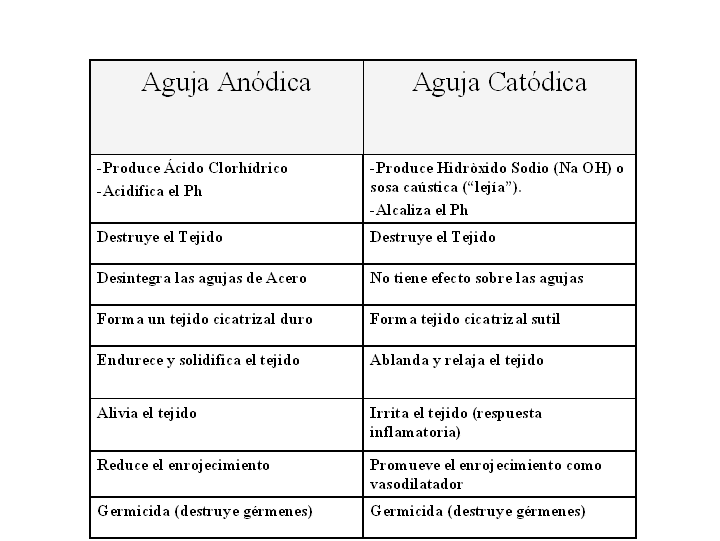
Tabla 2 : Efectos fisiológicos producidos en el tejido, dependiendo de la aguja catódica y el anódica.
El número,tamaño y diámetro de las agujas dependerá del área que hallamos decidido tratar.En el tratamiento de la fasciopatía plantar es importante determinar los portales de entrada para evitar cualquier efecto yatrágeno como sería la lesión de las rama medial del nervio tibial posterior .
Previo a la intervención dividimos la inserción de la fascia plantar en cuadrantes,introduciendo la aguja en la porción profunda de la inserción de la fascia plantar contiguo a la región del periostio del hueso calcáneo.El tratamiento de la EPI en la fasciopatía plantar no suele superar los sesenta segundos,aunque esto evidentemente variará en función del área a tratar.Después de cada sesión donde aplicamos la EPI ,es fundamental educar al paciente a mantenerse en el sector de carga de homeostasis o límite de funcionalidad,es aquí donde una ortesis de descarga nos facilitará este cumplimiento ( Fig.2) .Por otra parte hemos de recordar que el pico máximo de la respuesta inflamatoria corresponde al quinto día post-intervención y a los quince días podríamos asegurar que no existirá infiltrado celular inflamatorio en la zona de la lesión.Por eso dependerá del grado de curación y del área tratada si el paciente necesita una segunda o tercera intervención con la EPI. Una vez introducimos la aguja/s en el portal/es y determinamos la angulación idonea ,verificamos la destrucción del tejido cuando la aguja no encuentre resistencia elástica en el tejido cauterizado.La vasodilatación provocada por la aguja catódica favorece la diapédesis y por lo tanto la migración de los neutrófilos a la región microtraumatizada.En el tejido en contacto con la aguja se produce un efecto liófilo pasando el material de la sustancia mixoide de su estado gel a un estado sol mucho más fluidíco para permitir la recaptación de los catabolitos además de facilitar la normalización del ph del entorno y la PO2.Debido al gradiente de intensidad se produce una contrairritaciòn en las terminaciones nociceptivas asociado a la destrucción de los terminales sinápticos normalizando el potencial de reposo, e inhibiendo el mecanismo accesorio de despolarización prolongada.El efecto de polaridad de la aguja catódica permite la evacuación y eliminación de los neurotransmisores excitatorios de glutamato, restableciendo el potencial de reposo.
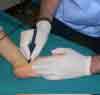
(haga click en a foto para ampliar)
Fig 2 : Electrólisis Percutánea Intratisular (EPI). Paciente con fasciopatía plantar al que se le aplica EPI con multiagujas,correspondiéndose las agujas catódicas en la inserción de la fascia plantar en la tubersosidad medial del calcáneo
En conclusión,los efectos bioterapeúticos de la Electrólisis Percutánea Intratisular (EPI) en el tratamiento de la fasciopatía plantar son excelentes, permitiendo una respuesta inflamatoria y reduciendo notablemente el tiempo de recuperación del deportista.
Correspondencia:
Lic.Jose Manuel Sánchez
Centro de Fisioterapia y Osteopatía Deportiva.
C/ Ausias Marc nº9,2º-1ª
Barcelona 08010
e-mail : josemanuelsi@terra.es
TF : 656 93 55 16
Bibliografía:
1.Allen RH, Gross MT:. Toe flexors strength and passive extension range of motion of the first metatarsophalangeal joint in individuals with plantar fasciitis . J Orthop Sports Phys Ther. 2003 Aug;33(8):468-78.
2 . Akfirat M, Sen C, Gunes T. Ultrasonographic appearance of the plantar fasciitis . Clin Imaging. 2003 Sep-Oct;27(5):353-7.
3.Anderson RB, Foster MD:. Operative treatment of subcalcaneal pain. Foot Ankle 1989;9:317-23.
4.Barrett SL, Day SV:. Endoscopic plantar fasciotomy for chronic plantar fasciitis/heel spur syndrome: surgical technique--early clinical results. J Foot Surg 1991;30:568-70.
5.Barrett SL, Day SV:. Endoscopic plantar fasciotomy: multi-surgeon prospective analysis of 652 cases. J Foot Ankle Surg 1995;34:400-6.
6.Berens DL:. Roentgen features of ankylosing spondylitis. Clin Orthop 1971;74:20-33.
7.Bergmann JN:. History and mechanical control of heel spur pain. Clin Podiatr Med Surg 1980;7:243-59.
8.Brugh AM, Fallat LM, Savoy-Moore RT:. Lateral column symptomatology following plantar fascial release: a prospective study . J Foot Ankle Surg. 2002 Nov-Dec;41(6):365-71.
9.Bywater EL:. Heel lesions of rheumatoid arthritis. Ann Rheum Dis 1954;13:42-51.
10.Crawford F, Atkins D, Edwards J:. Interventions for treating plantar heel pain. Cochrane Database Syst Rev 2000;3.
11.Chaussy C, Eisenberger F, Wanner K:. The use of shock waves for the destruction of renal calculi without direct contact. Urol Res 1976;181: 352-7.
12.Caporn N, Higgs ER, Dieppe PA, Watt I:. Arthritis in Behcet's syndrome. Br J Radiol 1983;56:87-91.
13.Dahmen GP, Meiss L, Nam VC, Skruodies B:. Extrakorporale Stosswellentherapie (ESWT) im knochennahen Weichteilbereich an der Schulter. Extracta Orthopaedica 1992;11: 25-7.
14.Davis PF, Severud E, Baxter DE:. Painful heel syndrome: results of non-operative treatment. Foot Ankle Int 1994;15: 531-5.
15.Ford DK.. Reiter's syndrome. Bull Rheum Dis 1970;20:588-91.
16.Gill LH. Plantar fasciitis:. diagnosis and conservative management. J Am Acad Orthop Surg 1997;5: 109-17.
17.Gill L, Kiebzak G:. Outcome of nonsurgical treatment for plantar fasciitis. Foot Ankle 1996;17:527-32 [Published erratum in Foot Ankle 1996;17:722].
18.Jarde O, Diebold P, Havet E, Boulu G, Vernois J:. Degenerative lesions of the plantar fascia: surgical treatment by fasciectomy and excision of the heel spur. A report on 38 cases. Acta Orthop Belg. 2003 Jun;69(3):267-74 .
19.Khalkhali I, Stadalnik RC, Wiesner KB, Shapiro RF:. Bone imaging of the heel in Reiter's syndrome. AJA Am J Roentgenol 1979;132:110-2.
20.Kuhns JC. Changes in elastic adipose tissue:. J Bone Joint Surg (Am) 1949;31: 541-8.
21.Krischek O, Rompe JD, Herbsthofer B, Nafe B :. Symptomatic low-energy shockwave therapy in heel pain and radiologically detected plantar heel spur. Z Orthop Ihre Grenzgeb 1998;136: 169-74.
22. Lemont H, Ammirati KM, Usen N:. Plantar fasciitis: a degenerative process (fasciosis) without inflammation . J Am Podiatr Med Assoc. 2003 May-Jun;93(3):234-7.
23.LeMelle DP, Kisilewicz P, Janis LR:. Chronic plantar fascial inflammation and fibrosis. Clin Podiatr Med Surg. 1990 Apr;7(2):385-9.
24.Resnick D:. Roentgen features of the rheumatoid mid- and hindfoot. J Can Assoc Radiol 1976;27: 99-107.
25.Resnick D, Feingold ML, Curd J, Niwayama G, Georgen TG:. Calcaneal abnormalities in articular disorders. Radiology 1977;125:355-66.
26.Rompe JD, Hopf C, Nafe B, Bürger R:. Low-energy extracorporeal shock wave therapy for painful heel: a prospective controlled single-blind study. Arch Orthop Trauma Surg 1996;115: 75-9.
27.Rompe JD, Küllmer K, Riehle MH, Herbsthofer B, Eckardt A, Bürger R, et al :. Effectiveness of low energy extracorporeal shock waves for chronic plantar fasciitis. Foot Ankle Surg 1996;2: 215-21.
28.Schepsis AA, Leach RE, Gorzyca J. Plantar fasciitis:. Etiology, treatment, surgical results, and review of the literature. Clin Orthop 1991;266: 185-96.
29.Sholkoff SD, Glickman MG, Sternback HL:. Roentgenology of Reiter's syndrome. Radiology 1970;97:497-503.
30.Tozzi MA, Stamm R, Bigelli AJ, Hart DJ:. Reiter's syndrome: a review and case report. J Am Podiatry Assoc 1981;71:418-22.
31.Tomczak RL, Haverstock BD:. A retrospective comparison of endoscopic plantar fasciotomy to open fasciotomy with heel spur resection for chronic plantar faciitis/heel spur syndrome. J Foot Ankle Surg 1995;34:305-11.
32.Wapner KL, Sharkey PF:. The use of night splints for the treatment of recalcitrant plantar fasciitis. Foot Ankle 1991;12:135-7.
33.Winemiller MH, Billow RG, Laskowski ER, Harmsen WS:. Effect of magnetic vs sham-magnetic insoles on plantar heel pain: a randomized controlled trial. JAMA. 2003 Sep 17;290(11):1474-8.
