Eder Goldaraz Gomez
Diplomado en Fisioterapia por la Universidad de Vic.
Graduado en Fisioterapia por la Universidad de Salamanca.
Ion Goldaraz Gomez
Diplomado en Fisioterapia por la Universidad de Valladolid.
Graduado en Fisioterapia por la Universidad de Salamanca.
RESUMEN:
Objetivo: Recoger los resultados obtenidos tras la aplicación de la terapia manual ortopédica (OMT) Kaltenborn-Evjenth en el tratamiento fisioterapéutico de la hipomovildad de la flexión dorsal de la articulación tibio-peronea-astragalina.
Material y métodos: Se estudió el caso clínico de un sujeto con una hipomovildad a la flexión dorsal de la tibio-peronea-astragalina. Recibió un total de diez sesiones de fisioterapia, dentro de las cuales se incluyó la aplicación de la terapia manual ortopédica (OMT) Kaltenborn-Evjenth, como objeto de estudio, añadido al tratamiento convencional que se lleva a cabo normalmente en dicha patología. Se valoró la amplitud articular mediante un goniómetro y el umbral del dolor gracias a la escala numérica.
Resultados: Se logró disminuir el dolor, disminuyendo el umbral del dolor, y se consiguió aumentar la amplitud articular en la flexión dorsal de tobillo.
Conclusión: La combinación del tratamiento convencional de fisioterapia en las hipomovilidades de la flexión dorsal de tobillo, con la aplicación de la Terapia Manual Ortopédica de Kaltenborn-Evjenth, disminuye el dolor y mejora la movilidad articular. Se requieren futuros estudios con muestras más amplias para determinar la efectividad clínica de esta terapia al igual que otros estudios que comparen los resultados entre tratamientos que incluyan y otros que no incluyan esta técnica.
PALABRAS CLAVE
Hipomovilidad de la articulacion tibio-peronea-astragalina; Fisioterapia; Terapia manual ortopedica de Kaltenborn-Evjenth; OMT; Kaltenborn-Evjenth; Amplitud articular
1. INTRODUCCION.
1.1. Articulación tibio-peronea-astragalina (TPA) y la hipomovilidad de la flexión dorsal.
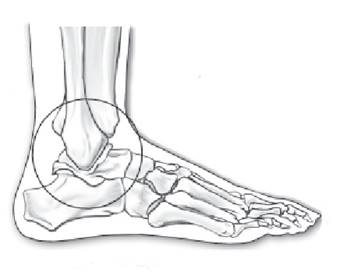
La articulación tibio-peronea-astragalina, entre en astrágalo y las superficies dístales de la tibia y peroné, es una articulación anatómica y mecánicamente simple uniaxial en forma de bisagra. La superficie troclear del astrágalo es más ancha anteriormente de modo que durante la flexión doral del pie, el astrágalo separa la mortaja del tobillo. En esta posición, el astrágalo se ajusta firmemente en el receso formado por la tibia, el peroné y la sindesmosis tibio-peronea-astragalina, que limítale movimiento del astrágalo y estabiliza la articulación1.
La hipomovilidad, se define como menos movimiento que lo normalmente establecido o una limitación en el rango de movimiento. Hay que observar bien la articulación ya que puede ser hipomóvil en un sentido e hipermóvil (definida como un mayor movimiento de lo normalmente establecido) en otro. La hipomovilidad es un hallazgo patológico si se asocia síntomas (1).
1.2. Concepto y principios de OMT Kaltenborn-Evjenth.
1.2.1. Concepto OMT Kaltenborn-Evjenth.
La terapia manipulativas ortopédica (OMT), es una especialidad de la fisioterapia, que es una parte importante de la medicina ortopédica. La OMT se dedica a la evaluación y al tratamiento de las alteraciones articulares y de los tejidos blando relacionados y es uno de los principales métodos de tratamiento es la movilización (1).
1.2.2. Principios.
1.2.2.1. Movimientos de las articulaciones de las extremidades.
Según Kaltenborn las articulaciones del cuerpo humano no son totalmente congruentes, lo que hace que el movimiento articular sea una combinación de rodamiento y deslizamiento (3). Se produce relativamente más deslizamiento cuando las superficies articulares son más congruentes, y más rodamiento cuando las superficies articulares son menos congruentes (1).
El rodamiento se produce cuando nuevos puntos equidistantes sobre una superficie articular contactan con nuevos puntos equidistantes de la otra superficie. El sentido del rodamiento articular es siempre en el sentido del movimiento del hueso (1).
El deslizamiento se produce cuando el mismo punto de la superficie articular contacta con nuevos puntos sobre la otra superficie. El sentido del deslizamiento articular dependerá de si se mueve una superficie articular cóncava o una convexa (1).
1.2.2.2. Juego Articular Translatorio y plano del tratamiento.
El juego articular translatorio es un movimiento adicional que no se produce de forma voluntaria sino mediante movimientos óseos pasivos, cortos y rectilíneos perpendiculares o paralelos al plano de tratamiento3.
El plano de tratamiento de Kaltenborn pasa por la articulación y es perpendicular a una línea que va del eje de rotación en la superficie convexa de la articulación al parte mas profunda de la superficie articular cóncava. El plano de tratamiento se mantiene sobre la superficie cóncava tanto si se mueve la superficie cóncava como la convexa (2.
Lo movimientos del juego articular son: tracción, compresión y deslizamiento.
La tracción (separación) es un movimiento lineal del juego articular translatorio perpendicular y alejándose del plano de tratamiento. Se utiliza para aliviar el dolor y para mejorar la movilidad de la articulación, ya que mejora el deslizamiento articular (2, 3,4.
La compresión (aproximación) es un movimiento lineal del juego articular translatorio perpendicular y acercándose al plano de tratamiento. La compresión presiona las superficies articulares entre si. La compresión articular puede ser útil como una técnica de evaluación para diferenciar entre lesiones articulares y extraarticulares (2, 3,4).
El deslizamiento transaltorio es un movimiento del juego articular paralelo al plano de tratamiento y se utiliza para mejorar la movilidad articular (2, 3,4).
1.2.2.3. Regla cóncavo-convexa.
Esta regla esta basada en la mecánica articular. Si el eje del movimiento se encuentra en la carilla convexa, la carilla cóncava rueda y desliza en el mismo sentido del movimiento del hueso. Pero a la inversa, si movemos la carilla convexa, dejando fija la cóncava, ésta rueda en el mismo sentido pero deslizara en el sentido contrario para mantenerse centrada (3, 4).
La regla convexa, el sentido restringido del deslizamiento es opuesto al sentido del movimiento del hueso (3, 4).
La regla cóncava, el sentido restringido del deslizamiento es igual al sentido del movimiento del hueso (3, 4).
Los movimientos de flexión plantar y flexión dorsal de la articulación TPA siguen la regla convexa (1).
1.2.2.4. Grados de Movimiento transalatorio.
Los movimientos transaltorios de tracción y deslizamiento se dividen en tres grados. Estos grados se determinan por la cantidad de slack (holgura y resistencia) en la articulación que siente con los movimientos pasivos el juego articular (1).
Grado I (Soltar): fuerza de tracción extremamente pequeña que produce un incremento de separación articular y anula las fuerzas compresivas normales que actúan sobre la articulación. Se utiliza para aliviar el dolor y facilitar los movimientos de deslizamiento (1, 2).
Grado II (Tensar): quita el slack en los tejidos periarticulares y los tensa. Se utiliza para aliviar el dolor, aumentar o mantener un movimiento y explorar los movimientos del juego articular de tracción y deslizamiento (1, 2).
Grado III (Estirar): se aplica después de que se haya eliminado el slack y se tensen todos los tejidos. Se utiliza para explorar la sensación terminal, aumentar la movilidad y el juego articular y para manipular (1, 2).
1.2.2.5. Sensación Terminal.
Es la sensación que percibimos en el grado III de movimiento transaltorio (3). Existen tres sensaciones terminales fisiológicas:
Blanda: se caracteriza de la aproximación o del estiramiento del tejido blando (1, 2).
Firme: es característica del estiramiento capsular o ligamentario (1, 2).
Dura: se produce cuando el hueso o el cartílago contactan (1, 2).
1.2.2.6. Posiciones tridimensionales de la articulación.
Clasificamos las posiciones articulares en cinco categorías:
Posición cero: Es la posición anatómica desde la que generalmente se miden los arcos articulares (1).
Posición de reposo: es la posición donde las estructuras periarticualres se encuentran más relajadas, y por ello, donde permiten un mayor rango de juego articular (1).
Posición de reposo actual: se utiliza en circunstancias especiales donde es imposible usar la verdadera posición de reposo (1).
Posición fuera de la posición de reposo: muchas disfunciones articulares sutiles se detectan en esta posición y algunas solo se pueden tratar en estas posiciones. Se utiliza para preparar los tejidos blandos para un movimiento o estiramiento (1).
Posición de bloqueo: la capsula articular y los ligamentos están en máxima tensión. Existe el máximo contacto entre las superficies articulares. El deslizamiento de las superficies se reduce de forma máxima y solo es posible una ligera separación mediante fuerzas de tracción. En esta posición es difícil valorar el juego articular y la movilización (1).
2. CASO CLINICO:
2.1. Material y Métodos. Descripción del caso.
El paciente A.A.G., hombre de 32 años diagnosticado de una hipomovilidad de la flexión dorsal de la articulación TPA del tobillo izquierdo. La lesión esta causada el 28 de marzo 2012, tras un traumatismo en su puesto de trabajo. Estando 2 semanas de reposo y con tratamiento antiinflamatorio. Desde entonces presenta limitación de la movilidad en flexión dorsal y dolor en la articulación TPA. Acude al centro de rehabilitación el día 11 de abril 2012. El paciente recibió diez sesiones de rehabilitación.
2.2. Antecedentes.
El paciente refiere no haber sufrido ningún tipo de lesión anterior en la TPA.
2.3. Valoración de Fisioterapia pre- tratamiento.
2.3.1. Examen Físico.
2.3.1.1. Observación Estática.
- En cuanto a la inspección de la piel no se encontraron alteraciones en la coloración, volumen ni pilosidad. Todos los aspectos eran visiblemente normales.
- No se observaron alteraciones en la alineación ni deformidades en ninguna estructura del cuerpo.
- Si se observaron pequeños signos de inflamación en la zona de la articulación TPA. No se observaron cicatrices.
2.3.1.2. Palpación.
- Mediante la palpación se dedujo que las propiedades mecánicas de la piel, tales como elasticidad, grosor y consistencia no estaban alteradas.
- Presentaba pequeña tumefacción a nivel de la articulación TPA.
2.3.1.3. Anamnesis del dolor.
- El dolor es un elemento esencial, Es muy difícil evaluar el grado de dolor debido a la subjetividad del mismo. El dolor es la causa más frecuente por la que los pacientes acuden al fisioterapeuta. Resulta importante definirlo en cuanto a su intensidad, sus circunstancias y su duración.
- Para la valoración del dolor se ha empleado la escala numérica (Numeric Rating Scale) introducida por Downie en 1978 (Anexo 2). El paciente tiene que asignar un valor numérico del 0 al 10, ponerle nota a su dolor. Decidimos usar esta escala porque es fácilmente comprensible por el paciente5.
- El paciente refiere un dolor de intensidad 7 al caminar, agacharse, al cargar peso en esa pierna y a la palpación. El dolor se localiza en tobillo en la parte anterior.
2.3.1.4. Balance Articular. (Anexo 3)
- Para la medición balance articular se utilizó un goniómetro.
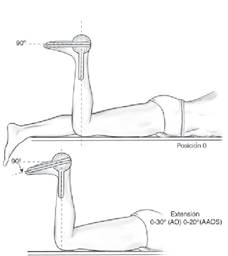
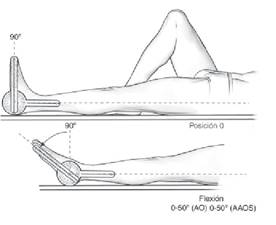
- Para la flexión plantar de tobillo se realizó con el paciente en decúbito supino, con la rodilla e extensión completa (0º) y con el tobillo en posición neutra (90º) (6). Para la flexión dorsal de tobillo se realizo con el paciente en decúbito prono con la rodilla en flexión a 90º y con el tríceps sural relajado (6).
- El único rango de movimiento limitado es la flexión dorsal. Esta limitada unos 20º.
2.3.1.5. Balance Muscular.
- Se realizó el test de fuerza muscular, según la escala de Kendall (Tabla 1). El método de Kendall prueba un músculo específico más que un movimiento y requiere realizaciones musculares selectivas por parte del paciente (7).
- La musculatura implicada en el movimiento de la flexión dorsal (músculo tibial anterior, músculo extensor largo de los dedos, músculo extensor largo del dedo gordo y músculo peroneo anterior) obtienen un resultado de 4 en todos ellos.
- Y la musculatura en la flexión plantar esta implicada (músculo soleo, músculos gastrocnemio, músculo peroneo lateral corto, músculo peroneo lateral largo, músculo tibial posterior, músculo flexor largo de los dedos y músculo flexor largo del dedo gordo) obtienen un resultado de 4 en todos ellos.
2.3.1.6. Pruebas especificas de las actividades de la vida diaria y de la marcha. (Anexo 4)
- Para valorar las actividades de la vida diaria se realizo a través del índice de Barthel. El índice de Barthel (IB) es un instrumento que mide la capacidad de una persona para realizar diez actividades de la vida diaria (AVD), consideradas como básicas, obteniéndose una estimación cuantitativa de su grado de independencia8.
- Puntuación total del test es de 90 puntos, por lo tanto estaríamos hablando de un caso de dependencia leve. Nuestro paciente necesita ayuda para algunas de las actividades de la vida diaria como son: deambulación y subir y bajar escaleras.
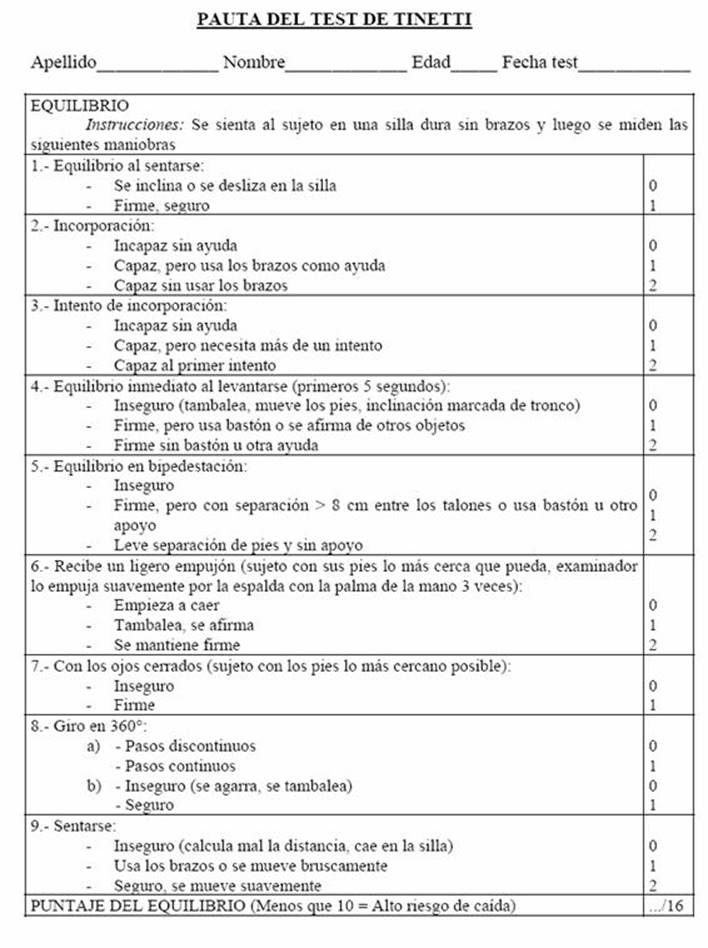
- Para valorar el equilibrio y la marcha hemos utilizado el test de Tinnetti. El test de Tinetti, es una prueba clásica que evalúa adecuadamente el equilibrio y la marcha en sujetos, demostrando no sólo predecir la ocurrencia de caídas, sino también el cambio de la funcionalidad 9, 10. El Test de Tinetti consta de 28 ítems, se tomó de una publicación española11, se consideró el punto de corte como normal a los puntajes de 26 o mayores, incluyéndose a sus dos componentes, tanto del equilibrio como el de la marcha (11).
- La puntuación es la siguiente; equilibrio, 7/16. Marcha 5/12. Total 12/28.
- Con los resultados obtenidos no se considera normal.
2.4. Objetivos.
- Disminuir el dolor.
- Aumentar la amplitud articular.
- Mejorar la funcionalidad del paciente.
- Mejorar las actividades de la vida diaria y la marcha.
2.5. Tratamiento de Fisioterapia.
2.5.1. Hidroterapia. Baños de contraste.
- El efecto terapéutico se consigue alternando la inmersión de una parte del cuerpo en agua fría y caliente. Sobre la forma de aplicar esta técnica existen distintos criterios, pero, basándonos en que la indicación preferente es en problemas de retorno vascular y que su aplicación se realiza antes que el resto del tratamiento, se debe sumergir la zona corporal a tratar primero en agua caliente durante tres-cuatro minutos y a continuación se sumerge en agua fría durante aproximadamente un minuto, terminando la aplicación en agua caliente, para mantener la vasodilatación, puesto que en el tratamiento posterior, bien con masaje de derivación y/o algún tipo de cinesiterapia, nos será útil. Estos cambios se repiten tres o cuatro veces (12).
2.5.2. Electroterapia. TENS. (Transcutaneous electrical nerve stimulation).
- Se aplicó TENS en la región cervical durante 15 minutos, con una frecuencia fija de 80Hz, 150 μs), aprovechando sus efectos analgésicos producidos por estímulos sensitivos en la zona dolorosa que aumentan el umbral del dolor, gracias al efecto “gate control”, y que favorecen la relajación muscular debido a las vibraciones que produce en tejidos profundos (13).
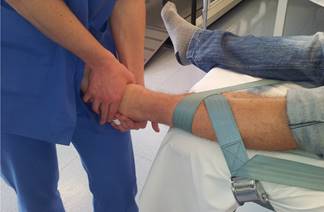
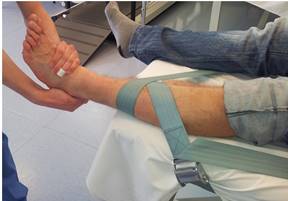
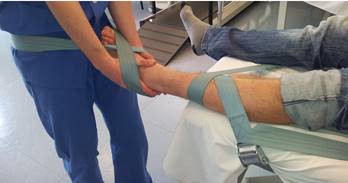
2.5.3. Terapia Manual Ortopédica (OMT) Kaltenborn-Evjenth1. (Se utilizaron las tres técnicas descritas a continuación). (Anexo 5).
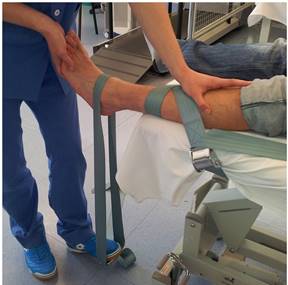
- 2.5.3.1. Tracción de la articulación Tibiotrasiana, tracción para tratar la hipomovilidad. El paciente se coloca en decúbito supino. La cara posterior de la pierna esta sobre la camilla de tratamiento con el pie sobresaliendo del borde de la misma. Fijamos la parte distal de tibia y peroné contra la camilla de tratamiento con una cincha. Mano móvil realiza una toma sobre el mediopié desde el lado tibial con el dedo meñique sobre el dorso del astrágalo; posicionamos el antebrazo alineado con la pierna del paciente y reforzamos la toma con la otra mano. Colocar la articulación tibiotrasiana en posición de reposo. Aplicamos un movimiento de tracción distal de grado I-II sobre el astrágalo paralelo al eje de la pierna, trasladando el peso de mi cuerpo hacia atrás y empujando con ambas manos. Para tracciones de duraciones mas prolongadas, utilizamos una cincha de movilización. Colocando la cincha de movilización posicionada con una figura de 8 sobre la cara anterior, posterior, medial o lateral del tobillo.
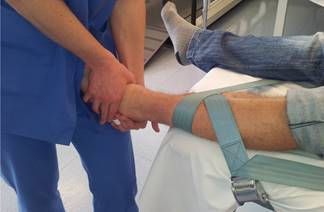
- 2.5.3.2. Deslizamiento Dorsal para aumentar de la flexión dorsal incrementado el deslizamiento dorsal del astrágalo sobre tibia/peroné. Dos técnicas:
2.5.3.2.1. Técnica Básica: El paciente se coloca en decúbito supino. La cara posterior de la pierna esta sobre la camilla de tratamiento con el pie sobresaliendo del borde de la misma. Fijamos la parte distal de tibia y peroné contra la camilla de tratamiento con una cincha. Colocar la articulación tibiotrasiana en posición de reposo. Con una mano, tomamos el astrágalo y el calcáneo desde el lado del peroné. Con la otra mano, realizamos una toma alrededor de la parte anterior del astrágalo y del antepié. Posicionamos nuestro antebrazo alineado con el plano de tratamiento. Mantenga una tracción distal de grado I. Y después aplique un movimiento de deslizamiento dorsal sobre el astrágalo. A medida que se gana movilidad, vamos aplicando la técnica en posiciones mas avanzadas de flexión dorsal.
2.5.3.2.2. Técnica alternativa: el paciente se coloca en decúbito supino. La cara posterior de la pierna esta sobre la camilla de tratamiento con el pie sobresaliendo del borde de la misma. Fijamos la parte distal de tibia y peroné contra la camilla de tratamiento con una cincha. Colocar la articulación tibiotrasiana en posición de reposo. Con una mano, tomamos el mediopié del paciente desde el lado tibial con la primera comisura de la mano sobre el dorso del astrágalo. Con la otra mano, cogemos la parte posterior del astrágalo, posicionamos el antebrazo alineándolo con el plano de tratamiento y mantenemos una tracción distal de grado I. Aplicamos un movimiento de deslizamiento dorsal sobre el astrágalo. Para tratamiento de mayor duración, utilizamos una cincha de tracción. El talón aplica una la fuerza de deslizamiento mientras las manos guían el movimiento. A medida que se gana movilidad, vamos aplicando la técnica en posiciones mas avanzadas de flexión dorsal.
2.5.4. Ejercicios activos.
- Se enseñó a la paciente una serie de ejercicios de movilización del tobillo para conseguir una mejora en la amplitud de movimiento. (Anexo 6)
2.5.5. Crioterapia.
- La crioterapia es un tipo de termoterapia superficial que se basa en la aplicación del frío como agente terapéutico. La reducción de la temperatura del organismo tiene como finalidad el alivio del dolor y/o la reducción del edema, a través de la generación de una respuesta tisular, funda- mentada en la transferencia térmica de energía calórica que generará diversas respuestas fisiológicas en función del objetivo terapéutico buscado (14, 15).
2.6. Evolución clínica
- El paciente evolucionó favorablemente durante el transcurso de las sesiones, atendiendo a los objetivos planteados: el dolor fue disminuyendo paulatinamente asignándole valores en la escala de dolor cada vez menores y la amplitud articular fue aumentando progresivamente.
- Las expectativas y la actitud de la paciente han sido buenas en todo momento. Presentó optimismo frente al tratamiento y motivación tanto para seguir las pautas que se le recomiendan como para realizar los ejercicios correspondientes.
2.7. Resultados.
Los últimos resultados de la valoración funcional fueron los siguientes:
2.7.1. Examen físico del paciente post-tratamiento:
2.7.1.1. Observación estática.
- En cuanto a la inspección de la piel no se encontraron alteraciones en la coloración, volumen ni pilosidad. Todos los aspectos eran visiblemente normales.
- No se observaron alteraciones en la alineación ni deformidades en ninguna estructura del cuerpo.
- Los pequeños signos de inflamación que observaron no se aprecian en la zona de la articulación TPA. No se observaron cicatrices.
2.7.1.2. Palpación.
- Mediante la palpación se dedujo que las propiedades mecánicas de la piel, tales como elasticidad, grosor y consistencia no estaban alteradas.
- No se encuentra tumefacción a nivel de la articulación TPA.
2.7.1.3. Anamnesis del dolor.
- El paciente refiere un dolor de intensidad 1 en posiciones no funcionales. El dolor se localiza en tobillo en la parte anterior.
2.7.1.4. Balance Articular.
- Los datos recogidos del balance articular hay un sorprendente aumento de la amplitud articular en la flexión dorsal. Se han recupera todos los grados de la flexión dorsal.
2.7.1.5. Balance Muscular.
- En el balance muscular, se repiten las pruebas musculares para cada músculo y se obtiene un resultado de 5 en la escala de Kendall, para todos los músculos implicados tanto en la flexión dorsal y flexión plantar de la articulación TPA.
2.7.1.6 Pruebas especificas de las actividades de la vida diaria y de la marcha.
- Puntuación total del test de Barthel es de 100 puntos, por lo tanto estaríamos hablando de un caso de independiente. Nuestro paciente no le es necesaria ninguna ayuda para las actividades de la vida diaria.
- La puntuación del test Tinnetti es la siguiente; equilibrio, 16/16. Marcha 12/12. Total 28/28.
- Los resultados obtenidos son muy buenos hay una recuperación total tanto en las actividades de la vida diaria como en el equilibrio y la marcha.
3. DISCUSIÓN:
Con este trabajo se quiere mostrar el tratamiento fisioterapéutico en la hipomovilidad de la flexión dorsal de la articulación tibio-peroneo- astragalina dejando constancia de la importancia que tiene la terapia manual ortopédica (OMT) del concepto Kaltenborn-Evjenth para la obtención de resultados óptimos.
No se encuentra en la bibliografía ningún estudio semejante al presentado con el que se pueda comparar los resultados obtenidos, sin embargo, López et al 16 realizaron un estudio de investigación en el cual se valoraba el dolor y la movilidad lumbar. En el grupo de intervención utilizanron como tratamiento la terapia manual del concepto Kaltenborn-Evjenth frente a un grupo control sin tratamiento. Obteniendo resultados del grupo de intervención con una mejora significativa del dolor y de la movilidad.
Mosalve et al 17, formula la hipótesis de la utilización de la terapia manual con técnicas de Kaltenborn-Evjenth en escoliosis idiopáticas juveniles. Y comparan el cambio significativo de la disminución del dolor a medida que se realizan las sesiones de terapia manual de kaltenborn-Evjenth teniendo en cuenta la escala analógica verbal del dolor.
4. CONCLUSIONES:
Como conclusión podemos deducir que la recuperación ha sido funcional, con movimientos de normalidad, ya que el movimiento estaba limitando la actividad del paciente sobretodo en la marcha y subir y bajar escaleras, gracias a la aplicación del concepto Kaltenborn-Evjenth.
Los objetivos se han cumplido con éxito tras la finalización del tratamiento. Se ha conseguido disminuir el dolor, aumentando la amplitud articular de la articulación TPA, además de mejorar la funcionalidad del tobillo y mejorar las actividades de la vida diaria y la marcha.
La electroterapia es una técnica coadyuvante en el tratamiento de Kaltenborn-Evjenth. Se utiliza para el alivio del dolor, la limitación de la movilidad articular, y la sobrecarga muscular. Aún así, no existen resultados concluyentes en la evidencia científica actual que determinen de forma exacta el grado de importancia de la electroterapia en el tratamiento de hipomovilidad de la articulación TPA.
Se podría considerar una limitación el determinar el grado de efectividad del tratamiento de Kaltenborn-Evjenth respecto a las demás técnicas empleadas, ya que cada una de ellas han aportado sus propiedades concretas para la recuperación de la paciente y, probablemente haya sido el conjunto de todas ellas las que han llevado a recoger los datos obtenidos, haciéndose imposible determinar qué cantidad de esta mejoría ha sido gracias a dicha técnica en concreto.
Una importante limitación del estudio es el pobre tamaño de la muestra, por lo que sería interesante plantear en el futuro algún estudio similar con un mayor número de sujetos, en el que además pudiesen generarse diferentes grupos de intervención y que los tratamientos no comenzasen al mismo tiempo en cada uno de los grupos. Ello podría corroborar o desacreditar lo descrito en la presentación de nuestro caso, y permitiría igualmente sacra conclusiones más acertadas referentes a este tipo de trabajo.
5. BIBLIOGRAFIA:
1- Kaltenborn FM. Fisioterapia Manual Extremidades. 2ª edición en español. Madrid: McGraw-Hill Interamericana de España, 2004.
2- Kaltenborn FM. Movilización Manual de las Articulaciones. Evaluación articular y tratamiento básico. Volumen II LaColumna Vertebral. 1ª edición en español. Zaragoza: OMT España, 2010.
3- Kaltenborn FM. Fisioterapia Manual Columna. 1ª edición en español. Madrid: McGraw-Hill Interamericana de España, 2000.
4- Arranz Alvarez AB., Lucha Lopez MO., Tricas Moreno JM., Jiménez Lasanta AI.,Domínguez Olivan P. “Valoración fisioterápica del paciente con dolor”. Fisioterapia 2000; 22(1):32-41
5- Fundamentos de las técnicas de evaluación Musculoesquelitcas. Editorial Paidotribo. Barcelona.2002.
6- Taboadela, Claudio H. Goniometría: una herramienta para la evaluación de las incapacidades laborales. - 1a ed. - Buenos Aires : Asociart ART, 2007
7- Mahoney FI, Barthel D. Functional evaluation: The Barthel Index. Maryland State Medical Journal 1965; 14:56-61.
8- Varela L. En: Varela L.Principios de Geriatría y Gerontología. Universidad Peruana Cayetano Heredia , Lima-Perú; 2003.
9- Lajoie Y., Gallagher S.P. Predicting Falls Within Elderly Community: Comparison of Postural Sway, Reaction Time, the Berg Balance Scale and the Activities-Specific Balance Confidence (ABC) Scale for comparing Fallers and Non-fallers. Arch. Gerontol. Geriatr. 2004; 38: 11-26.
10- Close J., Ellis M., Hooper M., et al. Prevention on Falls in the Elderly Trial (PROFET): a Randomized Controlled Trail. Lancet 1999; 353: 93-97.
11- Palomino J., Santibáñez T. Prevención de caídas en el Adulto Mayor. Tesis presentada a Universidad Nacional Mayor de San Marcos para obtención del grado de Tecnólogo Médico en el Área de Terapia Física y Rehabilitación. Lima 1999.
12- Pazos Rosales J.M., González Represas A., Técnicas de hidroterapia. Hidrocinesiterapia .Fisioterapia 2002; 24(monográfico 2):34-42.
13- Rodríguez Martín JM. Electroterapia en fisioterapia. 1ªed. Madrid: Médica-Panamericana; 2001.
14- MartínezMorilloM, PastorVegaJ, SendraPorteroF. Manual de Medicina Física.Ed.HarcoutBrace; 1998:105–14.
15- ChestertonL, FosterN,RossL. Skintemperatureresponseto cryotherapy.ArchPhysMedRehabil.2002; 83:543–9.
16- López de Celis C, Barra López ME, Villar Mateo E, Vallero García C, Fernández Jentschu G, Tricás Moreno JM. Efectividad de la movilización posteroanterior del raquis lumbar, con la cuña de Kaltenborn, en pacientes con dolor lumbar crónico. Fisioterapia 2007;29(6):261-9.
17- Monsalve F, Yaneth C, Corena G, María Z, Samudio O, Patricia M. Terapia Manual en una paciente de 18 años con escoliosis juvenil idiopática. Revista ciencias de la salud. 2007; 5(3): 78-90.
ANEXOS.
Anexo 1. Articulación tibio peronea astragalina.
Anexo 2. Escala numérica del dolor.
Nombre:
Fecha:
1 2 3 4 5 6 7 8 9 10
Anexo 3: Balance articular.
Flexión Plantar: Flexión Dorsal:
Anexo 4. Pruebas especificas de las actividades de la vida diaria y de la marcha:


Anexo 5. Técnicas de la OMT- Kaltenborn-Evjenth:
Tracción de la articulación TPA:
Deslizamiento Dorsal:
Técnica básica:
Técnica alternativa:
Anexo 6. Ejercicios activos.
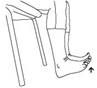
- Flexión-Extensión de tobillo:
Flexionar y extender los tobillos apuntando con los dedos hacia arriba y hacia el suelo. Repetir 10 veces. Tumbado o sentado en una silla.
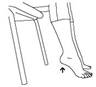
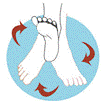
- Circundución de tobillo:
Gire su tobillo haciendo círculos. Primero en una dirección y después el la otra dirección.
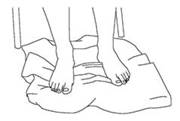
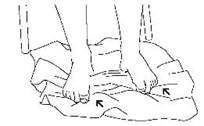
- Ejercicio Toalla:
Sentado con los pies apoyados en una toalla. Arrugar la toalla con los dedos y estirarla. Repeticiones: 5 veces.
TABLAS.
Tabla 1. Tabla de Kendall
|
No se produce movimiento, ni se palpa contracción. |
|
|
1 |
Se produce la contracción, no se produce movimiento, pero si se palpa la contracción del músculo. |
|
2 |
Se contrae el músculo y mueve la articulación, pero no es capaz de vencer la fuerza de gravedad ni de rozamiento. |
|
3 |
Se contrae y mueve la articulación venciendo la fuerza de la gravedad únicamente. |
|
4 |
Se contrae, mueve la articulación, vence la fuerza de la gravedad y vence una resistencia mínima. |
|
5 |
Se contrae, mueve la articulación, vence la fuerza de la gravedad y vence una resistencia máxima. |
