
Fº Javier Rodrigo Bellido
Fisioterapeuta por la Universidad de Cádiz.
Colegiado por Extremadura
INDICE
- RESUMEN
- INTRODUCCIÓN
- PACIENTE Y MÉTODO
- Paciente
- Procedimiento de evaluación
- Metodología
- RESULTADOS
- DISCUSIÓN
- CONCLUSIÓN
- BIBLIOGRAFÍA
- ANEXO I Consentimiento informado
RESUMEN
Introducción: La obesidad es considerada una epidemia mundial que ha venido en aumento en las últimas décadas por diversos factores (estilos de vida sedentarios, alimentos precocinados etc.), y tanto su diagnóstico como tratamiento están ampliamente descritos en la literatura. En contraste con la amplia bibliografía encontrada sobre obesidad, existen escasas publicaciones sobre adiposidad localizada en revistas médicas indexadas, como escasos estudios con base y rigor científico de los tratamientos más actuales derivados de la misma, reflejando la necesidad de estudios en ésta área. Las adiposidades localizadas durante años fueron consideradas como una consecuencia del aumento de peso general o de la obesidad. Actualmente estudios metabólicos y endocrinológicos más profundos han demostrado claramente que la adiposidad localizada, responde a mecanismos y causas distintas, que la de la obesidad general, pudiéndose definir como una situación totalmente independiente, que a veces puede o no acompañar al sobrepeso. Fundamentalmente la obesidad abdominal, induce o agrava una situación de insulinorresistencia (IR) y a un conjunto de alteraciones metabólicas y cardiovasculares que se conoce como síndrome metabólico (SM). Actualmente los tratamientos que la población demanda para la reducción de la adiposidad localizada, mayoritariamente son con fines estéticos. La tendencia y evolución de la medicina estética para luchar contra la adiposidad localizada es a tratamientos nada o mínimamente invasivos, frente a otros que generan riesgos inherentes a la cirugía (anestesia, posibles infecciones etc.), como la liposucción donde es necesaria hospitalización y tiempo prolongado de recuperación postoperatoria.
Uno de estos tratamientos y de los más utilizados en los últimos años para tratamiento de la adiposidad localizada y moldeamiento corporal es la Cavitación Ultrasónica (CU).
Objetivo: Este estudio pretende objetivar y valorar los efectos fisiológicos producidos en el organismo tras aplicar cavitación ultrasónica sobre adiposidades localizadas.
Paciente y Método: Se ha realizado un estudio longitudinal prospectivo controlado en dos pacientes varones. La muestra está conformada por un muestreo no probabilístico por conveniencia. Los criterios de inclusión fueron ser gemelos homocigóticos y con una diferencia entre ellos de adiposidad localizada en alguna zona corporal. Que ambos realizaran ejercicio físico (misma duración e intensidad), similares actividades de la vida diaria (AVD), con misma carga laboral, social y familiar, mismos hábitos de alimentación y descanso, e IMC dentro de la normalidad o ligero sobrepeso según la Organización Mundial de la Salud (OMS).
La muestra del estudio son dos varones de 27 años de edad, con una diferencia de adiposidad localizada en región abdominal y flancos. Los pacientes fueron valorados en relación a los siguientes parámetros: altura, peso, circunferencia abdominal a nivel umbilical y 5 cm supra e infra-umbilical realizados siempre por la misma persona, bioimpedanciometría con % de agua, grasa y masa magra, valoración visual con fotografía, hematología, coagulación, bioquímica y análisis de orina. Todas las variables fueron evaluadas al comienzo y término del estudio, transcurridas las 9 semanas. A ambos voluntarios se les adjudicaron una numeración, 1 y 2. Al que obtuvo mayor IMC, mayor peso y mayor circunferencia abdominal en la valoración inicial se le adjudicó el 1. Al paciente 1 se le aplicaron las sesiones de tratamiento de CU para referenciarlo con el paciente 2, su hermano homocigótico que no recibió ninguna sesión de CU. Se le aplicaron un total de 9 sesiones de CU, una semanal, con una duración de 30 minutos (10’ en abdomen, 10’ flanco izquierdo, 10’ flanco derecho). Tras cada sesión de CU se le aplicó una sesión de presoterapia abdominal de 25 minutos, para favorecer el drenaje local de la grasa licuada tras la CU y ayudar a la eliminación de la misma. Resultados: Del análisis de los resultados obtenidos, de las mediciones antropométricas, se observa diferencias significativas en el paciente 1 tras la aplicación de las 9 sesiones de CU recibidas, y leves modificaciones en el paciente 2, al cual no se le aplicó tratamiento con CU. En cuanto a los resultados de las analíticas de hematología, coagulación, bioquímica y orina, se aprecian variaciones en ambos pacientes, siempre emparejadas, exceptuando ciertos parámetros del paciente 1 tras recibir las 9 sesiones de tratamiento con CU. Discusión: Los datos que desprenden los resultados de este estudio en la antropometría y bioimpedanciometría confirman los efectos de la CU para tratar la adiposidad localizada. Conclusiones: La Cavitación Ultrasónica aplicada en el tratamiento de las adiposidades localizadas para reducir el contorno corporal, es útil para tal fin, sin alterar otros valores fisiológicos obtenidos del análisis clínico y sin producir reacciones adversas.
Palabras clave: Adiposidad localizada, cavitación, ultrasonidos.
1 - INTRODUCCIÓN
La obesidad es la enfermedad metabólica más prevalente en los países desarrollados(1) y conlleva una importante tasa de mortalidad cardiovascular y global, bien directamente o por su asociación a múltiples factores de riesgo cardiovascular(2). Diversos estudios han demostrado esta relación entre obesidad y enfermedad cardiovascular y se ha estimado que el 20-30% de la mortalidad cardiovascular global es atribuible al exceso de peso corporal(3). Por todo ello, constituye un importante motivo de preocupación desde el punto de vista socio-sanitario.
La obesidad es considerada una epidemia mundial que ha venido en aumento en las últimas décadas por diversos factores (estilos de vida sedentarios, alimentos precocinados etc.), y tanto su diagnóstico como tratamiento están ampliamente descritos en la literatura. En contraste con la amplia bibliografía encontrada sobre obesidad, existen escasas publicaciones sobre adiposidad localizada en revistas médicas indexadas, como escasos estudios con base y rigor científico de los tratamientos más actuales derivados de la misma, reflejando la necesidad de estudios en ésta área.
Las adiposidades localizadas durante años fueron consideradas como una consecuencia del aumento de peso general o de la obesidad. Actualmente estudios metabólicos y endocrinológicos más profundos han demostrado claramente que la adiposidad localizada, responde a mecanismos y causas distintas, que la de la obesidad general, pudiéndose definir como una situación totalmente independiente, que a veces puede o no acompañar al sobrepeso.
Se distinguen dos grandes tipos de obesidad atendiendo a la distribución del tejido adiposo(4):
- Obesidad abdominovisceral o visceroportal, (tipo androide): Predominio del tejido adiposo en la mitad superior del cuerpo: cuello, hombros, sector superior del abdomen.
- Obesidad femoroglútea (tipo ginecoide): Se caracteriza por presentar adiposidad en glúteos, caderas, muslos y mitad inferior del cuerpo.
Fundamentalmente la obesidad abdominal, induce o agrava una situación de insulinorresistencia (IR), caracterizada por una respuesta defectuosa o anormal de la insulina en los tejidos periféricos: músculo esquelético, hígado y tejido adiposo; donde la insulina no ejerce correctamente sus acciones biológicas. Entre otras alteraciones conduce a una defectuosa captación y utilización de glucosa y como mecanismo compensador al aumento de la secreción de insulina o hiperinsulinismo5,6, además produce dislipemia, hipertensión, estado inflamatorio y aterogénico(7), este conjunto de alteraciones metabólicas y cardiovasculares se conoce como síndrome metabólico (SM).
La obesidad visceral o intraabdominal, definida clínicamente por el cociente cintura cadera (>= 1 en el varón o >= 0,90 en la mujer) o mejor por la circunferencia de la cintura > 88 cm en la mujer y > 102 cm en el varón(8,9), se relaciona fundamentalmente con las alteraciones metabólicas y cardiovasculares que forman parte del SM o de IR10. La cuantificación clínica del depósito de grasa intraabdominal o visceral, relacionado con la IR y el SM, se basa en la medida del perímetro o circunferencia de la cintura, medido en el punto medio entre el margen costal inferior y la cresta ilíaca anterior, y según este parámetro se puede establecer el grado de adiposidad y el riesgo metabólico (IR y SM) y vascular (enfermedad cardiovascular):
- Obesidad abdominal y alto riesgo cardiovascular y de SM: > 102 cm en varones y > 88 cm en mujeres.
- Depósito abdominal excesivo o límite y moderado riesgo cardiovascular y alto de SM: 94-102 cm en varones y 80-88 cm en mujeres.
- Normal con bajo riesgo cardiovascular y de SM: < 94 cm en varones y < 80 cm en mujeres.
En la clínica diaria el perímetro de cintura es un método diagnóstico ideal, sencillo, barato y útil en la mayoría de los sujetos. Diversos autores piensan que el perímetro de la cintura es un adecuado indicador de acumulación de grasa abdominal y un factor de riesgo cardiovascular(11,12). El grupo internacional de estudio de insulinorresistencia (IRAS) ha encontrado que los mejores predictores de IR son el perímetro de cintura y el índice de masa corporal (IMC). En un estudio prospectivo a 5 años, con sujetos con sobrepeso y no diabéticos, demostraron que el perímetro de cintura es el principal indicador predictivo de la disminución de la sensibilidad periférica a la insulina. Así, el IRAS considera que el perímetro de la cintura es el mejor parámetro para identificar sujetos con alto riesgo de desarrollar diabetes o síndrome de IR(13).
En un estudio prospectivo con 27.270 varones (Health Professionals Follow-Up Study) seguidos durante 13 años se encontró que el principal parámetro predictivo para el desarrollo de una diabetes tipo 2 fue el perímetro de la cintura y el IMC. Sin embargo, el nivel de corte predictivo para la cintura fue 94 cm, planteándose el problema general de que hay que redefinir los niveles de corte para el diagnóstico de cintura patológica(14).
Estos estudios reflejan la importancia de la adiposidad localizada y dependiendo de su localización anatómica, en este caso grasa abdominal, como influye a nivel metabólico en el organismo. La dieta hipocalórica y baja en grasas saturadas y el ejercicio físico aeróbico han demostrado ser importantes factores para actuar en la prevención de la aparición de diabetes y complicaciones cardiovasculares en sujetos con intolerancia a la glucosa(15). Los efectos de la pérdida moderada de peso sobre la IR y el SM han sido ampliamente demostrados. El ejercicio físico aeróbico programado, regularmente sostenido e individualizado en tipo e intensidad, ofrece también beneficios(16,17).
Actualmente los tratamientos que la población demanda para la reducción de la adiposidad localizada, mayoritariamente son con fines estéticos, sin llegar a valorar los beneficios a nivel fisiológico y metabólico que se pueden obtener de los mismos. Sería interesante crear futuras líneas de investigación en este sentido en la medicina estética, y extrapolar los fines u objetivos meramente físicos-estéticos, como la reducción del contorno abdominal, a estudios de alteraciones metabólicas y la influencia de estas técnicas de tratamiento en patologías como la IR, SM o enfermedades cardiovasculares.
La tendencia y evolución de la medicina estética para luchar contra la adiposidad localizada es a tratamientos nada o mínimamente invasivos, frente a otros que generan riesgos inherentes a la cirugía (anestesia, posibles infecciones etc.), como la liposucción donde es necesaria hospitalización y tiempo prolongado de recuperación postoperatoria. Uno de estos tratamientos y de los más utilizados en los últimos años para tratamiento de la adiposidad localizada y moldeamiento corporal es la Cavitación Ultrasónica (CU).
El término de cavitación se ha hecho popular más recientemente gracias a la medicina estética pero verdaderamente se sabe poco sobre el concepto o definición de cavitación.
La cavitación es la formación de bolsas y burbujas de vapor en un medio líquido inicialmente homogéneo.
Se puede definir mecánicamente como la ruptura del medio de líquido continuo bajo el efecto de tensiones excesivas. Con este último término se sobreentiende la noción de umbral a partir del cual no se puede asegurar la cohesión del líquido.
Este concepto de umbral está determinado por la presión que predomina en el seno de este líquido.
La cavitación puede producirse en el caso de un líquido en reposo o en la circulación del líquido. Un ejemplo simple en el ámbito médico, que todos podemos observar, es el llenado de una jeringa por aspiración; si la aspiración es demasiado intensa, vemos aparecer una burbuja de gas en la jeringa(18).
En el mundo de la industria la cavitación es conocida desde hace años y es más temida que admirada.
En las aplicaciones industriales se busca limitar la cavitación por varias razones. En primer lugar, la cavitación merma el rendimiento mecánico de los sistemas. En una hélice de barco, por ejemplo, la aparición de estas burbujas de aire «despegan» el contacto del agua alrededor de la hélice, disminuyendo considerablemente su eficacia (Fig.1).

Fig.1 Burbujas de cavitación en hélice de barco
Estas implosiones cercanas a los elementos metálicos provocan, con el tiempo, el deterioro de las superficies(18) (Fig. 2).

Fig.2 Deterioro de piezas mecánicas sometidas a exposición prolongada a cavitación
Para observar el fenómeno de la cavitación en el ser humano basta con crear una depresión por la decoaptación rápida de las superficies articulares (ej. interfalángicas de las manos).
La depresión generada de esta manera comporta el paso de la fase líquida a la gaseosa de los gases disueltos en el líquido sinovial (15% de gas disuelto del cual el 80% es dióxido de carbono).
La burbuja de gas que se forma es inestable, ya que asienta en una zona depresión inferior a la del medio líquido que la envuelve.
El crujido audible se debe al choque de las paredes líquidas de esta burbuja que percuten de forma brutal (equivalente al colapso de la burbuja) produciendo el ruido y una liberación de energía que afectaría a la superficie cartilaginosa si este mecanismo se repitiera excesivamente(19).
Ya sea en el sector de la industria o a nivel articular en el cuerpo humano, se puede apreciar los efectos destructores y degenerativos de la materia si es expuesta a largos periodos de tiempo o de una manera repetitiva al fenómeno de la cavitación.
Durante la aplicación de Cavitación Ultrasónica, estas burbujas son producidas por los Ultrasonidos, utilizados desde hace décadas en fisioterapia y rehabilitación con fines terapéuticos en el tratamiento de lesiones de tejidos blandos, como tendinitis, bursitis etc.
El dispositivo del ultrasonido consiste en un generador de alta frecuencia que a través de un cable conductor la energía llega al cabezal, el cual tiene el cristal piezoeléctrico que comienza a vibrar, convirtiendo la energía de alta frecuencia en ondas ultrasónicas(20).
Según los efectos del ultrasonido a nivel biológico pueden resumirse en dos grupos(21):
- Efecto térmico: Producido por fricción de las moléculas al ser estimuladas por la vibración del ultrasonido, éste efecto varía de acuerdo a qué ultrasonido se aplica, su frecuencia, duración e intensidad. La hiperemia resultante ocasiona aceleración de la tasa metabólica, reducción de dolor y espasmo muscular, alteración de la velocidad de conducción nerviosa, incremento de la circulación e incremento de la extensibilidad de tejidos blandos.
- Efectos no termales: Dentro de los cuales se encuentra la cavitación que corresponde a la formación, crecimiento y pulsación de burbujas llenas de gas. La cavitación puede ser estable o inestable, estable cuando las burbujas oscilan de tamaño a través de los diferentes ciclos pero no explotan mejorando la permeabilidad celular y el flujo iónico, mientras que en la inestable las burbujas implosionan ocasionando aumento de temperatura, aumento de presión y ruptura del tejido (Fig.3).

Fig.3 Acción de la Cavitación Ultrasónica sobre los adipocitos
La grasa depositada en los adipocitos se encuentra en forma de triglicéridos (TG), moléculas conformadas por glicerol (G) y ácidos grasos libres (AGL). Cuando la membrana del adipocito se rompe por efecto del ultrasonido, los TG son liberados al espacio extracelular. En este espacio una enzima, la lipoproteín lipasa, metaboliza los TG, en G y AGL. Los AGL se unen a albuminas y el Glicerol (hidrosoluble) entra en la circulación y de esta manera van hasta el hígado. En el hígado los AGL y G son metabolizados y usados en diferentes procesos metabólicos y para consumo energético requerido por el organismo(22).
Hay que tener en cuenta que este procedimiento tiene unas contraindicaciones generales y locales.
Dentro de las generales está contraindicado en mujeres embarazadas o lactantes, en personas con enfermedades crónicas, en obesidad extrema, personas que tengan prótesis metálicas, en menores de 18 años, marcapasos y estimuladores implantados, (debido al riesgo de interferencia en su funcionamiento), afecciones auditivas (p.e. síndrome de meniére, otitis, acúfenos, etc) y migrañas, debido al silbido agudo y continuo que se percibe en los oídos durante toda la sesión de tratamiento.
A nivel local está contraindicado en:
- Tumores: debido al efecto estimulador del metabolismo celular presente en cualquier generador de ultrasonidos.
- Zonas tratadas con radioterapia.
- Cicatrices recientes en la zona de tratamiento: debido a que pueden suponer una vía de entrada de gérmenes, y un umbral de sensibilidad al dolor más rebajado.
Precaución en:
- Proximidad cardiaca, pulmonar, cerebro, medula espinal (una laminectomia aumenta el riesgo) y glándulas (ej. Tiroides, región doble mentón, senos femeninos): debido a que son tejidos con una densidad bastante parecida a la de la grasa y ello presupone poder absorber la radiación ultrasónica empleada durante el tratamiento.
- Proximidad de órganos huecos (ej. bazo, estómago y colon): debido a que el impacto de este tipo de radiación ultrasónica puede resultar molesto.
Los estudios o ensayos clínicos de equipos de cavitación ultrasónica son escasos. En el año 2000 fue publicado el primer artículo sobre ultracavitación, publicado por Jacques Otto23 quien realiza un estudio experimental en 34 pacientes a quienes les realizan una sesión de ultracavitación encontrando a los 28 días pos-tratamiento una disminución de la circunferencia y del grosor de tejido adiposo mediante ultrasonido de las diferentes áreas tratadas sin efectos adversos por el procedimiento.
En el 2007, Teitelbaum24 publica un estudio clínico multicéntrico, controlado en el cual se realiza en 164 pacientes un procedimiento de CU encontrando disminución de 4 mm del grosor del tejido adiposo mediante ultrasonido a los 14 días pos-tratamiento sin efectos adversos evidenciados.
También en el 2007, J. Moreno-Moraga25, publica un estudio sobre 30 pacientes con adiposidad localizada a quienes se les realizaba tres sesiones con intervalo de un mes entre cada una encontrándose una disminución de 3.95±1.99 cm de circunferencia del área tratada al final de los tres tratamientos reportándose únicamente dolor en un paciente sin otros efectos adversos encontrados.
Coleman KM26, en el 2009, estudio un dispositivo, el UltraShape (UltraShape; Yoqneam, Israel) capaz de lograr la reducción de la grasa subcutánea con un procedimiento que fuese cómodo y capaz de producir la satisfacción de los pacientes. Su diseño de energía ultrasónica no térmica producía cavitación y la lisis de células grasas sin dañar los vasos sanguíneos y los nervios adyacentes. Aunque los resultados no fueron equivalentes a los resultados de la cirugía, este dispositivo ofrecía una alternativa segura y efectiva para los pacientes que son reticentes a someterse a una liposucción.
En el 2011 Palumbo P et al(27) estudiaron los efecto de CU en el tejido adiposo humano ex vivo. En particular, investigaron los efectos externos y quirúrgicos de la irradiación de ultrasonido (10 min), mediante la evaluación, observaron pérdida de peso de la muestra y la liberación de grasa, alteraciones histológicas en la arquitectura como la inducción de apoptosis. La influencia de infiltración de suero salino en el tejido, previo a la CU también fue examinado. Los resultados sugirieron, tanto en la exposición quirúrgica como en la ecografía transcutánea una pérdida significativa de peso y la liberación de grasa. Destacar que la eficacia de la CU fue mucho mayor en las muestras de tejido que fueron infiltrados previamente con suero salino, de acuerdo con el conocimiento de que las ondas ultrasónicas en solución acuosa se propagan mejor, potenciando el fenómeno de la cavitación. Por otra parte, los efectos generales de la irradiación de la CU no aparecen inmediatamente después del tratamiento, pero persiste en el tiempo, siendo significativamente más relevante a las 18 h desde el final del tratamiento. La evaluación de las características histológicas de las muestras irradiadas con ultrasonido mostró una alteración clara de la arquitectura del tejido adiposo y una destrucción importante de las fibras de colágeno y más relevante en solución salina.
Los cambios estructurales de los haces de colágeno presente entre los lóbulos de las células de grasa se confirmó a través de microscopía electrónica de barrido (SEM), que demuestra claramente cómo la exposición a la CU indujo una reducción drástica en la compacidad del tejido conectivo adiposo y una disposición irregular de las fibras con el consiguiente alteración en la arquitectura espacial. El análisis de la composición de los lípidos en la grasa liberada del tejido adiposo después del tratamiento con ultrasonido mostró, de acuerdo con el nivel de daño de los adipocitos, un aumento significativo, principalmente de los triglicéridos y el colesterol.
A día de hoy existen muchos estudios sesgados realizados por empresas y marcas comerciales que comercializan dichos equipos para aumentar sus ventas, estudios que carecen de una metodología científica, con sesgos de toda índole y con conflictos de intereses muy evidentes.
Este estudio pretende objetivar y valorar los efectos fisiológicos producidos en el organismo tras aplicar cavitación ultrasónica sobre adiposidades localizadas.
2 - PACIENTE Y MÉTODO
2.1 - Paciente
Se ha realizado un estudio longitudinal prospectivo controlado en dos pacientes varones. La muestra está conformada por un muestreo no probabilístico por conveniencia, ya que está constituida por unos criterios de inclusión muy selectivos.
Los criterios de inclusión fueron ser gemelos homocigóticos y con una diferencia entre ellos de adiposidad localizada en alguna zona corporal. Que ambos realizaran ejercicio físico (misma duración e intensidad), similares actividades de la vida diaria (AVD), con misma carga laboral, social y familiar, mismos hábitos de alimentación y descanso, e IMC dentro de la normalidad o ligero sobrepeso según la Organización Mundial de la Salud (OMS). IMC normal = 18,5 - 25 Kg/m2.
Los criterios de exclusión son cada una de las contraindicaciones generales y locales anteriormente expuestas.
La muestra del estudio son dos varones de 27 años de edad que cumplen todos los criterios de inclusión, con una diferencia de adiposidad localizada en región abdominal y flancos. A los participantes se les indicó que mantuvieran sus rutinas previas al estudio, beber al menos dos litros de agua diarios para asegurar una buena hidratación intersticial de los tejidos y poder generar correctamente el efecto de la cavitación ultrasónica en los tejidos a tratar y no hacer ningún tipo de tratamiento farmacológico.
Ambos firmaron el consentimiento informado preceptivo (Anexo 1).
2.2 - Procedimiento de evaluación
Los pacientes fueron valorados en relación a los siguientes parámetros: altura, peso, circunferencia abdominal a nivel umbilical y 5 cm supra e infra-umbilical realizados siempre por la misma persona, bioimpedanciometría con % de agua, grasa y masa magra, valoración visual con fotografía, hematología, coagulación, bioquímica y análisis de orina. Todas las variables fueron evaluadas al comienzo y término del estudio, transcurridas las 9 semanas.
Peso y bioimpedanciomentría medidos con bascula BH Tecnovita Multifunción (Fig.4), circunferencia abdominal con cinta métrica y analíticas por laboratorio clínico.

Fig.4. Bioimpedanciometría BH
2.3 - Metodología
A ambos voluntarios se les adjudicaron una numeración, 1 y 2. Al que obtuvo mayor IMC, mayor peso y mayor circunferencia abdominal en la valoración inicial se le adjudicó el 1. Al paciente 1 se le aplicaron las sesiones de tratamiento de CU para referenciarlo con el paciente 2, su hermano homocigótico que no recibió ninguna sesión de CU.
Se le aplicaron un total de 9 sesiones de CU, una semanal, con una duración de 30 minutos (10’ en abdomen, 10’ flanco izquierdo, 10’ flanco derecho). Tras cada sesión de CU se le aplicó una sesión de presoterapia abdominal de 25 minutos, para favorecer el drenaje local de la grasa licuada tras la CU y ayudar a la eliminación de la misma.
El aparato de CU es de la marca Adac Médical de última generación (Fig.5) y trabaja a baja frecuencia, 40 KHz. La presoterapia es de la marca MARK III Plus, con faja abdominal de 6 cámaras (Fig.6), aplicada en este caso a 50 mmHg y velocidad dos.
Para la aplicación de la CU, al igual que para la aplicación del ultrasonido convencional, es necesario la aplicación de gel conductor entre la piel del paciente y el manípulo de la CU.
Fig. 5. Equipo de CU Adac Médical

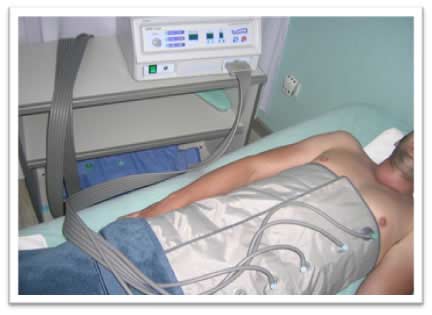
Fig.6. Sesión de presoterapia abdominal, equipo MARK III plus.
En la técnica de tratamiento se realiza un pequeño pliegue del panículo adiposo y la dirección del haz ultrasónico, por orientación del manípulo, es tangencial (Fig. 7-8), de esta manera aseguramos que la CU es aplicada localmente en la zona previamente objetivada.
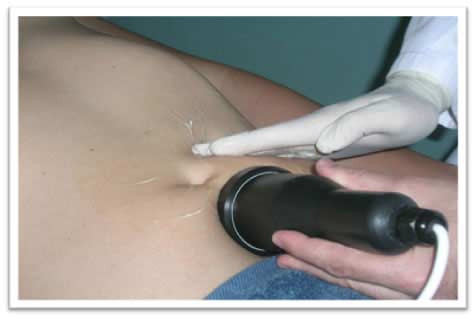
Fig.7. Aplicación de CU en región abdominal, manípulo tangencial.
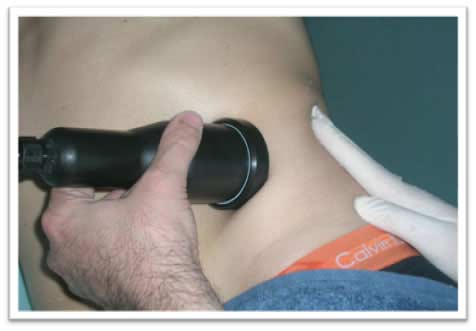
Fig.8. Aplicación de CU en cara anterior de flanco izq.
3 - RESULTADOS
Del análisis de los resultados obtenidos, de las mediciones antropométricas (Tabla 1), se observa diferencias significativas en el paciente 1 tras la aplicación de las 9 sesiones de CU recibidas, y leves modificaciones en el paciente 2, al cual no se le aplicó tratamiento con CU.
El paciente 1 ha disminuido: el peso en 3,77 kg, el IMC en 1,3 kg/m2 pasando de ligero sobrepeso a unos valores normales según la OMS, el % de grasa corporal un 2,3 %, el perímetro supra-umbilical en 7 cm, el umbilical 5 cm y el infra-umbilical 5 cm. De las tres mediciones de la circunferencia abdominal se obtiene una media de 5,6 cm de reducción del contorno abdominal. Ha aumentando el % de masa magra en 1,1 % y el % de agua en un 2%.
En el paciente 2, no se observan cambios significativos, comentar un leve aumento de peso, IMC y % de grasa en contraste con su hermano homocigótico.
|
PACIENTE 1 |
PACIENTE 2 |
|||
|
Mediciones |
Inicial |
Final |
Inicial |
Final |
|
Altura (m) |
1,78 |
1,78 |
1,77 |
1,77 |
|
Peso (kg) |
80,7 |
77,0 |
71,8 |
73,1 |
|
IMC (Kg/m2) |
25,6 |
24,3 |
23 |
23,3 |
|
M. Grasa (%) |
21,1 |
18,8 |
16,4 |
17,0 |
|
M. Magra (%) |
38,6 |
39,7 |
40,7 |
40,5 |
|
Agua (%) |
55,6 |
57,6 |
59,5 |
59,1 |
|
Perímetro (cm) Supra-umbilical |
90 |
82 |
84 |
84 |
|
Perímetro (cm) umbilical |
94 |
87 |
85,5 |
85 |
|
Perímetro (cm) infra-umbilical |
93 |
88 |
86,5 |
86 |
Tabla 1. Valores de las mediciones antropométricas al inicio y final del estudio.
En cuanto a los resultados de las analíticas de hematología, coagulación, bioquímica y orina, se aprecian variaciones en ambos pacientes, siempre emparejadas, exceptuando ciertos parámetros del paciente 1 tras recibir las 9 sesiones de tratamiento con CU. Uno de estos valores es la disminución del fibrinógeno, bastante más acentuado que el paciente 2. Destacar el aumento de todos los valores del análisis de orina del paciente 1, entre inicio/final y de mayor proporción que en el paciente 2 (Tabla 2).
|
PACIENTE 1 |
PACIENTE 2 |
|||
|
Inicio |
Final |
Inicio |
Final |
|
|
Coagulación |
||||
|
Fibrinógeno (mg/dl) |
312 |
189 |
263 |
197 |
|
Orina |
||||
|
C.Epiteliales(µl) |
2 |
7 |
3 |
6 |
|
Hematíes (µl) |
6 |
20 |
16 |
7 |
|
Leucocitos (µl) |
6 |
11 |
4 |
3 |
|
Cil. Hialinos (µl) |
1 |
0,1 |
0,1 |
|
|
Proteínas (mg/dl) |
6 |
28 |
8 |
16 |
Tabla 2. Valores analíticos de laboratorio a destacar al inicio y final del estudio.
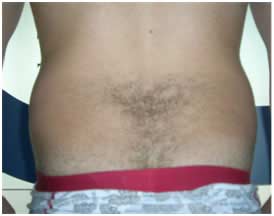
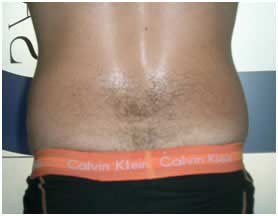 .
.
Fig.9. Comparativa visual de cara posterior de flancos. Antes y después .
4 - DISCUSIÓN
Los datos que desprenden los resultados de este estudio en la antropometría y bioimpedanciometría confirman los efectos de la CU para tratar la adiposidad localizada, coincidiendo con estudios previos como los de Jacques Otto, Teitelbaum, J. Moreno-Moraga o Coleman KM. Palumbo P verifica en su estudio que la CU es efectiva para el tratamiento de la adiposidad localizada, añadiendo que con infiltración previa de suero en los tejidos a tratar, se obtienen mejores resultados, ya que la onda ultrasónica se propaga mejor en medio acuoso, generando mayor efecto de cavitación.
Sería interesante añadir en los procedimientos de evaluación de próximos estudios, la utilización de un plicómetro y ecógrafo, para la medición del pliegue cutáneo y grosor del panículo adiposo respectivamente. Pero como defiende Wagchenberg en sus estudios(28), la disminución de la circunferencia abdominal, nos indica la disminución de grasa abdominal y el porcentual de grasa corporal.
El índicedemasacorporaly la circunferencia de la cintura tiene una correlación positiva con el fibrinógeno. La disminución de peso disminuye los niveles de fibrinógeno plasmático29.
El aumento de los valores de los diferentes parámetros del análisis de orina, como los cilindros hialinos o las proteínas se pueden encontrar después de un ejercicio intenso, asociados a una postura anormal o lordótica y, algunas veces, en presencia de fiebre(30,31).
5 - CONCLUSIONES
La Cavitación Ultrasónica aplicada en el tratamiento de las adiposidades localizadas para reducir el contorno corporal, es útil para tal fin, sin alterar otros valores fisiológicos obtenidos del análisis clínico y sin producir reacciones adversas.
Las futuras líneas de investigación de la Cavitación Ultrasónica podrían ir encaminadas no solamente a fines estéticos, también a qué efectos produce en alteraciones metabólicas como la IR o el SM, pudiendo ser incorporada a los tratamientos actuales de dichas patologías.
BIBLIOGRAFÍA
- Gutiérrez-Fisac JL, Banegas-Banegas JR, Artalejo FR, Regidor E. Increasing prevalence of overweight and obesity among Spanish adults, 1987-1997. Int J Obes Relat Metab Disord. 2000;24:1677-82.
- Whitelaw DC, O'Kane M, Wales JK, Barth JH. Risk factors for coronary heart disease in obese non diabetic subjects. Int J Obes Relat Metab Disord. 2001;25:1042-6.
- Seidell JC, Verschuren WM, Van Leer EM, Kromhout D. 1996 Overweight, underweight, and mortality. A prospective study of 48,287 men and women. Arch Intern Med. 1996;156:958-63.
- Bray G, Bouchard C,James WPT. Definitions and proponed current classifications of obesity Handbook of obesity. New York. Marcel Dekker 1998,p 31-40.
- ReavenGM. Banting Lecture 1988: Role of insulin resistance in human disease. Diabetes. 1988;37:1595-607.
- Tripathy D, Carlsson AL, Lehto M, Isomaa B, Tuomi T, Groop L. Insulin secretion and insulin sensitivity in diabetic subgroups: studies in the prediabetic and diabetic state. Diabetologia. 2000;43:1476-83.
- Lebovitz HE. Insulin resistance: definition and consequences. Exp Clin Endocrinol Diabetes. 2001;109 Suppl 2:S135-48.
- Lean ME, Hnas TH, Morrison CE. Waist circumference as a measure for indicating need for weight management. BMJ. 1995;15: 158-61.
- World Health Organization. Obesity: Preventing and Managing the Global Epidemic. Report of a WHO Consultation on Obesity. Geneve, WHO, 1998.
- Lemieux S. Contribution of visceral obesity to the insulin resistance syndrome. Can J Appl Physyol. 2001;26:273-90.
- Pounder D, Carson D, Davison M, Orihara Y. Evaluation of indices of obesity in men: descriptive study. BMJ. 1998;316:1428-9.
- Pouliot MC, Despres JP, Lemieux S, Moorjani S, Bouchard C, Tremblay A, et al. Waist circumference and abdominal sagital diameter: best simple anthropometric indexes of abdominal visceral adipose tissue accumulation and related cardiovascular risk in men and women. Am J Cardiol. 1994;73:460-8.
- Karter AJ, D'Agostino RB Jr, Mayer-Davis EJ, Wagenknecht LE, Hanley AJ.G, Hamman RF, et al, for the IRAS investigators. Abdominal obesity predicts declining insulin sensitivity in nonobese normoglycaemics: the Insulin Resistance Atherosclerosis Study (IRAS). Diabetes Obes Metab. 2005;7:230-8.
- Wang Y, Rimm EB, Stampfer MJ, Willett WC, Hu FB. Comparison of abdominal adiposity and overall obesity in predicting risk of type 2 diabetes among men. Am J Clin Nutrition. 2005;81:555-63.
- Pan XR, Li GW, Hu YH, Wang JX, Yang WY, An ZX, et al. Effects of diet and exercise in preventing NIDDM in people with impaired glucose tolerance. The Da Qing IGT and Diabetes Study. Diabetes Care. 1997;20:537-44.
- Borghouts H, Keizer A. Exercise and Insulin Sensitivity: A review. Int J Sports Med. 2000;21:1-12.
- Tuomilehto J, Lindstrom J, Eriksson JG, Valle TT, Hamalainen H, Ilanne-Parikka P, et al. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med. 2001;344:1343-50.
- Franc JP et al. La cavitation. Mécanismes physiques et aspects industriels. Collection Grenoble Sciences. Presses Universitaires de Grenoble 1995.
- Unsworth A, Dowson D, Wright V. Cracking joints, a bioengineering study of cavitation in the metacarophalangeal joint. Ann Rheum Dis 1971;30:348-58.
- Cameron Michelle. Physical agents in rehabilitation. 2ª ed. Editorial Saunders. 1999.
- Rodney Cooter et al. Ultrasound-Assisted Lipoplasty. Anz J. Surg. 2001; 71-317.
- Brown Spencer. What Happens to the Fat After Treatment With the UltraShape Device. UltraShape LTDA. 2005.
- Jacques Otto. Non Invasive Ultrasonic Body Contouring – Initial Experience. Plast. Reconst. Surg., 2000; 105:436-446.
- Steven A. Teitelbaum. Noninvasive Body Contouring by Focused Ultrasound: Safety and Efficacy of the Contour I Device in a Multicenter, Controlled, Clinical Study. Plastic and Reconstructive Surgery. September 1, 2007.
- J. Moreno-Moraga. Body Contouring by Non-Invasive Transdermal Focused Ultrasound. Lasers in Surgery and Medicine 2007; 39 :315–323.
- Coleman KM, Coleman WP 3rd, Benchetrit A. Non-invasive, external ultrasonic lipolysis. Semin Cutan Med Surg. 2009 Dec;28(4):263-7.
- Palumbo P, Cinque B, Miconi G, La Torre C, Zoccali G, Vrentzos N et al. Biological effects of low frequency high intensity ultrasound application on ex vivo human adipose tissue. Int J Immunopathol Pharmacol. 2011 April-June;24(2):411-422.
- Wagchenberg BL. Tratado de endocrinología clínica. Sao Paulo Roco; 1992.
- Kamath S y Lip G [Fibrinogen: Biochemistry, Epidemiology and Determinants] QJM 2003; 96:711-729.
- Levinsky, N. G.: "The Interpretation of Proteinuria and the Urinary Sediment", Disease-a-Month, Chicago, Yearbook Medical Publishers, Inc., 1967, p. 25.
- Sanford, R. A., y Wells, B. B.: "The Urine", en Davidsohn, I., y Wells, B. B. (eds.)Todd-Sanford Clinical Diagnosis by Laboratory Methods, ed. 13, Philadelphia,W. B. Saunders Co., 1962, pp. 42-46.
ANEXO I
CONSENTIMIENTO INFORMADO
Por la presente yo, D/Dña._________________________________________________________ en pleno uso de mis facultades doy mi consentimiento para ser incluido en el estudio de investigación: “Cavitación ultrasónica aplicada en adiposidades localizadas. Efectos fisiológicos”.
Autorizo a que todos los datos y resultados derivados de dicho estudio puedan ser utilizados y publicados por el autor del mismo con fines científicos.
Declaro que se me ha facilitado esta hoja informativa, habiendo comprendido el significado del procedimiento y los riesgos inherentes al mismo, y declaro estar debidamente informado/a, según disponen los artículos 8, 9 y 10 de la Ley 41/2002, de 14 de noviembre, Básica reguladora de la Autonomía del Paciente y de Derechos y Obligaciones en materia de Información y Documentación Clínica, habiendo tenido oportunidad de aclarar mis dudas en entrevista personal. Asimismo, he recibido respuesta a todas mis preguntas, habiendo tomado la decisión de manera libre y voluntaria.
Doy mi consentimiento para ser fotografiado en el transcurso de las sesiones que dura el tratamiento, incluyendo cualquier parte de mi cuerpo, con el fin de poder objetivar los resultados estéticos de la técnica. Y puesto que en ningún caso será revelada mi identidad, autorizo la custodia de dichas imágenes al autor del estudio.
Declaro haber recibido copia firmada del presente documento.
En _________________, a ____ de ____________ de 2.0____.
PACIENTE COLABORADOR AUTOR DEL ESTUDIO
Firmado: Firmado:
