Musculoskeletal ultrasound: Is it a valid tool in clinical reasoning in physiotherapy?
Francisco Minaya Muñoz1
Fermín Valera Garrido1
Francesc Medina i Mirapeix2
José Manuel Sánchez Ibañez3
1 Fisioterapeuta. Servicio de Fisioterapia MVClinic (Madrid). Hospital Fremap-Majadahonda (Madrid). Profesor de la Escuela de Fisioterapia “Salus Infirmorum”. UPSA-MAPFRE. (Madrid).
2 Fisioterapeuta. Profesor de la Escuela de Fisioterapia de la Universidad de Murcia
3 Fisioterapeuta. CEREDE-Barcelona.
Correspondencia:
MVClinic
Servicio de Fisioterapia
C/ Hermanos García Noblejas, nº 101, 3ºA
E-mail: franminaya@mvclinic.es
RESUMEN
Introducción:
La ecografía musculoesquelética es una herramienta que permite un estudio dinámico, rápido, eficaz, inocuo, en tiempo real y comparativo que permite evaluar de forma objetiva el tejido musculoesquelético.
Objetivo:
Evaluar el valor de la ecografía musculoesquelética en el diagnóstico de Fisioterapia y el posterior establecimiento del programa de tratamiento.
Material y método:
Se han incluido todos los pacientes derivados a Fisioterapia de forma consecutiva durante 9 meses (enero-septiembre de 2009) con alteraciones del aparato locomotor en tendón, ligamento o músculo. En primera visita a todos los pacientes se les realizó dentro del proceso de evaluación y diagnóstico de Fisioterapia una prueba de ecografía musculoesquelética. Se evaluó la presencia de signos inflamatorios o degenerativos. El lado contralateral fue considerado como control para analizar las alteraciones ecográficas.
Resultados:
Se han llevado a cabo un total de 212 pruebas ecográficas: 145 en tendón (68.4%), 42 en ligamento (19.8%) y 25 en músculo (11.8%). En el tendón sólo el 4.8% de los casos presentaban un patrón de carácter inflamatorio y el 95.2% degenerativo. El 10.8% y 11% de las pruebas realizadas en ligamento y músculo evidenciaron un patrón de características inflamatorias. El análisis de la función permitió analizar en el 100% de los casos el sistema miofascial y monitorizar su actividad.
Conclusiones:
La ecografía musculoesquelética es una herramienta muy útil en el razonamiento clínico del fisioterapeuta ya que le permite evaluar la estructura corporal dentro del análisis del diagnóstico de fisioterapia y con ello programar mejor el programa de Fisioterapia y el seguimiento.
Palabras clave: Diagnóstico en Fisioterapia, Ecografía musculoesquelética
ABSTRACT
Introduction:
Musculoskeletal ultrasound is a tool that allows for a dynamic, fast, effective, safe, and comparative real-time allowing objectively assess musculoskeletal tissue.
Objective:
Assessing the value of ultrasonography in the diagnosis of musculoskeletal physiotherapy and the subsequent establishment of the treatment program.
Material and methods:
We included all patients referred to physiotherapy for 9 consecutive months (January-September 2009) with musculoskeletal disorders in tendon, ligament or muscle. At first visit all patients were in the process of evaluation and diagnosis of Physiotherapy musculoskeletal ultrasound test. We evaluated the presence of inflammatory or degenerative signs. The contralateral side was considered as control to analyze ultrasound abnormalities.
Results:
We have carried out a total of 212 ultrasound tests: 145 in tendon (68.4%), 42 ligament (19.8%) and 25 in muscle (11.8%). In tendon only 4.8% of the cases showed an inflammatory pattern and 95.2% a degenerative one. 10.8% and 11% of tests in ligament and muscle showed a pattern of inflammatory characteristics. The function study allowed the analysis on 100% of the myofascial system and monitor its activity.
Conclusions:
Musculoskeletal ultrasound is a useful tool in the physiotherapist's clinical reasoning as it allows evaluation of the body structure to the analysis of physical therapy diagnosis and thus better plan the program of physical therapy and monitoring.
Keywords: Physical therapy diagnosis, ultrasound imaging
INTRODUCCIÓN
“Sapere Aude”
(“Atrévete a saber”, “Atrévete a pensar”, "Ten el valor de usar tu propia razón")
Horacio
El razonamiento clínico es un proceso de pensamiento y de toma de decisiones relativas a la evaluación y al tratamiento del paciente, llevado a cabo por parte del profesional dentro de un contexto clínico, a partir del conocimiento relevante disponible (información, procedimientos, conceptos) y las habilidades clínicas, que consta de tres elementos nucleares: el propio conocimiento, el proceso de pensamiento asociado (cognición) y la reflexión (pensamiento) sobre el propio pensamiento (metacognición) (1-3).
Existen diferentes modelos sobre los que se puede fundamentar el razonamiento clínico (hipotético-deductivo, inductivo, narrativo) siendo en ciencias de la salud el modelo hipotético-deductivo el más empleado (4-5), según el mismo, el profesional a partir de la información inicial que obtiene del paciente genera hipótesis múltiples, que son confirmadas o rechazadas a partir de nuevos datos hallados en el proceso de evaluación y diagnóstico del paciente. En la práctica clínica en fisioterapia (como en medicina), el objetivo del modelo hipotético-deductivo es validar la información obtenida del paciente a través de mediciones que deben cumplir un doble requisito, ser fiables y válidas.
En los últimos años, el desarrollo del razonamiento clínico en Fisioterapia ha estado motivado principalmente por dos circunstancias: 1) el progreso de la profesión con un modelo de atención al paciente que requiere aumentar la responsabilidad en la toma de decisiones por parte del fisioterapeuta como elemento necesario para mejorar los resultados y 2) la toma de decisiones independiente y responsable (autonomía) es considerada actualmente como una de las características de la profesión.
En este contexto, el razonamiento clínico es inherente al proceso de atención en fisioterapia tanto en la evaluación, como en el diagnóstico de fisioterapia, la planificación, la intervención terapéutica y la reevaluación (6). Cada una de estas acciones que lleva a cabo el fisioterapeuta de forma autónoma requiere de una fundamentación. Quizá, el elemento más discutido de todas ellas ha sido la capacidad diagnóstica del fisioterapeuta. El “diagnóstico” ha sido una cuestión tabú en gran medida por el acuñamiento de este concepto por la sociedad médica. En este sentido, la capacidad diagnóstica propia del fisioterapeuta fue reflejada en las competencias marcadas por la World Confederation for Physical Therapy (WCPT First approved at the 14th General Meeting of WCPT, May 1999; Revised and re-approved at the 16th General Meeting of WCPT, June 2007), recogidas en el libro blanco de la ANECA de la Fisioterapia (7), y posteriormente refrendada y reconocida en la ORDEN CIN/2135/2008, de 3 de julio, (8) por la que se establecen los requisitos para la verificación de los títulos universitarios oficiales que habilitan para el ejercicio de la profesión de fisioterapeuta. En su punto 3 Objetivos.–Competencias que los estudiantes deben adquirir se establece en el apartado 6. Valoración diagnóstica de cuidados de fisioterapia según las normas y con los instrumentos de validación reconocidos internacionalmente, y jurídicamente validada a partir de las sentencias emitidas por la Sección 5ª de la Sala de lo Contencioso-Administrativo de la Audiencia Nacional con ocasión de los correspondientes recursos presentados contra dicha orden, que indican que “1. La Orden Ministerial (OM) no invade la función de diagnóstico reservada a los médicos y, de este modo, reconoce la existencia de un diagnóstico fisioterápico con entidad propia.”, reconociéndose de esta forma la labor diagnóstica del fisioterapeuta.
De esta forma, el diagnóstico en fisioterapia (6) es el resultado de un proceso de razonamiento clínico que va dirigido a la identificación de las existentes o potenciales deficiencias y limitaciones en la actividad que presenta el individuo; al análisis de la funcionalidad, a diferencia del diagnóstico médico basado en el análisis orgánico, anatomopatológico de la enfermedad, de la lesión o del traumatismo. Son, por tanto, elementos complementarios con cuerpo de conocimiento distintos que permiten determinar el pronóstico y las mejores y más adecuadas estrategias de tratamiento de forma diferente dependiendo del profesional que se trate, médico o fisioterapeuta (figura 1).
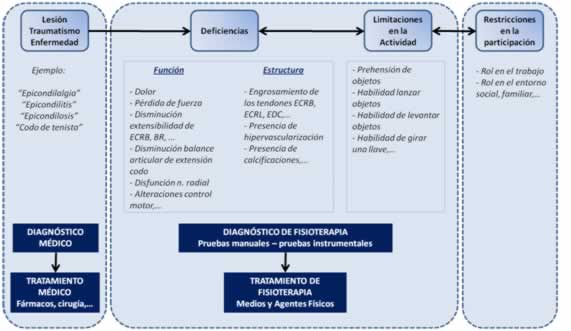
Figura 1: Marco conceptual-Fisioterapia (adaptado de CIF 2001 por Minaya&Valera 2010)
En el proceso de diagnóstico en Fisioterapia, el fisioterapeuta dentro del examen físico ha empleado tradicionalmente pruebas clínicas manuales que le han permitido evaluar la función y la estructura del individuo (por ej. el test de Lachmann proporciona información sobre la estabilidad antero-posterior de la rodilla). Hoy en día, esta información puede ser complementada con pruebas de carácter instrumental. En este sentido, la ecografía musculoesquelética (figura 2), es una técnica en constante avance y desarrollo, cada vez más importante en la práctica clínica diaria, tanto en el diagnóstico como en el posterior tratamiento para los profesionales de la salud (el radiólogo, el ginecólogo, el especialista en medicina del deporte, el anestesista o el fisioterapeuta, entre otros). Aunque la ecografía musculoesquelética ha sido utilizada por el colectivo médico desde 1950, su aplicación en Fisioterapia comenzó en los años ochenta con los trabajos del Dr. Archie Young, físico de la Universidad de Oxford que contaba con fisioterapeutas en su equipo de investigación (9).
Figura 2: Ecografía musculoesquelética del tendón de Aquiles
Dependiendo de la información solicitada, los objetivos y su uso difieren entre los profesionales. Desde la perspectiva de la fisioterapia, la ecografía es una herramienta que permite un estudio dinámico, rápido, eficaz, inocuo, en tiempo real y comparativo que se puede realizar en este caso como una extensión de la evaluación y diagnóstico de fisioterapia para evaluar de forma objetiva el tejido musculoesquelético, para valorar la evolución de la lesión y para validar las diferentes técnicas terapéuticas de fisioterapia mejorando así el éxito profesional. Se sabe que clínicamente, la imagen ecográfica en comparación con otras pruebas de imagen, como por ejemplo la Imagen por Resonancia Magnética (IRM), aporta al fisioterapeuta una medición objetiva más firme para la valoración de los cambios musculares, y en tiempo real un biofeedback con el paciente durante el tratamiento de fisioterapia (tabla 1) (10).
|
RNM |
ECO |
|
|
Coste |
Caro |
Barato |
|
Accesibilidad |
Difícil |
Fácil |
|
Radiación ionizante |
Ninguna |
Ninguna |
|
Equipamiento de intervención |
Sí |
Sí |
|
Dependencia del ejecutor |
No |
Sí |
|
Capacidad de planos de imagen |
Múltiple |
Ángulo variable a la superficie articular |
|
Anatomía |
Muy buena |
Buena |
|
Músculo |
Muy buena |
Pobre |
|
Grasa |
Buena |
Muy buena |
|
Tendón-vaina tendinosa |
Buena |
Muy buena |
|
Ligamento |
Buena |
Muy buena |
|
Membrana sinovial |
Muy buena |
Buena |
|
Hueso |
Buena |
Muy buena |
|
Cartílago |
||
|
Inflamación |
Muy buena |
Buena |
|
Nº articulaciones / sesión |
Pocas |
Muchas |
|
Examen tiempo real |
Sólo cardiaco |
Sí |
|
Tolerancia del paciente |
Variable |
Buena |
Tabla 1: Características de la RNM y la ecografía (ECO) (adaptado de Tan AL, Wakefield RJ, Conaghan PG, Emer y P, McGonagle D. Imaging of the musculoskeletal system: magnetic resonance imaging, ultrasonography and computed tomography. Best Pract Res Clin Rheumatol. 2003; 17:513-528.)
En relación a su aplicabilidad, son muchas las opciones que la imagen ecográfica ofrece al fisioterapeuta. Permite visualizar de forma directa la estructura y la función del músculo, tendón, ligamento y nervio a través de pruebas estáticas y dinámicas. Las mediciones estáticas de la morfología incluyen la evaluación del tamaño, forma y estructura del tejido estudiado, tanto de tejidos sanos como patológicos (11-12), y las dinámicas son técnicas en tiempo real que permiten conocer cambios en la longitud del músculo (por ejemplo capacidad de deslizamiento del músculo subescapular en un paciente con limitación de la rotación interna de la articulación glenohumeral) o la actividad muscular (por ejemplo actividad del músculo supraespinoso en un paciente con dificultad en la estabilización de la articulación glenohumeral). Otra aplicación de la imagen ecográfica en Fisioterapia (IEF) sería la valoración de la morfología y la función del músculo y del resto del tejido blando vinculado al músculo durante el ejercicio y durante diferentes tareas funcionales: por ejemplo, la valoración dinámica de la función de la musculatura del suelo pélvico tanto desde una perspectiva transperineal como transabdominal, aportando información acerca de la función estabilizadora de dicha musculatura midiendo su acción de elevación del cuello y la base de la vejiga durante diferentes maniobras (12-14); o la valoración de la actividad de los músculos de la pared abdominal, oblicuo externo, oblicuo interno, transverso del abdomen (15-17), y de los músculos multífidos lumbares tanto durante la evaluación como en el posterior programa de tratamiento de fisioterapia de los pacientes con dolor lumbar (18-19). Otras aplicaciones de la IEF de reciente desarrollo en el campo de la terapia manual y de la fisioterapia del deporte, es su uso como herramienta guía en intervenciones mínimamente invasivas como es la electrolisis percutánea intratisular (EPI®) para el tratamiento de la tendinopatías (figura 3) (20-22).
Figura 3: Aplicación de EPI® ecoguiada sobre el tendón rotuliano
En definitiva, cada vez son más frecuentes los estudios que incluyen la ecografía musculoesquelética como medida de resultado, y son muchos los autores fisioterapeutas que emplean este instrumento en investigación.
En relación al modelo de práctica clínica basada en la evidencia, la imagen ecográfica en Fisioterapia (IEF) puede ser una herramienta muy útil. Según este modelo, es esencial que todos los profesionales sanitarios, incluidos los fisioterapeutas, tengan acceso a herramientas que optimicen la efectividad de sus intervenciones, y permitan la implementación del nuevo conocimiento. De la misma forma, es importante que el profesional conozca cualquier avance tecnológico y el uso de nuevas herramientas que puedan ofrecer al paciente una atención más efectiva y segura. Si con la imagen ecográfica el fisioterapeuta consigue mejorar sus resultados también se logrará de esta forma una mejor relación en el coste-efectividad de las intervenciones.
Como cualquier otro instrumento de medida es necesario determinar la fiabilidad inter e intraobservador. A diferencia de las pruebas clínicas manuales donde el procedimiento está claramente establecido, las pruebas ecográficas están en proceso de estandarización. En este sentido, la European Society of MusculoSkeletal Radiology (23) ha establecido guías técnicas para las evaluaciones (Musculoskeletal Ultrasound Technical Guidelines).
El objetivo del presente estudio fue evaluar el valor de la ecografía musculoesquelética en el diagnóstico de Fisioterapia y el posterior establecimiento del programa de tratamiento y su seguimiento.
MATERIAL Y MÉTODO
Diseño del estudio
Se ha llevado a cabo un estudio prospectivo en el que se han incluido todos los pacientes derivados al Servicio de Fisioterapia de MVClinic (Madrid) de forma consecutiva con alteraciones del aparato locomotor en tendón, ligamento o músculo durante 9 meses (enero-septiembre de 2009) para el inicio de un programa de Fisioterapia.
Criterios de inclusión y exclusión
Se seleccionaron aquellos pacientes que cumplían los siguientes criterios:
- Diagnóstico médico de tendinopatía (tendinitis, tendinosis, entesitis…), lesión ligamentaria (esguince…) o lesión muscular (rotura, elongación…) de cualquier tendón, ligamento o músculo.
- Sujetos con cualquier edad o género.
- Fueron excluidos aquellos sujetos con material de osteosíntesis en la zona que pudiera dificultar la evaluación ecográfica.
- Fueron excluidos aquellos sujetos con lesiones cutáneas en la piel que dificultaran la evaluación ecográfica o la posible contaminación del transductor.
Procedimiento
En primera visita a todos los pacientes se les realizó dentro del proceso de evaluación y diagnóstico de Fisioterapia una prueba de ecografía musculoesquelética. Para ello, de forma previa, se definió un protocolo de evaluación de las estructuras a evaluar a partir de las Guías Técnicas de Ecografía Musculoesquelética (Musculoskeletal Ultrasound Technical Guidelines) definidas por la European Society of MusculoSkeletal Radiology (23).
Evaluación
En cada evaluación, se llevaron a cabo pruebas estáticas y dinámicas para evaluar la estructura y la función del tejido blando a través de la ecografía musculoesquelética. Se evaluó la presencia de signos inflamatorios o degenerativos, tales como: engrosamiento o adelgazamiento del tejido, pérdida de continuidad, fibrosis, irregularidad en la cortical o calcificaciones, que pudieran ser importantes en la planificación del programa de Fisioterapia y su posterior seguimiento. El estudio ecográfico se completo con la prueba de eco-doppler color para analizar la presencia de neovascularización en la zona (figura 4). Este examen es importante ya que se asocia la neovascularización en la zona al área de dolor en las tendinopatías y su ausencia en el tendón sano libre de dolor (24). De la misma forma, los análisis inmunohistológicos de las biopsias de tendón han mostrado que existe inervación en relación a estos neovasos que puede ser el origen de la hiperalgesia secundaria que está presente en muchos de los pacientes con tendinopatía (25).
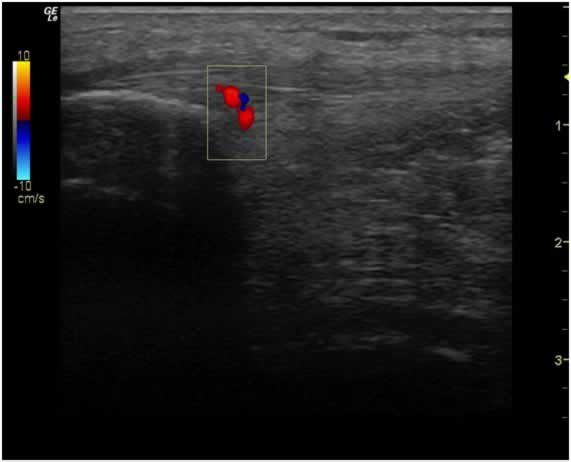
Figura 4: Prueba de eco-doppler color. Hipervascularización t. rotuliano en pico de rótula
Las referencias del tejido normal y el lado contralateral fueron consideradas como control para analizar las alteraciones en la imagen ecográfica. Se empleó el equipo portátil de ecografía M-Turbo de Sonosite® con sonda lineal L38x/5-10MHz y el equipo portátil LogiqE de General Electric® (GE) con sonda lineal 12L-RS de alta frecuencia (5-13 MHz) indistintamente durante el periodo de estudio. La prueba ecográfica fue llevada a cabo indistintamente por dos fisioterapeutas expertos en ecografía musculoesquelética. De forma previa al estudio se llevó a cabo un análisis de la fiabilidad interobservador.
El análisis de los datos se ha llevado a cabo con el programa estadístico SPSS 15.0. La introducción, gestión y análisis de los datos se ha realizado utilizando el programa estadístico SPSS 15.0 para Windows y se eligió un valor de p<0,05 como nivel de significación estadística. Se han cuantificado las frecuencias absolutas y relativas y un análisis de tendencias mediante la prueba de c2 para analizar la relación entre las variables estudiadas.
RESULTADOS
Se han llevado a cabo un total de 212 pruebas ecográficas: 145 en tendón (68.4%), 42 en ligamento (19.8%) y 25 en músculo (11.8%). El análisis de la fiabilidad interobservador en cuanto a los hallazgos obtenidos alcanzó unos valores altos de acuerdo con el índice de kappa (0.8-1) en una prueba piloto realizada de forma previa al presente estudio.
IEF sobre el tendón
En el tendón sólo el 4.8% de las pruebas presentaban un patrón de carácter inflamatorio y el resto 95.2% degenerativo. Los hallazgos obtenidos de carácter degenerativo fueron (tabla 2): engrosamiento del tendón respecto al contralateral (100% de los casos) (figura 5), el 74.4% presentaban una hipervascularización de la zona con la prueba de eco-doppler con diferencias estadísticamente significativas respecto al contralateral y respecto a cualquier otra estructura (p<0.05), el 24.8% erosiones e irregularidades en la cortical en la unión tenoperióstica y el 22.1% pequeñas calcificaciones.
|
Características |
Tendón |
Músculo |
Ligamento |
Total (%) |
|
Proceso degenerativo |
n= 138 |
n= 22 |
n= 42 |
|
|
138 (100) |
- |
42 (100) |
160 (75.5) |
|
138 (100) |
12 (48) |
- |
150 (70.8) |
|
36 (24.8) |
- |
16 (38.1) |
52 (24.5) |
|
72 (49.6) |
10 (40) |
16 (38.1) |
98 (46.2) |
|
32 (22.1) |
- |
4 (9.5) |
36 (17) |
|
108 (74.4) |
- |
12 (28.6) |
120 (56.6) |
|
Proceso inflamatorio |
n= 7 |
n= 3 |
- |
|
|
- |
3 (11) |
- |
3 (1.4) |
|
7 (100) |
- |
- |
7 (3.3) |
|
Proceso degenerativo + inflamatorio |
145 (68.4) |
25 (11.8) |
42 (19.8) |
212 (100) |
Tabla 2: Características degenerativas e inflamatorias por estructura
Los tendones con más prevalencia en la muestra estudiada (tabla 3) fueron el tendón rotuliano con un total del 33.3% de las pruebas realizadas y el tendón conjunto de la musculatura epicondílea con el 25.5%.
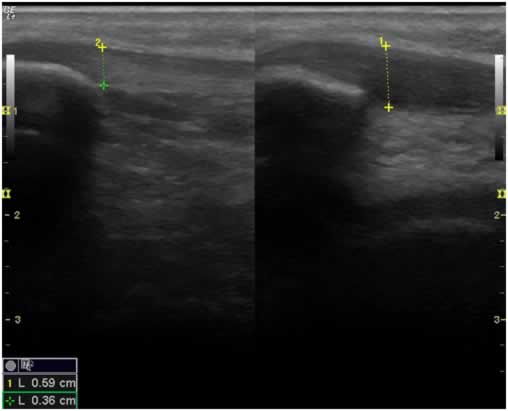
Figura 5: Engrosamiento del tendón rotuliano y su comparación con el contralateral
|
Estructura |
Tendón |
Músculo |
Ligamento |
|
T. Aquiles |
18 (12.4) |
- |
- |
|
T. Rotuliano |
48 (33.1) |
- |
- |
|
T. Supraespinoso |
18 (12.4) |
- |
- |
|
T. Epicondíleos |
37 (25.5) |
- |
- |
|
T. Isquiotibial |
9 (6.3) |
- |
- |
|
T. Aductores |
9 (6.3) |
- |
- |
|
T. Epitrocleares |
6 (4.1) |
||
|
M. Isquiotibial |
- |
8 (32) |
- |
|
M. Gemelo |
- |
2 (8) |
- |
|
M. Soleo |
- |
3 (12) |
- |
|
M. Cuadriceps |
- |
11 (44) |
- |
|
M. Glúteo mayor |
- |
1 (4) |
- |
|
LLI rodilla |
- |
- |
14 (33.3) |
|
LPAA tobillo |
- |
- |
6 (12.3) |
|
Fascia plantar |
- |
- |
22 (52.4) |
|
145 |
25 |
42 |
Tabla 3: Tipos de estructuras evaluadas por tendón, músculo y ligamento
IEF sobre músculo y ligamento
El 10.8% y 11% de las pruebas realizadas en ligamento y músculo (tabla 2), evidenciaron un patrón de características inflamatorias, el resto de hallazgos mostraron un patrón degenerativo: sobre la serie de ligamento, el 100% de las imágenes presentaban cambios en la ecogeneicidad (hipoecoicas), y el 38.1% irregularidades en la cortical e imagen de fibrosis, como características más relevantes. En el músculo, el 48% presentaba un engrosamiento con hipoecogenecidad global o focal heterogénea y el 40% imagen de fibrosis, y en el 11% de los casos una imagen compatible con una extravasación hemática. Los ligamentos y músculos más afectados fueron los músculos cuádriceps (44%) e isquiotibial (32%), el ligamento lateral interno de la rodilla (33.3) y la fascia plantar (52.4%).
El análisis de la función permitió analizar en el 100% de los casos el sistema miofascial (músculo-tendón del supraespinoso, tendón rotuliano, tendón de Aquiles) y monitorizar su actividad.
Los resultados del presente estudio permiten afirmar que la IEF tiene un gran potencial tanto en la valoración de las deficiencias como en el seguimiento en las diferentes fases del tratamiento de fisioterapia (figura 6), ya que proporciona información acerca de la estructura (morfología, ecogeneicidad, medición de la estructura, relación respecto a elementos colindantes y en situación de reposo) y la función (automática y voluntaria) del sistema miofascial (incluyendo músculos y fascias profundas con difícil acceso manual) y al mismo tiempo es útil como un biofeedback en tiempo real facilitando así el aprendizaje motor.
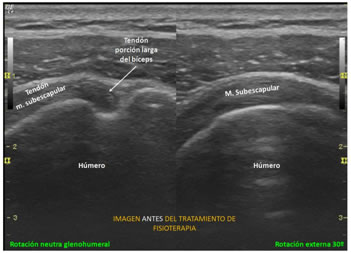
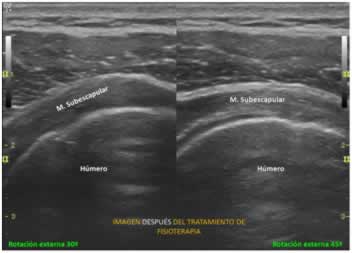
Figura 6: a y b. Imágenes ecográficas – a. Antes de un tratamiento de fisioterapia de terapia manual; y b. Después del tratamiento
DISCUSIÓN
Diagnóstico de Fisioterapia
Hoy en día el diagnóstico de fisioterapia es una realidad necesaria para el avance de la profesión que ha sido refrendado y reconocido por la WCPT (6), la ANECA (7), la orden ministerial (8) y jurídicamente validada por las sentencias existentes. El fisioterapeuta debe emplear todas las herramientas que estén a su alcance (manuales e instrumentales) para llegar a un diagnóstico de fisioterapia más preciso que le permita mejorar los resultados.
Los resultados del presente estudio permiten afirmar que más del 95% de los casos que han sido derivados con diagnóstico médico de “tendinitis” no eran tales procesos inflamatorios sino que tenían una condición más degenerativa en su cuadro de presentación. Esta circunstancia apoya la afirmación de que el diagnóstico médico es una condición necesaria pero no suficiente para el correcto establecimiento del programa de fisioterapia (figura 1). El diagnóstico de fisioterapia se convierte en una herramienta esencial para mejorar los resultados.
¿Quiénes son los beneficiados de la utilización de esta nueva herramienta?
En primer lugar, los pacientes-clientes ya que les permite aplicaciones más seguras mejorando así la precisión de la técnica, sirva como ejemplo la electrolisis percutánea intratisular (EPI®) para el tratamiento de la tendinopatías (ver figura 7); en segundo lugar, los fisioterapeutas ya que tienen una nueva herramienta muy potente con la que completar la información facilitada por sus manos, con la que poder objetivar cambios; en tercer lugar, la profesión ya que como variable de resultado es un elemento importante a considerar en los estudios de investigación. En España, con la llegada del grado y los másteres oficiales, los trabajos fin de grado y máster recogerán probablemente trabajos de investigación que tengan como variable de resultado la ecografía musculoesquelética.
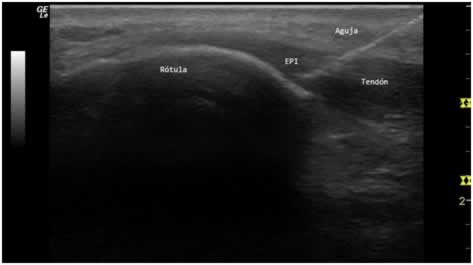
Figura 7: Aplicación ecoguiada de la técnica EPI® a pico de rótula
Dificultades para su implementación
Varias son las circunstancias que puede dificultar la implementación de la imagen ecográfica en fisioterapia en nuestro país:
- Formación. Hasta fechas recientes los fisioterapeutas no han tenido acceso a formación reglada en ecografía musculoesquelética. El primer curso se organizó en 2008 a través de una iniciativa privada (Khronos Fisioterapia-Elche) y en 2009 fue la escuela de fisioterapia “Salus Infirmorum-MAPFRE” (Madrid) adscrita a la Universidad Pontificia de Salamanca quien incluyó por primera vez en los estudios de postgrado universitarios este tipo de formación. Por lo tanto, no existen hasta la fecha fisioterapeutas que hayan recibido durante su formación pregrado conocimientos suficientes en ecografía musculoesquelética. Con el título de grado se tiene una oportunidad para incluir una iniciación a la imagen ecográfica en fisioterapia en asignaturas como “Evaluación y Diagnóstico en Fisioterapia” para que los futuros fisioterapeutas conozcan al menos las posibilidades que ofrece este instrumento.
En el momento actual, son, por lo tanto, necesarios programas de formación en ecografía musculoesquelética para fisioterapeutas. En Australia o Inglaterra existen programas específicos promovidos por las asociaciones científicas (Australian Physiotherapy Association (APA), The Chartered Society of Physiotherapy (CSP)) para sus miembros que se desarrollan en las universidades de Queensland, Sydney o Southampton. En EEUU, la formación se ofrece a través de programas de postgrado de entidades privadas de forma similar a como se lleva a cabo en España a través de iniciativas como MVClinic Formación (26).
- Coste. En España, el coste elevado actual de los equipos de ecografía musculoesquelética hace necesario que la imagen ecográfica en fisioterapia (IEF) tenga un valor substancial para mejorar la toma de decisiones, los resultados y la relación coste-efectividad de las intervenciones por parte del fisioterapeuta, para que pueda implementarse en la práctica clínica. De otra forma, será una herramienta que sólo podrá encontrarse en los centros universitarios (vinculado a la investigación y la docencia) y los hospitales y clínicas de referencia. Actualmente, son varias las casas comerciales (General Electric (GE)-Enraf Nonius o Sonosite, entre otras) que han intensificado sus actividades en el sector musculoesquelético dada la potencialidad del mismo y planifican campañas específicas para el colectivo de fisioterapeutas.
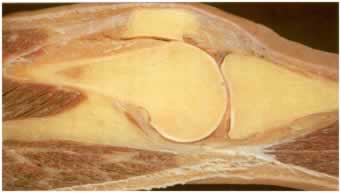
- Capacidad imagen tridimensional. Unido a la formación propia en imagen ecográfica, el profesional tiene que ser capaz de “ver la imagen” en 2D, interpretarla y transformarla mentalmente en una estructura en 3D para que sea útil desde el punto de vista clínico (figura 8). Los avances tecnológicos en imagen ecográfica en 3D aplicados a la ginecología no tardarán en llegar al área musculoesquelética, facilitando así la visualización de la morfología.
 |
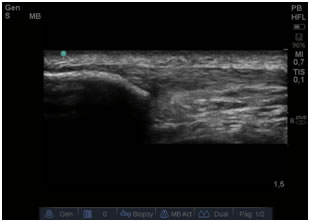 |
Figura 8: Corte longitudinal de tendón rotuliano (cadáver) y su correspondencia con la imagen ecográfica en el sujeto vivo
- “Instrumento médico”. Existe una resistencia -cada vez menor- por parte del colectivo médico a que los fisioterapeutas tengan acceso y manejen la ecografía musculoesquelética, al considerar que la herramienta es diagnóstica desde el punto de vista médico. Los objetivos son distintos, tal como se ha descrito en la introducción del presente artículo, dependiendo del profesional en cuestión. No obstante, es necesario establecer guías de práctica para un uso apropiado y seguro, y así no será posible invadir competencias. Posiblemente sea necesario en el futuro que los gestores sanitarios definan el uso de la imagen ecográfica por los diferentes profesionales implicados en la atención del paciente-cliente.
Nuevas aplicaciones de la ecografía musculoesquelética
Posiblemente quede mucho para que la imagen ecográfica sea una referencia en la práctica clínica del fisioterapeuta y que los equipos de ecografía sean considerados una herramienta habitual como una extensión más de la exploración física de forma similar a un goniómetro, pero no cabe duda que la ecografía musculoesquelética continúa en desarrollo y cada vez son más numerosas las aplicaciones para la fisioterapia, tales como la medición del posicionamiento articular (26), la medición de la elasticidad de los tejidos (elastografía) (27), o los estudios en 3D y 4D. Todo esto, unido al desarrollo de sondas de alta frecuencia con gran resolución y la portabilidad de los equipos, hace que sea una herramienta con más potencial que ofrece al fisioterapeuta una oportunidad para incrementar la exactitud del diagnóstico de fisioterapia y las posteriores intervenciones terapéuticas.
Limitaciones del estudio
Los resultados del presente estudio deben ser interpretados con cautela ya que existe una notable diferencia en el tamaño muestral estudiado: 145 pruebas sobre tendón, 25 sobre músculo y 42 sobre ligamento. Por ello, son necesarios más estudios con un mayor tamaño muestral que permitan confirmar los hallazgos ecográficos obtenidos sobre ligamento y músculo.
CONCLUSIONES
- La ecografía musculoesquelética es una herramienta muy útil en el razonamiento clínico del fisioterapeuta ya que le permite evaluar de forma objetiva la estructura y la función corporal asociado al diagnóstico de fisioterapia, planificar mejor el programa de Fisioterapia, su seguimiento y evaluar la efectividad de las diversas modalidades terapéuticas.
- Es una herramienta con un gran potencial que puede revolucionar la práctica clínica de la fisioterapia en los próximos años ya que puede transformar algunos aspectos de la profesión (tales como abordajes mínimamente invasivos o la monitorización del control motor).
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
- Jones MA. Clinical reasoning in manual therapy. Phys Ther. 1992;72:875–884.
- Rivett DA, Higgs J. Hypothesis generation in the clinical reasoning behavior of manual therapists. Journal of Physical Therapy Education. 1997;11(1):40–45.
- Edwards I, Jones M, Carr J, Braunack-Mayer A, Jensen GM. Clinical reasoning strategies in physical therapy. Phys Ther. 2004 Apr;84(4):312-30
- Rothstein JM, Echternach JL.Hypothesis-oriented algorithm for clinicians: a method for evaluation and treatment planning. Phys Ther. 1986;66:1388–1394.
- Rothstein JM, Echternach JL, Riddle DL. The Hypothesis-Oriented Algorithm for Clinicians II (HOAC II): a guide for patient management. Phys Ther. 2003 May;83(5):455-70.
- World Confederation for Physical Therapy (WCPT): Position Statement. First approved at the 14th General Meeting of WCPT, May 1999. Revised and re-approved at the 16th General Meeting of WCPT, June 2007. [Consulta: 26 jul. 2010].
- Libro blanco Título de Grado de Fisioterapia. Agencia Nacional de Evaluación de la Calidad y Acreditación (ANECA). 2004 Madrid. [Consulta: 26 jul. 2010].
- ORDEN CIN/2135/2008, de 3 de julio. [Consulta: 26 jul. 2010].
- Stokes M, Young A. Measurement of quadriceps cross-sectional area by ultrasonography: a description of the technique and its applications in physiotherapy. Physiother Pract. 1986; 2: 31-36.
- Tan AL, Wakefield RJ, Conaghan PG, Emery P, McGonagle D. Imaging of the musculoskeletal system: magnetic resonance imaging, ultrasonography and computed tomography. Best Pract Res Clin Rheumatol. 2003; 17: 513-528.
- Ohberg L, Lorentzon R, Alfredson H. Neovascularisation in Achilles tendons with painful tendinosis but not in normal tendons: an ultrasonographic investigation. Knee Surg Sports Traumatol Arthrosc. 2001;9:233-238; Peers KH, Lysens RJ. Patellar tendinopathy in athletes: current diagnostic and therapeutic recommendations. Sports Med. 2005; 35:71-87.
- Thompson JA, O’Sullivan P B, Briffa NK, Neumann P. Assessment of voluntary pelvic floor muscle contraction in continent and incontinent women using transperineal ultrasound, manual muscle testing and vaginal squeeze pressure measurements. Int Urogynecol J Pelvic Floor Dysfunct. 2006;
- Thompson JA, O’Sullivan PB, Briffa NK, Neumann P. Altered muscle activation patterns in symptomatic women during pelvic floor muscle contraction and Valsalva manouevre. Neurourol Urodyn. 2006;25:268-276;
- Thompson JA, O’Sullivan PB, Briffa NK, Neumann P. Differences in muscle activation patterns during pelvic floor muscle contraction and Valsalva maneuver. Neurourol Urodyn. 2006;25: 148-155.
- Hides J, Wilson S, Stanton W, et al. An MRI investigation into the function of the transversus abdominis muscle during ‘‘drawing-in’’ of the abdominal wall. Spine. 2006; 31:E175-178.
- Ainscough-Potts AM, Morrissey MC, Critchley D. The response of the transverse abdominis and internal oblique muscles to different postures. Man Ther. 2006; 11:54-60.
- Richardson CA, Hodges P, Hides JA. Therapeutic Exercise for Spinal Segmental Stabilization in Low Back Pain: Scientific Basis and Clinical Approach. 2nd ed. Edinbur gh, UK: Churchill Livingstone; 2004.
- Stokes M, Rankin G, Newham DJ. Ultrasound imaging of lumbar multifidus muscle: nor mal reference ranges for measurements and practical guidance on the technique. Man Ther. 2005;10:116-126.
- Hodges PW, Pengel LH, Herbert RD, Gandevia SC. Measurement of muscle contraction with ultrasound imaging. Muscle Nerve. 2003; 27:682-692.
- Valera F, Minaya F, Sánchez JM. Efectividad de la Electrólisis Percutánea Intratisular (EPI®) en las tendinopatías crónicas del tendón rotuliano. Revista Fisioterapia. In press.
- Sanchez-Ibañez JM , Pujol M, Polidori F, Marco J, Valera F, Minaya F: A New Minimally invasive technique for treating plantar fasciosis using ultrasound guided percutaneous electrolysis (EPI®). Foot & Ankle Specialist. In press.
- Sanchez-Ibañez JM , Roldan J, Polidori F, Pujol M, Marco J, Valera F, Minaya F. The use of percutaneous electrolysis with ultrasound guided the treatment of chronic patellar tendinosis.A prospective analysis. Sports Medicine, Arthroscopy, Rehabilitation, Therapy & Technology. In press.
- ESSR Ultrasound Group Protocols. Musculoskeletal Ultrasound Technical Guidelines: Knee. [Consulta: 26 jul. 2010].
- Ohberg L, Lorentzon R, Alfredson H. Neovascularisation in Achilles tendons with painful tendinosis but not in normal tendons: an ultrasonographic investigation. Knee Surg Sports Traumatol Arthrosc. 2001;9:233-238.
- Alfredson H, Ohberg L, Forsgren S. Is vasculo-neural ingrowth the cause of pain in chronic Achilles tendinosis? An investigation using ultrasonography and colour Doppler, immunohistochemistry, and diagnostic injections. Knee Surg Sports Traumatol Arthrosc. 2003; 11:334-338.
- Kalra N, Seitz AL, Boardman Iii ND, Michener LA. Effect of posture on acromiohumeral distance with arm elevation in subjects with and without rotator cuff disease using ultrasonography. J Orthop Sports Phys Ther. 2010 Oct;40(10):633-40.
- Langevin HM, Rizzo DM, Fox JR, Badger GJ, Wu J, Konofagou EE, Stevens-Tuttle D, Bouffard NA, Krag MH. Dynamic morphometric characterization of local connective tissue network structure in humans using ultrasound. BMC Syst Biol. 2007 Jun 5;1:25.
