Autor:
David Hernández Jiménez
Diplomado en Fisioterapia en posesión del C.O.
INTRODUCCIÓN
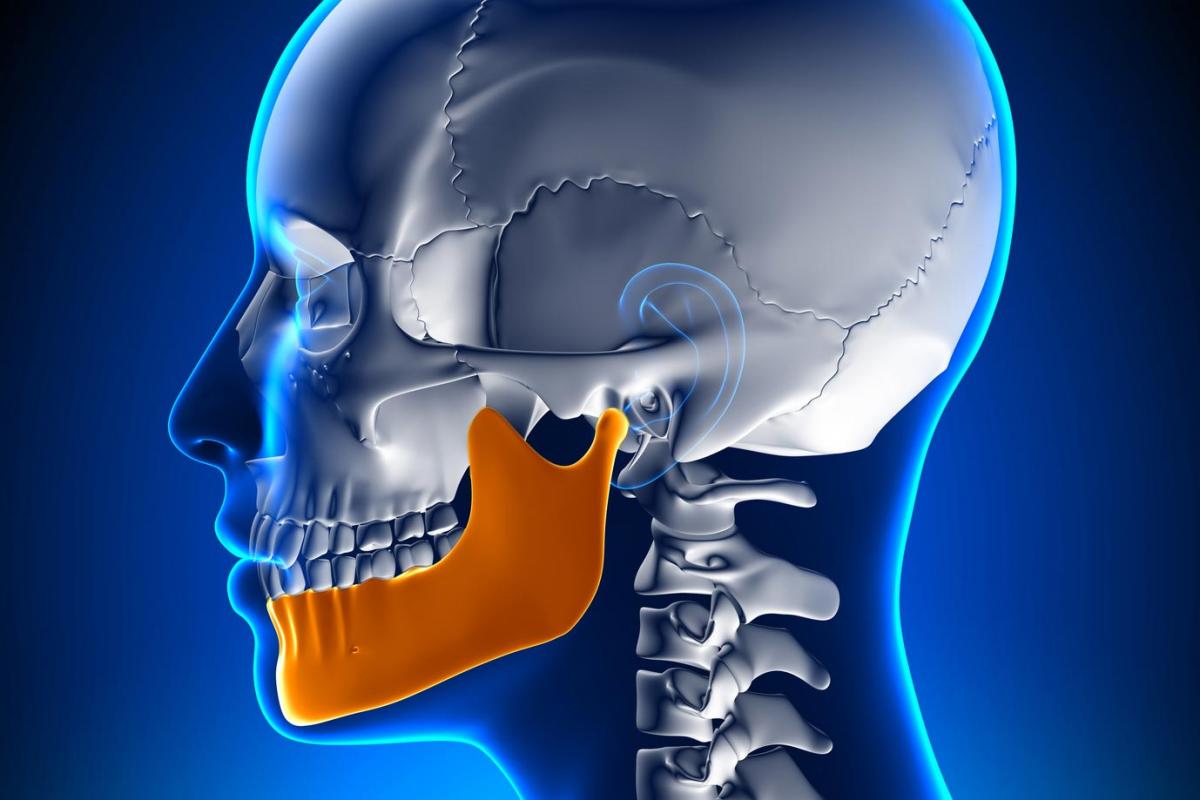
La articulación temporomandibular (ATM) es una articulación poco conocida dentro del ámbito de la Fisioterapia y Rehabilitación, tanto en su anatomía como en su biomecánica; en comparación con otras articulaciones del cuerpo.
La ATM es una articulación que establece una conexión perfecta y en delicada armonía entre la mandíbula y el cráneo. En ella se van a articular el cóndilo de la mandíbula con la fosa articular del hueso temporal, en la base del cráneo. Son dos articulaciones simétricas, una en el lado derecho y otra en el lado izquierdo del cráneo, que permiten hacer movimientos de abertura/cierre de la boca, desplazamientos laterales y anteroposteriores. Siendo fundamental para un gran número de actividades como la alimentación, fonación, masticación, respiración, expresión facial, …
Su correcto funcionamiento no va a depender de ellas dos solas, sino que intervienen un conjunto de músculos, ligamentos, componentes nerviosos, pero su mayor dependencia va a ser la oclusión dental, es decir, la relación existente entre las piezas dentarias superiores e inferiores al cerrar la boca.
La disfunción temporomandibular (DTM) se va a presentar cuando una, o ambas ATM no funcionen de forma correcta y coordinada, ya sea por motivos propios de la articulación (la propia articulación, musculatura masticatoria), o por tensiones adyacentes a las mismas. Como síntomas principales de la DTM tenemos: dolor y aumento de la sensibilidad en la región temporomandibular (es la causa más importante de dolor no dental en la región orofacial), dolor facial difuso, limitación y/o asimetría en la abertura de la boca y sensación de bloqueo en sus movimientos, ruido articular, zumbido de oídos, dolor facial, craneocervical, cefaleas y afectación de la musculatura masticatoria, supra e infrahioidea. 1-2
De todos ellos, el síntoma más relevante y llamativo de la DTM es la presencia de un ruido articular al inicio, durante o al final del movimiento de la ATM; acompañado o no de dolor. Tanto es así que el 21 % de la población adulta presenta ruido articular39.
Respecto al dolor, Rodriguez O, Gutierrez M y Nocedo C44, obtuvieron valores de dolor muscular del 54,7% y el dolor de la ATM en 48,4% en los pacientes encuestados.
Con respecto a la palpación dolorosa de la musculatura masticatoria se obtuvo una mayor frecuencia en el músculo pterigoideo externo (75,4%), masetero (63,1%), pterigoideo interno (63,1%) y temporal (64,6%)45.
EPIDEMIOLOGÍA
En España hay pocos estudios que muestren la prevalencia de la DTM en la población. Entre los que hay, cabe destacar el realizado por Tapias Ledesma y cols 3, en el que se pone de manifiesto una prevalencia en torno al 47% en la población general. De los pacientes encuestados, un 38 % presentaban al menos uno de los síntomas de la DTM. Varias encuestas realizadas, ponen de manifiesto la presencia de ruidos articulares en las ATM en un 50% de población. De todos ellos, la gran mayoría no consultan ni intentan solventar dichos problemas, al no interferir en su vida normal5. Afecta más a las mujeres que a los hombres, en una proporción 3:1, hasta alcanzar 9:1 según diferentes autores.
En otra encuesta del Sistema Nacional de Salud Oral realizada en España concluyó que, a los 12 años de edad, el 6.3% presentaba ruidos articulares en la ATM; en los mayores de 15 años un 9.4%, de 35 a 44 años un 14.77%, y un 23% en el grupo de edad comprendido entre los 65 a 74 años. La limitación de la abertura era del 4.5% en el grupo de edades comprendidas entre los 35 a 44 años4.
La DTM ha demostrados ser una causa importante de ausentismo laboral6 y de disminución de la productividad en el trabajo, por lo cual debe recibir una mayor atención, al igual que otras patologías, al producir un impacto negativo en los individuos.
Por todo ello, y por la relevancia que está teniendo en la actualidad la DTM en el dolor oro-facial y craneocervical, es importante dar con una respuesta terapéutica eficaz para el correcto manejo de este problema, así como, lograr una disminución de sus repercusiones, ya no presentes, sino futuras en la población general.
DISFUNCIÓN TEMPOROMANDIBULAR
Como se ha descrito con anterioridad, la DTM se pone de manifiesto una mala coordinación en el movimiento de las ATM, dicha alteración puede deberse a dos factores principales, un problema muscular (sobre todo de la musculatura masticatoria), o por un problema articular (en relación al movimiento coordinado del cóndilo mandibular y el menisco presente).
El origen de dicho problema no está muy claro, pero se apunta a una vía multifactorial. Durante años se apostó por la mala oclusión dental como un posible origen de la DTM, pero se ha desechado al publicarse estudios que ponen de manifiesto que un tratamiento oclusal con férulas no mejora los síntomas de los pacientes 7,8.
Dentro de los factores desencadenantes podemos tener microtraumatismos, macrotraumatismos, anormalidades del disco articular y de las superficies articulares, hábitos parafuncionales como el bruxismo, ansiedad, estrés, y otras situaciones que puedan provocar inflamación, daño capsular, dolor o espasmo muscular (como morder objetos, masticación unilateral, abrir la boca de forma exagerada y prolongada, masticar chicle con regularidad, el tratamiento con órtesis dentales)48.
De todos ellos, según Castillo R y cols43, el más frecuente asociado a la DTM es el bruxismo, seguido por la masticación unilateral y la mordedura de labios, lengua y carrillos.
Sobre la masticación unilateral, Martínez y col46, establecen en su estudio, que el 78% de las personas encuestadas mastican más por un lado que por los dos. Esto puede provocar un desequilibrio en ambas ATM , y como consecuencia de ello, una posible DTM.
Diversos autores han estudiado la relación entre las alteraciones posturales y la DTM, y han observado que los niños con DTM presentaban un posicionamiento anterior de la cabeza y los hombros desalineados, y una relación entre el desnivel de los hombros y la hiperactividad de los músculos de la masticación 9,10.
En este sentido, hay autores que consideran que la posición de la cabeza es la que determina la posición del cuerpo, dado que el alineamiento y la respuesta espacial del cuerpo depende de la orientación de tres planos: la horizontalidad de los ojos, la perpendicularidad de los canales semicirculares y el plano oclusal 11.
Autores que ponen de manifiesto la íntima relación entre la postura corporal y el sistema estomatogmático:
-
Capurso et12 al mostraron que, en pacientes con mala oclusión severa, la postura de la cabeza y del cuello hacia adelante era la alteración postural más común.
-
Yoshin et13 al concluyen que la pérdida de una zona de soporte oclusal además de alterar la función estomatognática, afecta a la postura corporal. Siendo la afectación postural más frecuente la cabeza hacia delante y abajo, inclinada hacia el lado de la pérdida oclusal.
-
Takahashi Y14 refiere que cuando una zona de soporte oclusal se pierde, la información de los receptores propioceptivos de los músculos masticatorios y de la ATM es modificada. Dicha información alterada afecta a los músculos del cuello a través del nervio trigémino, con las consecuentes alteraciones posturales.
-
Robison16 fue de los primeros investigadores en demostrar a través de estudios electromiográficos, la relación existente entre el posicionamiento de la cabeza y la actividad de los músculos masticatorios.
-
Bogduk17 puso en evidencia que la posición adelantada de la cabeza ocasiona un acortamiento y mayor tensión de la musculatura cervical posterior, lo que puede llevar a provocar cambios en la oclusión dental.
-
Rocabado18 señala que hasta un 70% de los pacientes con mala oclusión dental tienen un posicionamiento adelantado de la cabeza; y que más de un 70% de los pacientes con disfunción craneocervical, van a asociar trastornos en la ATM.
-
Goldstein et al19 demostraron la influencia de la postura de la cabeza sobre los movimientos mandibulares.
-
García et al22 demostraron que la postura global interfiere en la posición de la cabeza, la cual es directamente responsable de la postura de la mandíbula.
-
Martín-Palomino P, Martínez A, De la Cruz J23; en su investigación hacen referencia a que una modificación de la posición, tanto del maxilar, la mandíbula y, por tanto, del plano oclusal, repercute en el equilibrio de la cabeza.
-
Discacciati M et al24 demuestran que existe una alta correlación entre las actitudes posturales alteradas y las alteraciones del plano oclusal.
-
Fuentes et al25 demostraron que los individuos que presentan un desequilibrio a nivel de la pelvis, presentan una mayor sensibilidad a la palpación de los músculos temporal y masetero.
-
Hansson26 afirma que el desequilibrio de la pelvis puede causar DTM.
-
Bergbreiter27 relata que existe una mayor presencia de ruido articular en el lado del cuerpo que presenta un MI acortado.
-
Farías et al28 observaron que la mayoría de los pacientes tienen la cabeza girada y/o inclinada y el hombro elevado para el lado de la ATM que sufría una mayor alteración. También verificaron que los pacientes que presentaban la cabeza en posición anterior, rectificación de la columna cervical y dorsal, y aumento de la lordosis lumbar. Tenían la pelvis en anterversión, las rodillas valgas y los pies planos.
-
Ricard29 afirma que las alteraciones posturales originan hiperactividad muscular pueden variar la relación anatómica normal entre la cabeza, cuello y cintura escapular, ocasionando dolor y disfunciones craneomandibulares.
-
Hay autores 52 que describen repercusiones craneomandibulares derivadas de las restricciones de movilidad vertebral; además se han constatado valores superiores en la máxima apertura oral cuando se realiza con el raquis cervical en extensión, frente a la apertura realizada en flexión cervical.
-
La Touche R et al41 investigaron el efecto de la movilización cervical sobre los músculos de la ATM llegando a la siguiente conclusión: el tratamiento de tanto el cuello como de la ATM, mejora los síntomas de la otra; con lo que concluye que los dos trastornos están íntimamente ligados.
-
Fernández de las Peñas C et al42 realizaron un estudio para comprobar la relación existente entre la musculatura masticatoria y la isquiotibial en paciente con DTM; observaron que los pacientes con DTM conseguían mejorar la abertura de la boca y aumentaron los valores del umbral de dolor a la presión, al tratar la musculatura isquiotibial.
-
Cándido A y col47 mencionan en su estudio que las alteraciones posturales pueden estar relacionadas con las DTM.
-
Valentino et al49 describen la relación entre el plano oclusal y el arco plantar mediante un estudio electromiográfico en el que observaron que el tono de la musculatura paravertebral, los maseteros y los temporales se modifica proporcionalmente según se modifique la presión que recibe el arco plantar y según la oclusión dental.
-
Bracco et al50 describen modificaciones en la posición del centro de gravedad corporal al modificar la posición en el plano sagital de la mandíbula.
-
Algunos autores51-52 ponen de manifiesto las relaciones existentes entre la postura y la posición de la mandíbula, de tal forma que la prognatia mandibular favorece el avance del centro de gravedad corporal, mientras que al retrognatia mandibular induce al retroceso del mismo; modificándose la distribución del peso que reciben los pies.
-
Un estudio realizado en Italia53 mostró que la deglución era capaz de modular el control postural y de ser un factor determinante en síndromes posturales que si no son interceptados en el momento oportuno, pueden dar lugar a desequilibrios musculoesqueléticos.
-
Pacientes con escoliosis idiopática muestran mayor frecuencia de maloclusiones que los pacientes del grupo de control54.
Por todo ello, resulta obvio que es indispensable interpretar las DTM desde un punto de vista más global, para poder determinar si dichos trastornos posturales son causa o consecuencia de estos desajustes.
De las diferentes alteraciones posturales, uno de los más importantes en relación con la afectación de la musculatura masticatoria, es la posición anteriorizada de la cabeza y los hombros, descrita entre otros por Travell and Simons15.
Las principales características clínicas de este síndrome tendríamos15,20:
1.- Los músculos suboccipitales, cervicales posteriores, trapecio superior y esplenio de la cabeza se contraen y se acortan para llevar la cabeza hacia la extensión y permitir que los ojos miren hacia delante. El ECM y esplenio del cuello también aumentan su tensión.
2.- la columna cervical puede estar hiperextendida, aunque lo más frecuente es observar una pérdida de la lordosis fisiológica.
3.- También podemos encontrar tensión en la articulación occipito-atloidea al encontrarse el occipital en posición de extensión relativa con respecto a C1.
4.- Los músculos supra e infrahioideos se sitúan en posición de estiramiento, creando a su vez, ligeras fuerzas de tensión hacia abajo sobre la mandíbula, el hueso hioides y la lengua. Como consecuencia, las musculaturas elevadoras de la mandíbula se van a contraer de forma refleja para mantener la boca cerrada, y así, contrarrestar la acción de dichos músculos.
5.- Esta posición adelantada de la cabeza, causa un aumento de la presión intraarticular de las ATM, lo que puede provocar desajustes y alteraciones en la correcta movilización de sus componentes articulares (cóndilo y menisco); pudiendo contribuir a la aparición de chasquidos articulares.
6.- La tensión muscular provocada por el posicionamiento adelantado de la cabeza, ayuda a la aparición de puntos gatillo en toda la musculatura anteriormente nombrada.
A parte de este síndrome, existen otras alteraciones posturales que pueden influir en la aparición de DTM, como pueden ser:
- Asimetrías corporales, como, por ejemplo, una torsión pélvica debida a una dismetría en los MMII. Apoyando esta idea, tenemos estudios que ponen de manifiesto un incremento de la actividad electromiógrafica de los músculos masetero y temporal en dismetrías de MMII a partir de los 0.3 cm21.
A lo anterior, le debemos añadir que la postura columna depende de varios factores como son: la relación entre la columna y la musculatura que se inserta en ella; la relación entre el plano oclusal y la musculatura craneomandibular; y el equilibrio de los MMII con un apoyo normal.
Por todos estos estudios quedaría justificada que las alteraciones posturales determinan el posicionamiento de la cabeza, la cual influye en el correcto ajuste de la mandíbula. Por este motivo, los desajustes posturales van a representar un factor de riesgo para el desarrollo de alteraciones craneomandibulares.
CONTROVERSIAS DEL TRATAMIENTO DE LAS DTM
En la actualidad, el campo de la Fisioterapia, nos ofrece múltiples herramientas que nos van a capacitar para el correcto tratamiento de las DTM, similares a los que se emplean en otras disfunciones y patologías del sistema musculoesquelético. Pero debido a la influencia que tienen en la salud, como en la calidad de vida de los pacientes; se plantea la necesidad de dar con un tratamiento, o combinación de varios, que nos permita dar una respuesta satisfactoria a la demanda de nuestros pacientes.
La eficacia de los diferentes tipos de tratamientos que se emplean en la actualidad en las DTM es muy controvertida, según refleja Mesa Jiménez30 en su artículo, en el que se apuesta por una combinación de educación, terapia manual, ejercicios terapéuticos, acupuntura/punción seca, y cuando sea necesario, el uso de órtesis intraorales; con el objetivo de mejorar los síntomas, no a corregir una disfunción mecánica de ambas ATM.
La eficacia del empleo del ultrasonido en combinación con la corriente diadinámicas fue estudiada por la Dra. Heana Grau León et al32, obteniendo que son eficaces en el tratamiento del dolor muscular y articular, aunque sólo sea en la primera fase del tratamiento.
Otros autores, como Ana Rodríguez Jiménez et al31, apuestan por la efectividad de la terapia manual sobre los síntomas de las DTM. Además, al existir una estrecha relación entre el raquis cervical y la ATM, la terapia manual en el raquis mejora la apertura de la boca y los síntomas de la ATM; siendo capaz, por sí misma, de mejorar las DTM.
Como respecto a la movilización de la ATM, tanto con técnicas intraorales como extraorales, Ismail y cols33, realizaron un estudio en el que observaron que pacientes con limitación de abertura de la boca asociado a dolor temporomandibular, las técnicas de movilización asociadas al uso de férulas resultaron ser más eficaces que el empleo sólo de las férulas.
Respecto al uso de la terapia manual en las DTM, hay más controversia. Así tenemos autores como Carmeli y col34 que afirman que el uso combinado de terapia manual con ejercicios para la ATM es más eficaz que el empleo de una férula. Otros como Brantingham y cols35 afirman que el tratamiento manipulativo es eficaz a corto plazo (3-6 meses).
En el mismo sentido se manifiesta Rodríguez Jiménez Al y cols36, que es su estudio de la eficacia de la terapia manual, afirma que la terapia manual mejora de forma significativa los síntomas de las DTM, especialmente la Osteopatía, tanto articular como de tejidos blandos. Y que, al existir una estrecha relación entre la ATM y el raquis cervical, se observa que la terapia en él, mejora la abertura de la boca y los síntomas de la ATM. Esta relación al revés, también se produce.
Este punto de vista también es compartido por Mansilla P y Boscá JJ38, que es su estudio sobre la manipulación osteopática de la charnela occipito-atlo-axoida, muestra que después de manipular la charnela, los pacientes con limitaciones en la apertura de la boca, presenta de forma inmediata una mayor amplitud y menos sensibilidad dolorosa a la palpación del pterión.
Según Rodríguez Jiménez Al40, en su revisión bibliográfica sobre la terapia manual osteopática en las DTM, llega a la conclusión de con la aplicación de las diferentes técnicas osteopáticas, los pacientes logran un aumento en la apertura de la boca, mejoras en los umbrales de dolor de los puntos gatillo miofasciales, reducción de la medicación a ingerir, disminución de los dolores de cabeza, aumento de la funcionalidad del raquis cervical.
Comparando la Osteopatía con la Fisioterapia convencional, tenemos un estudio de Cuccia et al37, en el que constata que las dos terapias presentan resultados similares en cuanto a reducción de dolor y aumento de movilidad, diferenciándose en que el grupo que recibió un tratamiento osteopático tuvo que tomar menos medicación analgésica y relajantes musculares.
Sobre el uso de acupuntura y punción seca para el tratamiento de las DTM, parece ser que es beneficiosa y tener una eficacia superior al resto de terapias usadas30.
Como consecuencia de todo lo anterior, tanto la eficacia como a la efectividad del uso de las diferentes técnicas y/o terapias físicas empleadas para el tratamiento de las DTM, sigue estando muy controvertida. Lo que sí se puede asegurar es que como estructura musculoesquelética que es la ATM, puede y debe beneficiarse de todas y cada una de las técnicas aplicadas dentro del ámbito de la Fisioterapia. Para lo cual, el fisioterapeuta debe tener muy clara tanto la anatomía, la biomecánica y la patología de esta región. Además de precisar una estrecha colaboración entre el fisioterapeuta y el odontólogo o cirujano maxilofacial.
PROPUESTA DE UN TRATAMIENTO GLOBAL PARA LAS DTM.
En el tratamiento de las alteraciones craneomandibulares se deberá considerar la postura global del paciente y deberá estar basado en la correcta evaluación de la biomecánica corporal.
Las influencias posturales craneomandibulares se relacionan con la posición de la cabeza y de la mandíbula, la oclusión y la dinámica mandibular, además de con alteraciones podálicas, según se acaba de constatar por los estudios anteriormente enunciados.
En el mantenimiento de la postura intervienen diferentes sistemas como el oclusal, el aparato vestibular, la propiocepción plantar y el estomatognático. La mayoría de las investigaciones establecen algún tipo de correlación entre el tipo de oclusión, la existencia de síntomas a nivel de las ATM y el desequilibrio postural.
Lo que si nos debería quedar claro, es que toda propuesta de tratamiento de las DTM, debería tener un tratamiento postural, en el que se incluyera una normalización de la pelvis por las posibles dismetrías funcionales o anatómicas de los MMII, una corrección de la charnela occipito-atlo-axoidea; asociado con una serie de técnicas específicas para las ATM para restablecer su correcta biomecánica y normalizar el tono de toda la musculatura masticatoria; consiguiendo una mejoría de los síntomas iníciales de la DTM.
1.- Bessa-Nogueira RV, Vasconcelos BC, Niederman R. The methodological quality of systematic reviews comparing temporomandibular join disorder surgical and non-surgical treatment. BMC Oral Health. 2008; 8:27.
2.- Yap A. Temporomandibular Disorders. NUH Lifeline. 2001 Dec.
3.- Tapias Ledesma MA, Martinez Dominguez C, Muñoz García JC, Hernández-Barrera V. Factors associated with temporomandibular disorder in a health centre´s population. Aten. Primaria 2008;40(4):209-210.
4.- Noguerol B LJ, Sicilia A, Follana M. La salud Bucodental en España 1994. Antecedentes y perspectivas de futuro. Madrid: Ediciones Avances Médico Dentales; 1995.
5.-Bermejo Fenoll A. Desordenes temporomandibulares. Madrid: Science Tools; 2008.
6.- Díaz Cabezas R, Maruenda Mejía F, Sáenz X. Estudio epidemiológico del dolor crónico en Caldas, Colombia (Estudio Dolca). Acta Méd Colomb. Septiembre de 2009; 34(3): 96,102.
7.- De Felício CM, Melchior Mde O, Ferreira CL, Da Silva MA. Otologic symptoms of temporomandibular disorder and effect of orofacial myofunctional therapy. Cranio. 2008; 26(2): 118-125.
8.- Cuccia AM, Caradonna C, Caradonna D. Osteopathic manual therapy versus convencional conservative therapy in the treatment of temporomandibular disorders: a randomized cotrolled trial. J Bodyw Mov Ther. 2010; 14(2):179-184.
9.- Braccialli, L.M.P; Vilarta R. Postura corporal: reflexoes teóricas. Fisioter. Mov (2001); 14:65-71.
10.- Chessa G, Marino A, Dolci A. Baropodometric examination for complete diagnosis of patients with cranio-cervico-mandibular disorders. Minerva Stomatologica (2001); 50:271-8.
11.- Heinrich S. The role of physical therapy in craniofacial pain disorders: an adjunct to dental pain management. The Journal of craniomandibular practice 1991;9(1):71-5.
12.- Capurso U, Garino GB, Verna CA. Parametri postural cefalometrici e malaocclusioni dentarie. Mondo Ortod 1989; 14:345-9.
13.- Nobili A, Adversi R. Relationship between posture and occlusion: a clinical and experimental investigation. The Journal of Craniomandibular practice 1996;14(4):274-85.
14.- Takahashi Y. A study on the influence of occlusal positions on posture control. Nihon Univ. Dent J 2001; 75:281-9.
15.- Simons D, Travell J, Simons L. Dolor y disfunción miofascial. El manual de los puntos gatillo Volumen I. Mitad superior del cuerpo. 2ª Ed Madrid: Editorial Médica Panamericana, 2002.
16.- Robison MJ. The influence of head position on temporomandibular joint. J Prosthet Dent 1966; 16:169-72.
17.- Bogbuk N. Cervical causes of headache and dizziness. En: Grieve G, editor. Modern Manual Therapy: The vertebral column. 2ª ed. New York: Churchill Livingtone, 1986.
18.- Rocabado M. Biomechanical relationship of the cranial, cervical and hyoid regions. J Craniomandibular Pract 1983; 3:62-6.
19.- Goldstein DF, Kraus SL, Willians WB, Glasheen-Wray MB. Influence of cervical posture on mandibular movement. J Prosthet Dent 1984; 52:421-6.
20.- B Rodríguez Romero, J Mesa Jiménez, G Paseiro Ares, Mª L González Doniz. Síndromes posturales y reeducación postural en los trastornos temporomandibulares. Revista Iberoamericana de Fisioterapia y Kinesiologia.2004;7(2):83-98.
21-. Tallgren A, Solow B. Long term changes in hyoid bone position and Cranio-cervical posture in complete denture wearers. Acta Odontol Scand 1984; 42:257-67.
22.- García, E Wanderley, F Mussilino de queiroz, A y Diaz-Serrano. Alteraciones posturales y su repercusión en el sistema estomatológico. Acta odontología venezolana, vol. 46, N.º 4, p.517-552.
23.- Martín Palomino, P Martínez, A y De la Cruz. Relación entre la curvatura de las vértebras cervicales, la posición de la cabeza y las diferentes maloclusiones. Revista Científica dental, 3(2),113-118.
24.- Discacciati de Lértora, M S Lértona, Quintero de Lucas. Relación entre actitudes posturales y maloclusiones observadas en niños de 5 a 10 años que asisten a la Escuela Arturo Uslar Pietri en Maturín, Edo. Monagas. Revista latinoamericana de ortodoncia y ondontopediatria. Caracas – Venezuela (2006).
25.- Fuentes R. F.; Freesmeyer W.; Henríquez P.J. Influencia de la postura corporal en la prevalencia de las disfunciones craneomandibulares. Rev. Med. Chile (1999); 127:1079-85.
26.- Hansson T.; Christensen-Minor C; Wagnon-Taylor D. Physical therapy in craniomandibular disorders. Quintessenz-Verlag: Berlin. 1992.
27.- Bergbreiter C. Untersuchung über die zusammenhänge zwischen der fehistatik und den funktionellen befunden des craniomandibulären systems. Zahnmed Diss: Tübingen. 1993.
28.- Farias A.C.R.; Restani-Alves V.C.; Gandelman H. Estudo da relacao entre a disfuncao da articulacao temporomandibular e as alteracoes posturais. Rev. Odonto. UNICID (2001); 13:125-33.
29.- Ricard F (2005). Tratado de Osteopatía Craneal. Articulación Temporomandibular: Análisis y tratamiento ortodóntico. 2ª edición. España-Madrid.
30.- Mesa Jiménez, Torres Cueco R, Fernández de las Peñas C. Fisioterapia en el tratamiento de la disfunción temporomandibular: una aproximación desde la patología a la guía clínica. Rev. Soc. Esp. Dolor (2014);21(supl. II):14-27.
31.- Ana I Rodríguez Jiménez, Gemma V Espí-López, Yolanda Langa Revert. Efectividad de la terapia manual en los trastornos temporomandibulares. Rev. Mex Med Fis Rehab 2014;26(3-4):82-93.
32.- Dra. Heana Grau León, Dra. Lourdes de los Santos Solana, Dra. Jeheney García. Corrientes diadinámicas y ultrasonido en el tratamiento de las disfunciones temporomandibulares. Rev. Cubana Estomatol (1998);35(3):80-5.
33.- Ismail F, Demling A, Hessling K, Fink M, Stiesch-Scholz M. Short-term efficacy of physical therapy compared to splint therapy of arthrogenous TMD. J Oral Rehabil 2007;34(11):807-13.
34.- Cameli W SS, Blommenfeld I. Comparative study of repositioning splint therapy and passive manual range of motion techniques for anterior displaced temporomandibular discs with unstable excursive reduction. Physiotherapy Theory and Practise 2001; 87:26-36.
35.- Brantingham JW, Cassa TK, Bonnefin D, Pribicevic M, Robb A, Pollard H, et al. Manipulative and multimodal therapy for upper extremity and temporomandibular disorders: A systematic review. J Manipulative Physiol Ther 2013;36(3):143-201.
36.- Rodríguez Jiménez Al y cols. Efectividad de la terapia manual en los trastornos temporomandibulares. Rev. Mex Méd Fis Rehab 2014;26(3-4):82-93.
37.- Cuccia AM, Caradonna C, Annunziata V, Caradonna D. Osteopathic manual therapy versus conventional conservative therapy in the treatment of temporomandibular disosders: A randomized controlled trial. (2010) Journal of Bodywork & Movement Therapies14, 179-184.
38.- Pilar Mansilla Ferragud, Juan José Boscá Gandía. Efecto de la manipulación de la charnela occipito-atlo-axoidea en la apertura de la boca. Osteopatía científica. 2008;3(2):45-51.
39.- Bergman H, Anderson F, Isberg A. Incidence of temporomandibular joint changes alter whiplash trauma: A prospective study using MR imaging. AJR Am J Roentgenol. 1998; 171:1237-43.
40.- Rodríguez Jiménez Al y cols. Efectividad de la terapia manual en los trastornos temporomandibulares. Rev. Mex Med Rehab 2014;26(3-4):82-93.
41.- La Touche R, Fernández de las Peñas C, Fernández-Carnero J, Escalante K, Angulo Diaz Parreño S, París Alemany A et al. The effect of manual therapy and exercise directed at the cervical spine on pain and pressure pain sensibility in patients with miofascial temporomandibular disorders. J Oral Rehabil.2009;36(9):644-652.
42.- Fernández de las Peñas C, Fernández Carnero J, Casares García G. Relación entre la musculatura isquiotibial y masticatoria en pacientes con disfunción craneomandibular. Estudio controlado y aleatorizado. Quintessence. Publicación Internacional de Odontología, 2004 MAR; XVII (3): 169-175.
43.- Castillo R, Reyes A, González M, Machado M. Hábitos parafuncionales y ansiedad versus disfunción temporomandibular. Rev. Cubana Ortod. 2001;16(1):14-23.
44.- Rodríguez O, Gutiérrez M, Nocedo C. Manifestaciones clínicas en pacientes con bruxismo de la Policlínica Pedro del Toro Saad. Correo científico Médico de Holguín 2008;12(2).
45.- Quintero M, Espinosa I, Martínez J, Vargas H. Características bucodentales de pacientes con TTM. Rev. Med Inst Mex Seguro Soc 2009;47(2):189-192.
46.- Martínez I, Toledo T, Prendes A, Carvajal T, Delgado A, Morales J. Factores de riesgo en pacientes con DTM. Rev. Med electron 2009;31(4).
47.- Cándido A, Bigaran De Lima E, Ribeiro M, Rabelo J, Da Silva L. Entrenamiento de postura en pacientes portadores de DTM. Acta odontol venez 2007;2(45):302-305.
48.- La O N, Corona M, Rey B, Arias Z, Perdomo X. Gravedad de la DTM. MEDISAN 2006;10(2).
49.- Valentino B, Fabozzo A, Melito F. The functional relationship between the oclusal plane and the plantar arches. An EMG study. Surg Radiol Anat. 1991;13:171-4.
50.- Bracco P, Deregibus A, Piscetta R. Effects of different jaw relations on postural stability in human subjects. Neurosci Lett. 2004;356:228-30.
51.- Moya H, Miralles R, Zuniga C, Carvajal R, Rocabado M, Santander H. Influence of stabilization oclusal splint on craneocervical relationships. Part I: Cephalometric analysis. Cranio.1994;12:47-51.
52.- Korr IM, Propioceptors and somatic dysfuntion. J Am Osteopathic Assoc.1991;74:638-50.
53.- Padrós Serrat E. Cómo cuantificar las funciones y la postura en la consulta de ortodoncia. Ortodoncia Clínica.2004;7(4):174-204.
54.- Ben-Bassat Y, Yitschaky M, Kaplan L, Brind I. Occlusal patterns in patients with idiopathic scoliosis. Am J Orthod Dentofacial Orthop.2006;130:629-33.
