Autora:María Manrique Navarro
ÍNDICE
1.1.4 MODIFICACIONES BIOMECÁNICAS: 7
1.2.1 LOS PRINCIPALES ÓRGANOS PROPIOCEPTIVOS. 8
CONCLUSIONES
Agradecimiento a todos los que participaron de manera directa o indirectamente, haciendo posible que acabe este trabajo, a los pacientes que estuvieron dispuestos en todo momento y a las personas que leyeron, opinaron, corrigieron y me dieron ánimo.
Gracias a mi familia por confiar siempre en mí y apoyarme en todas mis decisiones.
“<< El presente trabajo no es más que una pequeña parte del deseo de lograr un sueño…
… y del esfuerzo que supone alcanzarlo>>”
María Manrique. 2012
INTRODUCCIÓN:
En la actualidad, son muchos los autores que realizan estudios epidemiológicos para descubrir si existen relaciones entre los diferentes deportes y determinadas patologías. Algunas de estos estudios se basan en la recopilación de datos que proporcionan información acerca de las patologías más asiduas dentro de las diferentes especialidades deportivas (Murphy, 2003).
Una de las patologias mas frecuentes en el deporte es la rotura del ligamento cruzado anterior (LCA). Ramos Álvarez, J.J.; y col, han descrito que la rotura de ligamento cruzado anterior representa el 50% de las lesiones ligamentosas de rodilla. Dentro de las cuales el 75% se producen durante las actividades deportivas.
El propósito de algunas investigaciones es encontrar gestos deportivos frecuentemente asociados a la aparición de la lesión con el objeto de actuar y cambiar dichos gestos deportivos (Arnason et al., 2008, Cascallana, 2007, Hawkins et al., 2001, Martinez, 2008, Murphy et al., 2003, Paredes, 2004, Rahnama et al., 2002, Wong and Hong, 2005). Es importante destacar que la gran mayoría de estosestudios señalan el miembro inferior del deportista como la parte corporal de máxima incidencia lesiva.
Algunos autores destacan la importancia del trabajo propioceptivo tras una lesión articular (Cambisaca, 2008) , ya que en caso de lesión la información del sistema propioceptivo que llega al sujeto se ve disminuida o deteriorada. La restauración del correcto funcionamiento del sistema propioceptivo es crucial para evitar recidivas y restaurar la coordinación de movimientos en el ámbito deportivo.
El sistema propioceptivo puede entrenarse a través de ejercicios específicos para que responda con mayor eficacia. Dicho entrenamiento ayuda a mejorar la fuerza, coordinación, equilibrio, tiempo de reacción ante situaciones determinadas y, en el caso de lesión articular, ayuda a compensar la pérdida de sensaciones producidas por la lesión. El entrenamiento propioceptivo está principalmente indicado para disminuir el riesgo de que se vuelva a producir una lesión articular.
Es sabido también que el entrenamiento propioceptivo tiene una transferencia positiva de cara a acciones nuevas, similares a los ejercicios que hemos practicado. Por lo tanto, a través de éste, el atleta aprende a sacar ventajas de los mecanismos reflejos, mejora los estímulos facilitadores que aumentan el rendimiento y disminuye las inhibiciones que lo reducen. Reflejos como el de estiramiento, que pueden aparecer ante una situación inesperada, como por ejemplo ante una pérdida de equilibrio, se pueden manifestar de forma correcta, ayudando a recuperar el equilibrio, o incorrecta, provocando un desequilibrio mayor. Con el entrenamiento propioceptivo, los reflejos básicos incorrectos tienden a eliminarse para optimizar el movimiento de respuesta.
Algunos autores abogan por el efecto positivo de los ejercicios de propiocepción en la prevención de lesiones, con o sin experiencias previas de lesión articular (Bahr et al., 2007, Caraffa et al., 1996, Corral et al., 2005, Fresno et al., 2007, Martinez, 2008, Mascaró, 2009, Ruiz, 2004).
Aunque tal y como hemos mostrado hay diferentes estudios relacionados con el trabajo propioceptivos, hasta donde hemos podido saber, no existen estudios que relacionen el trabajo de propiocepción y la localización del centro de gravedad. Por lo tanto, a la hora de abordar el tema hemos querido centrarnos en la readaptación del paciente en fase postquirurgica del LCA trabajando la relación que existe entre la variablidad del centro de gravedad y la plataforma inestable en la que lo coloquemos.
BASES FISIOLÓGICAS:
La lesión del LCA es la lesión más frecuente y más grave de la rodilla y suele ocurrir después de un traumatismo directo o asociada a una lesión por desaceleración. Dada la importancia de una buena recuperación, debemos estudiar todos los componentes que intervienen en la lesión y la importancia que tiene el trabajo de la propiocepción para que no haya recidivas.
1.1 LCA:
Las lesiones del ligamento cruzado anterior (LCA) tienen lugar, habitualmente, en sujetos activos que, una vez intervenidos, pretenden retornar a la actividad deportiva en el menor tiempo posible (Forriol, 2008). Aunque habitualmente, nos guiamos por la experiencia clínica y por protocolos que nos indican la progresión, la decisión del momento de la reincorporación al deporte con datos de pruebas objetivas, exactas y precisas que valoren la función de la rodilla y nos indiquen la persistencia o no de déficits importantes.
La utilización de dinamómetros isocinéticos ha permitido determinar con mayor exactitud el déficit de fuerza de la extremidad. La isocinesia, sin embargo, valora un tipo de movimiento que suele ser muy diferente al que realiza la extremidad durante la práctica deportiva y no evalúa otros aspectos importantes como la coordinación, el equilibrio y la propiocepción.
Existen cuatro tipos diferentes de lesiones más comunes de rodillas en los deportistas:
1) Lesiones de menisco;
2) Esguince del ligamento lateral interno (LLI);
3) Lesiones del ligamento cruzado anterior (LCA);
4) Luxación de la rótula. Todas ellas provocan una para deportiva y un periodo de recuperación.
En nuestro trabajo nos vamos a centrar en la lesión del ligamento cruzado anterior, por lo tanto, describiremos y analizaremos su anatomía y biomecánica.
Los ligamentos cruzados de la rodilla son los encargados de regular la cinemática articular y los «órganos sensores» que informan de la musculatura periarticular influyendo sobre la posición de las superficies articulares, la dirección y la magnitud de las fuerzas y, también, de forma indirecta, sobre la distribución de las tensiones articulares.
Sin embargo, la primera obligación del ligamento cruzado anterior (LCA) es impedir el desplazamiento anterior de la tibia con relación al fémur y, en menor medida, controlar en carga la laxitud en varo, en valgo y la rotación (Inoue M, 1987) (Alm A, 1974); de hecho es una estructura estabilizadora en la rodilla de animales con poca inestabilidad rotacional.
La rotura del LCA, aislada o combinada con lesiones meniscales o de los ligamentos colaterales, producen cambios radiográficos degenerativos entre el 60 y el 90% de los pacientes, entre 10 y 15 años después de la lesión (Hughston JC, 1976) (Lidén M, 2008) y, aunque la falta del LCA no siempre produce una pérdida funcional importante, está indicada su reparación.
Especialmente en los deportistas debe repararse el ligamento roto no sólo para volver a su actividad deportiva sino, también, para prevenir el riesgo de rotura del menisco y evitar cambios degenerativos articulares (Shelbourne KD, 1994).
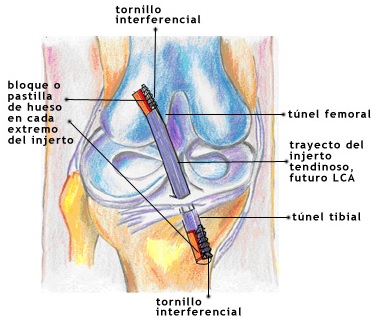
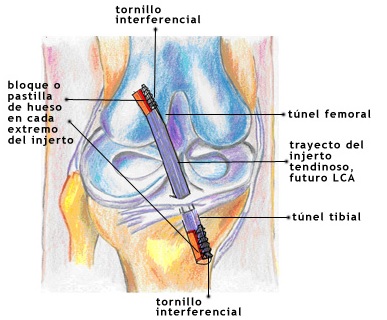
El LCA es un ligamento intraarticular que se inserta, distalmente, en el área prespinal de la cara superior de la extremidad proximal de la tibia para terminar, proximalmente, en la porción posterior de la superficie interna del cóndilo femoral externo. Está formado por numerosas fibras que absorben las solicitaciones de tensión durante el arco de movimiento de la rodilla.
1.1.2 FUNCIÓN:
Su función principales limitar la traslación anterior de la tibia sobre el fémur, pero contribuye,además, a la estabilización en varo o valgo excesivo y limita la hiperextensión(O´Connor, 2004).
1.1.3 MECANISMO DELESIÓN:
El mecanismo de lesión más frecuente, en el LCA, es la rotación del fémur sobre una tibia fija (pie apoyado) durante un movimiento de valgo excesivo o forzado (pivote). También es común la hiperextensión de la rodilla, aislada o en combinación con rotación interna de la tibia. Últimamente se han observado lesiones del LCA durante una flexión forzada de rodilla, por lo que puede considerarse un tercer mecanismo lesional.
En cualquier caso las estrategias y el objetivo común de la rehabilitación pre y/o post quirúrgicas es buscar el mejor nivel funcional para el paciente evitando el riesgo de una nueva lesión. Ambos se consiguen eliminando la inestabilidad, restaurando la movilidad, recuperando la fuerza y alcanzando e incluso mejorando las capacidades físicas previas a la lesión.
1.1.4 MODIFICACIONES BIOMECÁNICAS:
El paciente con lesión del LCA presenta diversas modificaciones biomecánicas (Torry et al., 2004; Williams et al., 2004):
a. Una alteración de la marcha en semiflexión, que le exige una mayor funcionalidad de la musculatura isquiotibial (aumento de la fuerza y prolongación de la acción muscular).
b. Alteración del torque flexo-extensor en fase de apoyo.
c. Deterioro muscular del cuádriceps, que le obliga a una serie de estrategias musculares dinámicas y estáticas para la estabilización de la articulación.
d. Limitación de la extensión y rotación de su rodilla, con la sobrecarga y posiblemente daño al cartílago y meniscos articulares.
e. Del mismo modo, la lesión del LCA determina modificaciones nerviosas, como son la disminución de la propiocepción y la kinestesia y la alteración del reclutamiento muscular (cuádriceps e isquiotibiales).
La propiocepción se define como una actividad compleja que incluye una interacción entre las vías sensoriales (sistema aferente que recibe información) y las motoras (sistema eferente que ejecuta movimiento).
Ha llegado a conocerse como el sistema sensorio-motor (Hewett et al., 2002).
Varios autores consideran que el LCA, además de estabilizador, tiene una función propioceptiva (sensorial). Diversos autores encontraron receptores sensoriales propioceptivos en las fibras del LCA, estableciendo una falta de correlación entre la insuficiencia del ligamento y la estabilidad funcional (Heroux & Tremblay, 2005; Hewett et al., 2002; Hogervorst & Brand, 1998; Pitman et al., 1992).
Los programas de rehabilitación de la rotura del LCA con o sin cirugía, han evolucionado notablemente. Sin embargo tras una revisión sistemática encontramos que la mayoría de los artículos consultados no detalla suficientemente la metodología utilizada, tan sólo describen los beneficios de las cargas sobre el injerto y su cicatrización. Los diferentes autores estudian la técnica quirúrgica que permita una rehabilitación acelerada, pero no profundizan en los detalles del proceso rehabilitador.
Recientes revisiones no encuentran resultados concluyentes que evidencien una diferente recuperación en función del programa de ejercicios utilizado:
(Barber-Westin, 1993) (Beynnon, 2002) (Bowen, 2004) (Brandsson, 2001) (Cascio, 2004) (De Andrade, 1965) (Drogset, 2002) (Ellen, 1999).
1.2. PROPIOCEPCIÓN:
Como hemos citado anteriormente, el entrenamiento propioceptivo, no debe ser solo para el deportista que tenga experiencias previas en los mecanismos de lesión, sino que debe servir para mejorar los procesos de activación en el aprendizaje para la prevención, y por tanto aplicarse en todos los deportistas con o sin experiencias previas de lesión articular, como trabajo de activación, reacción muscular.
1.2.1 LOS PRINCIPALES ÓRGANOS PROPIOCEPTIVOS:
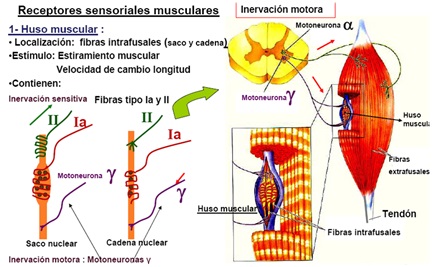
· El huso muscular;receptor sensorial situado dentro del músculo que se encarga de valorar la distancia que se alarga el músculo y a que velocidad lo hace. En caso de considerar la presencia de peligro genera una respuesta refleja contraria al movimiento de estiramiento muscular en forma de contracción llamada reflejo miotático.
· Órgano de Golgi;segundo receptor sensorial situado en los extremos distales del músculo (los tendones), cuya misisón es la de medir la tensión que se desarrolla en ellos fruto de la contracción muscular, así pues, cuando ésta sobrepasa un punto de peligeo para la supervivencia del tendón, genera una respuesta refleja contraria al reflejo miotático, relajando las fibras musculares tensionadas. En éste caso su respues no es del todo inmediata, sino que precisa un tiempo de latencia de 6 a 8 s.
· Receptores de la cápsula articular y ligamentos articulares;
· Receptores intrínsecos de la piel;
La base en la cual se estructuran los ejercicios propioceptivos (Perturbation Training), se basa en reducir el tiempo de activación muscular de la musculatura implicita en el equilibrio de la estructura de la rodilla, actuando tanto los receptores musculares como los ligamentoarticulares. Éxisten 4 fases de solicitaciones de respuesta muscular (Mascaró, 2008), en nuestro trabajo nos centramos en la 3ª fase en la cual la solicitación de activación muscular ante estímulos de aplicación pasa de una acción perturbadora rápida a una recuperación al estado original de manera lenta.
En el trabajo de acción lenta del equilibrio de la articulación, se busca una implicación sobre la musculatura agonista, mientras que en el trabajo de acción perturbadora rápida se persigue una acción agonista-antagonista. Así pues, debemos buscar un trabajo con enfoque dinámico, ya que las carácterísticas del deporte requieren acciones dinámicas; para ello trabajaremos en fases de equilibrio y desequilibrio.
1.3 CENTRO DE GRAVEDAD:
Constantemente se están produciendo cambios en el centro de gravedad del cuerpo humano, incluso con la respiración o circulación sanguínea. El cuerpo está realizando constantemente cambios y ajustes automáticos para que el centro de gravedad se mantenga sobre la base de sustentación. Estos pequeños cambios automáticos se realizan, básicamente, debido a los ajustes producidos por el centro de presión.
1.3.1 CENTRO DE PRESIÓN:
El centro de presión puede ser definido como el origen de la resultante de todas las fuerzas verticales existentes y transmitidas a través de la base de sustentación del sistema.
Debemos aclarar que no tiene que coincidir, necesariamente, con la proyección del centro de gravedad sobre la base de sustentación, ni con el centro geométrico de ésta. Su localización está condicionada por las fuerzas que aplica el sistema contra el suelo a través de su base de sustentación.
Si asumimos que el cuerpo humano se compone de un conjunto de sólidos rígidos articulados, cuando este sistema se encuentra en bipedestación, su equilibrio puede considerarse como un problema relacionado con el número de grados de libertad de movimiento en las articulaciones bajo la dirección del sistema nervioso central (Gianikellis, 1996).
Siguiendo a (Gurfinkel, 1983), tanto para el estudio del equilibrio del cuerpo humano en bipedestación , como en condiciones de pequeños desequilibrios , se puede decir que el sistema de estudio es similar a un péndulo invertido , con una masa concentrada en el extremo superior que pivota respecto a la articulación del tobillo.
Si en nuestro estudio existe una masa conectada a su base de sustentación y ésta se encuentra sobre una plataforma inestable, el problema de mantener el equilibrio es realmente complejo.
Según Hayes (1982), la estabilidad de este sistema sólo es posible con la intervención activa del sistema neuromuscular, siempre que la proyección del centro de gravedad esté en la base de sustentación. La coordinación de los movimientos y las estrategias de estabilización de los segmentos corporales se desarrollan a través del aprendizaje.
Las oscilaciones que se producen en el centro de presión de una persona son la consecuencia de unos mecanismos de feedback neuromuscular que permiten mantener la posición de equilibrio en el sistema, es decir, que el centro de gravedad se mantenga sobre la base de sustentación. Las oscilaciones constantes del centro de gravedad del sistema se perciben a través de los sistemas sensoriales y esta información se transmite a través de las vías eferentes, causando contracciones en los músculos más distales para variar la distribución de las fuerzas de reacción sobre la base de sustentación.
Por lo tanto, mediante el estudio del centro de gravedad podremos observar como el centro de presiones de cada paciente varía según la inestabilidad que genera cada plataforma. De ésta manera podremos llegar a saber cuál de ellas va a ser más adecuada para cada momento de la prevención o readaptación del deportista.
Hasta donde hemos podido saber, los estudios sobre la validez de las técnicas de reeducación mediante ejercicios propioceptivos tras una ligamentoplastia del LCA indican que hay una mejoría tanto en la readaptación como en la prevención de la rodilla del deportista, por tanto podemos concluir que es posible asociar las técnicas con una buena recuperación post quirúrgica mediante ejercicios propioceptivos, eligiendo siempre el más adecuado para cada fase del tratamiento.
Yosmaoglu et al; recomiendan que los ejercicios de coordinación neuromuscular, se incluirán en los programas de rehabilitación a largo plazo para mejorar la coordinación motora.
La revisión realizada sobre las investigaciones referentes a la relación entre el trabajo propioceptivo postquirúrgico tras una ligamentoplastia de LCA y la mejoría en la readaptación al deporte ha mostrado que existen resultados concluyentes sobre este tema. Pero otro lado esta revisión ha puesto de manifiesto el escaso número de investigaciones que han sido realizadas sobre el tratamiento específico que ha de seguir el paciente en cada fase de la rehabilitación. Por tanto, nuestro objetivo es estudiar, mediante el centro de gravedad, la inestabilidad que va a provocar cada plataforma, para poder hacer un seguimiento adecuado en el tratamiento del paciente.
2. MATERIAL Y MÉTODOS:
Se analizaron a un total de 10 pacientes, todos ellos sometidos a una reconstrucción de ligamento cruzado anterior entre 2011 y 2012.
En nuestra serie inicial, 6 pacientes eran mujeres y 3 pacientes eran hombres con un rango de edad de 19 años a 30 años.
Se excluyen a aquellos sujetos que durante la FASE POSTQUIRURGICA III no cumplan con las siguientes condiciones:
1. Resonancia magnética con patrón de maduración del injerto completo con ausencia de edema a nivel de túnel óseo, injerto continuo y homogéneo.
2. Ausencia de dolor y derrame articular.
3. Rango de movilidad articular completo.
4. No exista temor al retorno deportivo.
Basado en estos criterios de exclusión, nuestra muestra final a evaluar consistió en 9 deportistas, 6 mujeres y 3 hombres. Una de las deportistas fue excluida por presentar derrame articular y referir dolor durante la prueba.
La distribución de los sujetos y su práctica deportiva puede verse en la Tabla Nº 1, y ésta nos muestra que en el hombre la mayor incidencia de lesión está en el futbol, mientras que en las mujeres está en el esquí.
|
Prieto |
David |
Carlos |
Vero |
Adriana |
Marta |
Cris |
Suvi |
Sira |
MEDIAS CON DESVIACIÓN ESTANDAR |
|
|
Deporte |
Futbol |
Futbol |
Judo |
Bascket |
Esquí |
Esquí |
Esquí |
Judo |
Esquí |
|
|
Edad |
29 |
19 |
30 |
19 |
25 |
28 |
28 |
26 |
29 |
25+/- 4 |
|
Peso |
77 |
67 |
76 |
64 |
52 |
52 |
57 |
60 |
64 |
62+/-9 |
|
Altura |
1,77 |
1,75 |
1,75 |
1,70 |
1,66 |
1,66 |
1,63 |
1,65 |
1,67 |
1,69+/-0,05 |
|
|
Prieto |
David |
Carlos |
Vero |
Adriana |
Marta |
Cris |
Suvi |
Sira |
MEDIAS CON DESVIACIÓN ESTANDAR |
|
Deporte |
Futbol |
Futbol |
Judo |
Bascket |
Esquí |
Esquí |
Esquí |
Judo |
Esquí |
|
|
Edad |
29 |
19 |
30 |
19 |
25 |
28 |
28 |
26 |
29 |
25+/- 4 |
|
Peso |
77 |
67 |
76 |
64 |
52 |
52 |
57 |
60 |
64 |
62+/-9 |
|
Altura |
1,77 |
1,75 |
1,75 |
1,70 |
1,66 |
1,66 |
1,63 |
1,65 |
1,67 |
1,69+/-0,05 |
Tabla Nº1
Tras la reconstrucción de ligamento cruzado anterior todos los pacientes siguieron un mismo protocolo de rehabilitación:
|
PROTOCOLO DE REHABILITACIÓN TRAS CIRUGIA DE LCA |
|
Primera semana tras la cirugía |
|
-Control del dolor y la inflamación -Ejercicios isométricos -Apoyo sin muletas hacia el 4º día |
|
FASE POSTQUIRÚRGICA I |
|
2 a 4 semanas tras la cirugía |
|
-Control del dolor y la inflamación -Ejercicios activos y pasivos para mejorar el arco de movilidad -Extensión completa y flexión a 90º -1ª fase de recuperación de la propiocepción: en descarga y con una sola dirección de movimiento. |
|
FASE POSTQUIRÚRGICA II |
|
5 a 10 semanas tras la cirugía |
|
-Ejercicios activos y pasivos para mejorar el arco de movilidad -Hiperextensión y flexión completa -Potenciación muscular -Ejercicios concéntricos y excéntricos en CCC -Ejercicios de marcha -2ª fase de recuperación de la propiocepción: con apoyo bipodal y una sola dirección. |
|
FASE POSTQUIRÚRGICA III |
|
2 a 3 meses tras la cirugía |
|
-Potenciación muscular -Ejercicios concéntricos y excéntricos en CCC y en CCA -Ejercicios de carrera -Recuperación resistencia aeróbica -Natación, bicicleta -3ª fase de recuperación de la propiocepción: con apoyo monopodal, en una o varias direcciones de movimiento. |
|
FASE ENTRENAMIENTO FUNCIONAL |
|
4 meses tras la cirugía |
|
-Aumento progresivo de la carrera en distancia e intensidad -Ejercicios pliométricos |
|
FASE RETORNO A LA ACTIVIDAD FÍSICA |
|
6 a 12 meses tras la cirugía |
Nuestro objetivo está centrado en la FASE POSTQUIRURGICA III de la rehabilitación.
Estudiaremos como varia el centro de gravedad en los pacientes intervenidos quirúrgicamente de ligamento cruzado anterior, colocándolos sobre las distintas plataformas inestables (Bosü, Togu, Plato de Bohler Grande y Plato de Bohler Pequeño).
BOSÜ PLATO DE BOHLER TOGU



Bosu: es una semiesfera rellena de aire y montada sobre una superficie rígida de plástico, que se puede usar por ambas caras. Su función, al igual que la de la pelota es proporcionar inestabilidad a la práctica de los ejercicios para así desarrollar el equilibrio y potenciar el uso de los músculos internos.
Plato de Bohler: Plato redondo muy resistente para entrenamiento y rehabilitación. Con una semiesfera de madera unida al plato por la parte de abajo, la cual apoyaremos en el suelo. En nuestro estudio usaremos dos tamaños de plato, uno más grande, de unos 30cm de radio y otro más pequeño de aproximadamente 15cm de radio.
Togu: disco redondo relleno de aire y adaptable con válvula que permite todo tipo de movimiento.
2.1 PROTOCOLO:
En primer lugar grabamos en video al paciente durante 16 smientras él estaba colocado en cada una de las plataformas inestables con apoyo unipodal de la pierna lesionada.
A continuación se realizaron un flash de fotografías indicando los distintos momentos del video, para poder analizar el movimiento del cuerpo y con ello situar el centro de gravedad del paciente a lo largo de los 16 s.
Finalmente, una vez situado el centro de gravedad del paciente, se compararon estadísticamente si existían diferencias entre la variabilidad del centro de gravedad en las distintas plataformas para poder llegar a una conclusión.
Las fotografías fueron captadas en cada segundo del video.
A continuación, se ilustra detalladamente cómo el programa realizó el cálculo del centro de gravedad mediante los distintos segmentos utilizados en el estudio.
Ejemplo de segundo 5 en el plato de Bohler Grande:
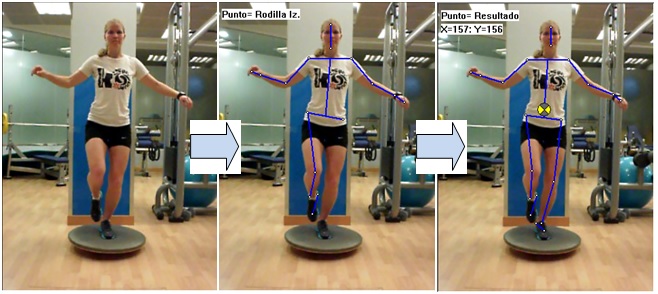
Las líneas de las fotografías fueron calculadas con un programa de ordenador llamado ImagenView, el cual va indicando una serie de puntos referentes en la imagen, pinchando en los 20 puntos en el siguiente orden ( vértex, mandíbula, mano dcha., muñeca dcha., codo dcho., hombro dcho., hombro izq., codo izq., muñeca izq., mano izq., pie dcho., talón dcho., tobillo dcho., rodilla dcha., cadera dcha., cadera izq., rodilla izq., talón izq., tobillo izq. y pie izq.) el programa calcula el centro de gravedad del deportista dando valores de X e Y.
Una vez obtenidos los valores de X e Y de cada deportista, realizamos una tabla en Excell y calculamos la media y la desviación estándar del Bosu (tabla 1), del Togu (tabla 2), del Plato de Bohler Grande (tabla 3) y del Plato de Bohler Pequeño (tabla 4).
La plataforma más inestable será aquella que tenga una desviación estándar mayor. Esto querrá decir que el sujeto ha variado más su centro de presiones durante el estudio.
3. RESULTADOS:
Las siguientes tablas muestran los datos registrados durante el estudio del centro de gravedad de nuestros deportistas, especifica en cada momento donde se encontraba el centro de presión del paciente en el eje X y en el eje Y.
Gracias a estos datos podemos calcular cual es la desviación estándar de cada plataforma inestable utilizada en nuestro estudio.
BOSU: Tabla 2: valores de los ejes X-Y durante el estudio del CG en el Bosu.
|
Prieto |
Adriana |
Marta |
Cristina |
Vero |
||||||
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
|
1s |
177 |
149 |
167 |
150 |
163 |
148 |
143 |
140 |
277 |
178 |
|
2s |
177 |
152 |
164 |
154 |
163 |
150 |
140 |
139 |
276 |
179 |
|
3s |
176 |
155 |
163 |
156 |
164 |
155 |
140 |
148 |
272 |
178 |
|
4s |
176 |
154 |
160 |
154 |
164 |
156 |
142 |
148 |
275 |
177 |
|
5s |
175 |
152 |
164 |
160 |
161 |
151 |
150 |
147 |
276 |
176 |
|
6s |
176 |
155 |
165 |
160 |
163 |
148 |
150 |
146 |
277 |
174 |
|
7s |
176 |
155 |
163 |
161 |
164 |
147 |
150 |
149 |
274 |
179 |
|
8s |
176 |
154 |
166 |
157 |
165 |
149 |
148 |
146 |
276 |
176 |
|
9s |
177 |
152 |
164 |
158 |
165 |
146 |
148 |
145 |
277 |
177 |
|
10s |
175 |
153 |
158 |
155 |
160 |
147 |
146 |
152 |
273 |
173 |
|
11s |
175 |
154 |
165 |
156 |
165 |
146 |
148 |
150 |
275 |
168 |
|
12s |
175 |
149 |
161 |
156 |
165 |
145 |
151 |
145 |
276 |
164 |
|
13s |
178 |
152 |
161 |
148 |
164 |
145 |
151 |
148 |
276 |
164 |
|
14s |
175 |
151 |
165 |
150 |
166 |
148 |
149 |
143 |
277 |
167 |
|
15s |
176 |
154 |
165 |
149 |
167 |
146 |
150 |
144 |
275 |
166 |
|
16s |
176 |
156 |
168 |
147 |
165 |
146 |
151 |
147 |
272 |
165 |
|
Media |
175,995 |
152,910 |
163,647 |
154,316 |
163,982 |
148,246 |
162,526 |
171,686 |
275,240 |
172,376 |
|
desv.estn |
0,894427 |
2,080664 |
2,625991 |
4,456736 |
1,751190 |
3,2806 |
3,9109 |
3,4150 |
1,6931 |
5,8076 |
|
Suvi |
Sira |
David |
Carlos |
|||||
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
|
1s |
146 |
144 |
135 |
172 |
147 |
178 |
167 |
161 |
|
2s |
147 |
142 |
133 |
173 |
154 |
179 |
167 |
159 |
|
3s |
146 |
143 |
133 |
172 |
156 |
178 |
166 |
156 |
|
4s |
144 |
142 |
132 |
172 |
153 |
177 |
167 |
157 |
|
5s |
143 |
142 |
130 |
170 |
156 |
176 |
167 |
156 |
|
6s |
143 |
143 |
132 |
167 |
157 |
174 |
167 |
158 |
|
7s |
143 |
144 |
134 |
171 |
153 |
179 |
165 |
154 |
|
8s |
144 |
136 |
132 |
170 |
154 |
176 |
167 |
156 |
|
9s |
143 |
136 |
132 |
167 |
157 |
177 |
165 |
154 |
|
10s |
146 |
137 |
134 |
170 |
153 |
173 |
165 |
158 |
|
11s |
145 |
138 |
135 |
168 |
155 |
168 |
165 |
156 |
|
12s |
143 |
138 |
133 |
165 |
156 |
164 |
165 |
157 |
|
13s |
143 |
138 |
131 |
166 |
156 |
164 |
166 |
161 |
|
14s |
143 |
137 |
130 |
167 |
157 |
167 |
165 |
159 |
|
15s |
142 |
140 |
130 |
164 |
155 |
166 |
166 |
158 |
|
16s |
142 |
138 |
131 |
165 |
160 |
165 |
165 |
158 |
|
Media |
143,92156 |
139,81803 |
132,29295 |
168,64021 |
154,88851 |
172,37680 |
165,93263 |
157,34972 |
|
desv.estn |
1,569235 |
2,91833 |
1,662077 |
2,914761 |
2,815877 |
5,8076816 |
0,928708781 |
2,061552813 |
TOGU: Tabla 3: valores de los ejes X-Y durante el estudio del CG en el Togu.
|
Prieto |
Adriana |
Marta |
Cristina |
Vero |
||||||
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
|
1s |
167 |
185 |
169 |
173 |
156 |
191 |
163 |
175 |
292 |
170 |
|
2s |
166 |
188 |
160 |
171 |
160 |
196 |
160 |
180 |
296 |
173 |
|
3s |
168 |
188 |
162 |
170 |
159 |
195 |
159 |
171 |
297 |
175 |
|
4s |
168 |
188 |
163 |
175 |
161 |
201 |
164 |
181 |
298 |
175 |
|
5s |
166 |
188 |
161 |
172 |
159 |
207 |
165 |
186 |
298 |
176 |
|
6s |
168 |
188 |
162 |
174 |
157 |
209 |
165 |
180 |
294 |
172 |
|
7s |
167 |
189 |
163 |
177 |
157 |
208 |
164 |
176 |
299 |
174 |
|
8s |
166 |
186 |
166 |
175 |
156 |
208 |
164 |
178 |
298 |
173 |
|
9s |
167 |
188 |
162 |
173 |
156 |
208 |
161 |
179 |
297 |
175 |
|
10s |
166 |
188 |
158 |
175 |
157 |
209 |
164 |
179 |
300 |
175 |
|
11s |
165 |
191 |
157 |
174 |
154 |
209 |
163 |
178 |
295 |
176 |
|
12s |
167 |
190 |
164 |
177 |
155 |
207 |
163 |
181 |
297 |
173 |
|
13s |
167 |
191 |
164 |
178 |
158 |
209 |
164 |
181 |
298 |
173 |
|
14s |
166 |
188 |
164 |
178 |
157 |
213 |
164 |
177 |
298 |
173 |
|
15s |
166 |
187 |
166 |
174 |
156 |
199 |
162 |
182 |
296 |
175 |
|
16s |
165 |
188 |
168 |
175 |
156 |
199 |
178 |
183 |
298 |
173 |
|
Media |
166,557 |
188,175 |
163,001 |
174,408 |
157,104 |
204,05 |
163,84 |
179,123 |
296,92 |
173,79 |
|
desv.estn |
0,963 |
1,558 |
3,255 |
2,33719 |
1,857417 |
6,42391 |
4,12260 |
3,487477 |
1,982212 |
1,600781 |
|
Suvi |
Sira |
David |
Carlos |
|||||
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
|
1s |
154 |
180 |
131 |
176 |
138 |
168 |
140 |
175 |
|
2s |
155 |
178 |
132 |
177 |
140 |
168 |
140 |
176 |
|
3s |
157 |
175 |
132 |
181 |
144 |
170 |
140 |
176 |
|
4s |
156 |
176 |
129 |
179 |
146 |
173 |
139 |
178 |
|
5s |
155 |
176 |
128 |
180 |
146 |
177 |
139 |
175 |
|
6s |
153 |
174 |
128 |
181 |
143 |
175 |
137 |
174 |
|
7s |
153 |
173 |
130 |
181 |
144 |
173 |
138 |
175 |
|
8s |
157 |
173 |
130 |
178 |
144 |
175 |
139 |
175 |
|
9s |
155 |
173 |
130 |
182 |
140 |
172 |
137 |
174 |
|
10s |
153 |
173 |
130 |
182 |
143 |
180 |
138 |
175 |
|
11s |
153 |
173 |
128 |
179 |
144 |
178 |
137 |
176 |
|
12s |
155 |
175 |
130 |
178 |
143 |
176 |
139 |
176 |
|
13s |
152 |
172 |
133 |
177 |
140 |
177 |
137 |
175 |
|
14s |
152 |
172 |
133 |
175 |
147 |
179 |
139 |
175 |
|
15s |
152 |
173 |
132 |
178 |
137 |
178 |
139 |
179 |
|
16s |
153 |
171 |
132 |
176 |
145 |
173 |
139 |
179 |
|
Media |
154,04515 |
174,15760 |
130,47890 |
178,72377 |
142,6928 |
174,42487 |
138,55438 |
175,79966 |
|
desv.estn |
1,691892 |
2,372586 |
1,712697 |
2,236067 |
2,93257 |
3,7237973 |
1,093541 |
1,558578 |
PLATO DE BOHLER GRANDE: Tabla 4: valores de los ejes X-Y durante el estudio del CG.
|
Sujeto 1 |
Sujeto 2 |
Sujeto 3 |
Sujeto 4 |
Sujeto 5 |
||||||
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
|
1s |
173 |
170 |
154 |
161 |
160 |
176 |
172 |
167 |
333 |
185 |
|
2s |
172 |
172 |
154 |
160 |
166 |
181 |
169 |
170 |
333 |
184 |
|
3s |
174 |
173 |
163 |
170 |
165 |
180 |
165 |
166 |
331 |
170 |
|
4s |
172 |
172 |
153 |
164 |
161 |
179 |
161 |
169 |
326 |
172 |
|
5s |
172 |
172 |
151 |
160 |
161 |
179 |
159 |
169 |
327 |
176 |
|
6s |
171 |
171 |
152 |
160 |
160 |
164 |
166 |
173 |
330 |
176 |
|
7s |
172 |
172 |
151 |
159 |
159 |
169 |
162 |
172 |
328 |
178 |
|
8s |
172 |
172 |
152 |
160 |
161 |
175 |
162 |
169 |
329 |
178 |
|
9s |
169 |
169 |
152 |
158 |
160 |
176 |
164 |
176 |
329 |
178 |
|
10s |
169 |
169 |
153 |
159 |
163 |
175 |
163 |
169 |
327 |
177 |
|
11s |
172 |
173 |
155 |
161 |
163 |
178 |
162 |
172 |
327 |
179 |
|
12s |
170 |
170 |
154 |
163 |
161 |
182 |
156 |
174 |
322 |
178 |
|
13s |
173 |
173 |
155 |
156 |
161 |
180 |
160 |
175 |
322 |
180 |
|
14s |
172 |
174 |
161 |
156 |
159 |
183 |
162 |
176 |
329 |
179 |
|
15s |
169 |
169 |
173 |
155 |
160 |
181 |
163 |
177 |
327 |
179 |
|
16s |
172 |
172 |
173 |
155 |
156 |
174 |
156 |
174 |
325 |
177 |
|
Media |
171,4876 |
171,424 |
156,3349 |
159,731 |
160,9667 |
176,864 |
162,5262 |
171,68624 |
327,783 |
177,8038 |
|
desv.estn |
1,505545 |
1,59034 |
7,19143 |
3,78098 |
2,394438 |
4,97996 |
4,16133 |
3,4156503 |
3,208712 |
3,667424 |
|
|
Sujeto 6 |
|
Sujeto 7 |
|
Sujeto 8 |
|
Sujeto 9 |
|
|
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
1s |
160 |
149 |
136 |
173 |
138 |
175 |
143 |
173 |
|
2s |
157 |
151 |
140 |
175 |
141 |
175 |
138 |
172 |
|
3s |
158 |
153 |
140 |
172 |
140 |
173 |
143 |
171 |
|
4s |
158 |
156 |
142 |
176 |
138 |
172 |
143 |
180 |
|
5s |
157 |
156 |
138 |
177 |
140 |
169 |
143 |
183 |
|
6s |
158 |
158 |
137 |
174 |
131 |
159 |
142 |
183 |
|
7s |
158 |
158 |
139 |
171 |
133 |
167 |
143 |
186 |
|
8s |
158 |
159 |
138 |
173 |
133 |
166 |
143 |
188 |
|
9s |
154 |
158 |
140 |
171 |
147 |
173 |
143 |
183 |
|
10s |
156 |
162 |
137 |
172 |
148 |
170 |
141 |
189 |
|
11s |
158 |
160 |
138 |
174 |
146 |
172 |
143 |
187 |
|
12s |
155 |
161 |
136 |
170 |
138 |
168 |
142 |
188 |
|
13s |
155 |
163 |
137 |
168 |
138 |
167 |
143 |
190 |
|
14s |
158 |
163 |
138 |
176 |
149 |
176 |
142 |
191 |
|
15s |
156 |
163 |
141 |
172 |
148 |
176 |
143 |
188 |
|
16s |
154 |
164 |
141 |
174 |
147 |
171 |
142 |
197 |
|
Media |
156,8575 |
158,25363 |
138,60173 |
172,96883 |
140,70352 |
170,44829 |
142,30107 |
184,03804 |
|
desv.est |
1,7078251 |
4,4851607 |
1,857417 |
2,394437 |
5,915727 |
4,501388675 |
1,302241657 |
7,263780008 |
PLATO DE BOHLER PEQUEÑO: Tabla 5: valores de los ejes X-Y durante el estudio del CG.
|
|
Prieto |
|
Adriana |
|
Marta |
|
Cristina |
|
Vero |
|
|
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
1s |
162 |
169 |
164 |
168 |
156 |
175 |
149 |
163 |
303 |
181 |
|
2s |
166 |
169 |
164 |
166 |
160 |
174 |
149 |
166 |
304 |
184 |
|
3s |
169 |
172 |
165 |
167 |
157 |
171 |
149 |
169 |
291 |
181 |
|
4s |
164 |
175 |
166 |
160 |
162 |
167 |
150 |
166 |
296 |
180 |
|
5s |
167 |
174 |
169 |
168 |
163 |
177 |
148 |
170 |
299 |
180 |
|
6s |
165 |
174 |
170 |
168 |
164 |
178 |
149 |
169 |
299 |
176 |
|
7s |
165 |
176 |
168 |
165 |
163 |
177 |
148 |
170 |
300 |
180 |
|
8s |
165 |
175 |
167 |
166 |
164 |
178 |
165 |
175 |
297 |
177 |
|
9s |
166 |
174 |
170 |
164 |
166 |
177 |
156 |
169 |
293 |
176 |
|
10s |
166 |
175 |
171 |
162 |
163 |
177 |
148 |
169 |
300 |
180 |
|
11s |
164 |
174 |
170 |
167 |
166 |
174 |
150 |
168 |
299 |
174 |
|
12s |
165 |
175 |
171 |
159 |
163 |
175 |
149 |
175 |
299 |
166 |
|
13s |
165 |
175 |
175 |
162 |
166 |
173 |
148 |
172 |
299 |
170 |
|
14s |
167 |
178 |
185 |
161 |
167 |
176 |
147 |
168 |
300 |
173 |
|
15s |
166 |
181 |
186 |
163 |
166 |
172 |
145 |
169 |
299 |
171 |
|
16s |
164 |
177 |
187 |
159 |
164 |
179 |
144 |
168 |
295 |
171 |
|
Media |
165,360 |
174,515 |
171,445 |
164,001 |
163,066 |
174,946 |
149,488 |
169,073 |
298,277 |
176,114 |
|
desv.estn |
1,586 |
2,965 |
7,637 |
3,255 |
3,1596 |
3,1198 |
4,8287 |
3,0523 |
3,32101 |
5,0133 |
|
|
Suvi |
|
Sira |
|
David |
|
Carlos |
|
|
|
X |
Y |
X |
Y |
X |
Y |
X |
Y |
|
1s |
142 |
170 |
133 |
160 |
161 |
168 |
152 |
186 |
|
2s |
147 |
164 |
131 |
164 |
160 |
168 |
153 |
184 |
|
3s |
143 |
168 |
134 |
165 |
167 |
161 |
151 |
191 |
|
4s |
138 |
163 |
137 |
164 |
168 |
170 |
151 |
187 |
|
5s |
142 |
161 |
137 |
168 |
164 |
177 |
150 |
190 |
|
6s |
141 |
163 |
137 |
168 |
162 |
176 |
151 |
190 |
|
7s |
141 |
165 |
134 |
163 |
170 |
172 |
150 |
189 |
|
8s |
141 |
163 |
136 |
166 |
169 |
166 |
151 |
187 |
|
9s |
140 |
163 |
132 |
165 |
173 |
165 |
148 |
191 |
|
10s |
141 |
163 |
131 |
166 |
170 |
168 |
152 |
190 |
|
11s |
145 |
163 |
130 |
165 |
172 |
167 |
149 |
189 |
|
12s |
140 |
162 |
130 |
167 |
170 |
171 |
151 |
191 |
|
13s |
141 |
161 |
129 |
167 |
180 |
169 |
150 |
198 |
|
14s |
140 |
162 |
130 |
163 |
170 |
173 |
151 |
195 |
|
15s |
141 |
163 |
129 |
162 |
169 |
184 |
150 |
194 |
|
16s |
140 |
162 |
131 |
161 |
182 |
170 |
148 |
196 |
|
Media |
141,40798 |
163,46786 |
132,50271 |
164,59228 |
168,9901 |
170,15576 |
150,48833 |
190,43086 |
|
desv.estn |
2,1281838 |
2,394439 |
2,9204736 |
2,3909551 |
6,01352 |
5,400231 |
1,366260 |
3,759432 |
Una vez obtenidos los datos y proyectados en la tabla, pasamos a interpretarlos en una gráfica para poder comparar visiblemente la desviación estándar que nos da cada plataforma y con ello llegar a una conclusión.
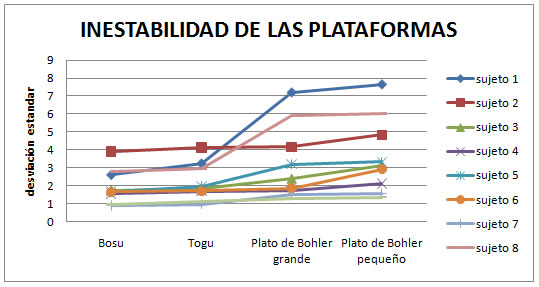
Teniendo en cuenta que a mayor desviación estándar mayor inestabilidad genera dicha plataforma, por lo tanto si durante el estudio, el deportista ha variado constantemente su centro de presión y ésta variación ha sido con una distancia relativamente amplia, estaríamos hablando de una plataforma más inestable que aquella en la que el paciente se mantiene en una misma coordenada durante los 16s.
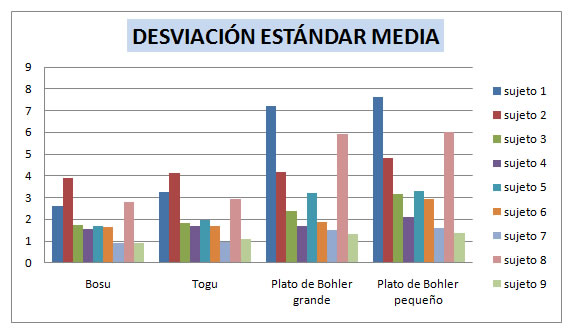
Como podemos observar existe una plataforma con mayor valor de desviación estándar en todos los deportistas. Por lo tanto podemos decir que el plato de Bohler Pequeño es el que más inestabilidad genera a los deportistas en el plano frontal.
Por otro lado, la gráfica nos representa una cierta estabilidad en el CG de los deportistas cuando éstos realizan la prueba en el Bosu.
Los sujetos que tienen una buena estabilidad en general no presentan grandes diferencias entre una plataforma y otra, como por ejemplo el sujeto 9.
Sin embargo, en el sujeto Nº1, podríamos hablar de diferencias estadísticamente significativas entre los valores obtenidos en el Bosu y los obtenidos en el Plato de Bohler Pequeño.
No tenemos suficientes datos como para llegar a una conclusión clara, pero podemos apreciar como los sujetos que practican esquí son los más inestables.
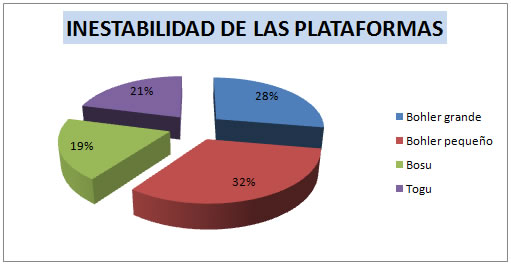
A continuación se ilustra un gráfico circular con la inestabilidad media que genera cada plataforma.
CONCLUSIONES:
Hemos encontrado una progresión para trabajar la propiocepción de los pacientes intervenidos quirúrgicamente del LCA, teniendo en cuenta que en primer lugar empezaríamos dándole información propioceptiva a la rodilla a través del Bosu con un 19% de inestabilidad, seguidamente usaríamos el Togu con un 21% y por último los Platos de Bohler Grande y Pequeño sucesivamente con un 28% y un 32%.
Para finalizar nuestra FASE POSTQUIRURGICA III del protocolo de rehabilitación citado anteriormente haríamos ejercicios propioceptivos con el paciente subido en el Plato de Bohler Pequeño.
El reconocimiento de la serie de factores que afectan e influyen la evolución y recuperación en deportistas que sufren una rotura de LCA y son sometidos a una cirugía es muy importante ya que decisiones mal tomadas desde un comienzo, como por ejemplo el trabajo neuro propioceptivo pueden afectar significativamente la posibilidad de obtener un retorno al deporte de forma exitosa.
Tras el estudio conseguimos sistematizar un protocolo de readaptación para la rotura de ligamento cruzado anterior en deportistas.
Bibliografía
Alm A, E. H. (1974). The anterior cruciate ligament. Acta Orthop Scand (suppl), 445:3-49.
Arnason, A. A. (2008). Prevention of hamstring strains in elite soccer: an intervention study. Scand J Med Sci Sport, 18, 40-8.
Bahr, R. M. (2007). Lesiones deportivas: diagnóstico, tratamiento y rehabilitación. Buenos Aires: Madrid, Médica Paramericana.
Barber-Westin, S. D. (1993). The effect of rehabilitation and return to activity on anterior-posterior knee displacements after anterior cruciate ligament reconstruction. Am J Sports Med, 21(2), 264-270.
Beynnon, B. D. (2002). Anterior cruciate ligament replacement: comparison of bone-patellar tendon-bone grafts with two-strand hamstring grafts. A prospective, randomized study. J bone Joint Surg Am, 1503-1513.
Bowen, T. R. (2004). Return to play following surgical treatment of meniscal and chondral injuries to the knee. Clin Sports Med, 23(3), 381-393, vii-ix.
Brandsson, S. F. (2001). Is a knee brace advantageous after anterior cruciate ligament surgery? A prospective, randomised study with a two-year follow-up. Scand J Med Sci Sports,, 11(2), 110-114.
Cambisaca. (2008). “INFLUENCIA DE LOS EJERCIOS PROPIOCEPTIVOS EN LA PREVENCIÓN DE LAS LESIONES DE RODILLA EN LOS JUGADORES DE FÚTBOL DEL EQUIPO DE LA ESPE ENTRE LOS 18-25 AÑOS DE EDAD EN EL PERIODO OCT – ABRIL DEL 2008”.
Carrafa, A. C. (1996). Prevention of anterior cruciate ligament injuries in soccer. Aprospective controlled study of propiceptive training. Knee Surg, Sports Traumatology, Artroscopy, 4, 19-21.
Cascallana, C. (2007). Recuperación de lesiones. Planificación del estrenamiento físico. España: Grada Gymnos Sport Books.
Cascio, B. M. (2004). Return to play after anterior cruciate ligament reconstruction. Clin Sports Med,, 23(3), 395-408, ix.
Corral, A. F. (2005). Cómo prevenir y curar lesiones deportivas. Navarra (España): Ediciones Universidad de Navarra S.A (EUNSA).
Dávila, M. G. (2006). Biomecánica deportiva. sintesis.
De Andrade, J. R. (1965). Joint distension and reflex inhibition inthe knee. J Bone Joint Surg Am, 47, 313-322.
Drogset, J. O. (2002). Anterior cruciate ligament reconstruction with and without a ligament augmentation device: results at 8-Year follow-up. Am J Sports Med, 30(6), 851-856.
Ellen, M. I. (1999). Musculoskeletal rehabilitation and sports medicine. 3. Knee and lower extremity injuries. Arch Phys Med Rehabil, 80(5 Suppl 1), S59-67.
Forriol, F. M. (2008). El Ligamento Cruzado Anterior; Morfología y Función. Hospital FREMAP Majadahonda.
Fresno, D. B. (2007). Protocolo de Recuperación funcional de una lesion ligamentosa de rodilla en baloncesto. Rev. int. med. cc. act. fis.deporte, 7, 319-329.
Gianikellis, K. (1996). Desarrollo de una metodologia para análisis biomecánico de los deportes de precisión. En Departamento de ingenieria mecánica y de materiales. Valencia : Universidad politécnica.
Gotlin, R. S. (2000). Anterior cruciate ligament injuries. Operative and rehabilitative options. Phys Med Rehabil Clin N Am,, 11(4), 895-928.
Gurfinkel, V. (1983). Physical foundations of stabilography. . Agressologie, 14, 9-14.
Hawkins, R. D., Hulse, M. A., Wilkinson, C., Hodson, A. & Gibson, M. (2001). The association football medical research programme: an audit of injuries in professional football. Br J Sport Med, 35, 43-7.
Heroux, M. E. (2005). Weight discrimination after anterior cruciate ligament injury: a pilot study. . Arch Phys Med Rehabil,, 86(7), 1362-1368.
Hewett, T. E. (2002). Strategies for enhancing proprioception and neuromuscular control of the knee. . Clin Orthop Relat Res., (402), 76-94.
Hogervorst, T. &. (1998). Mechanoreceptors in joint function. J Bone Joint Surg Am, , 80(9), 1365-1378.
Hughston JC, A. J. (1976). Classification of knee ligament instabilities. I. The medical compartment and cruciate ligaments. J Bone Joint Surg (Am), 58-A: 159-72.
Inoue M, M. E. (1987). Treatment of the medial collateral ligament injury. Am J Sports Med, 15: 15-21.
Lidén M, S. N.-C. (2008). Osteoarthritic changes after anterior cruciate ligament reconstruction using bone-patellar tendon – bone or hamstring tendon autografts: a retrospective, 7-yeay radiographic and clinical follow-up study. Arthroscopy , 24:899-908.
Martinez, L. C. (2008). Revisión de estrategias para la prevención de lesiones en el deporte desde la actividad física. Apunts de Medicina de l'sport, 157, 30-40.
Martinez, L. C. (2008). Revision de las estretagias para la prevencion de lesiones en el deporte desde la actividad física. Apunts de Medicina de l´sport, 157, 30-40.
Mascaró, A. (2008). Propiocepción. In RFEF, Coe & UCLM (Eds). Madrid.
Murphy, D. F. (2003). Risk factor for lower estremity injury: a review of the literature. Br J Sport Med,, 37, 13-29.
O´Connor, F. G. (2004). Sports Medicine (just the facts): McGraw Hill.
P, C. A. (2008). “INFLUENCIA DE LOS EJERCIOS PROPIOCEPTIVOS EN LA PREVENCIÓN DE LAS LESIONES DE RODILLA".
P., S. C. (Abril 2008). INFLUENCIA DE LOS EJERCIOS PROPIOCEPTIVOS EN LA PREVENCION DE LAS LESIONES DE RODILLA.
Paredes, V. (2004). Papel del preparador físico durante la recuperación de lesionados en el fútbol profesional. Buenos Aires.
Pitman, M. I. (1992). The intraoperative evaluation of the neurosensory function of the anterior cruciate ligament in humans using somatosensory evoked potentials. Arthroscopy, 8(4), 442-447.
Rahnama, N. R. (2002). Injury risk associated with playing actions during competitive soccer. Br J Sports Med, 36, 354-9.
Ramos, J. J.-S. (2007). El Fútbol. Valoración funcional Madrid. En Test de campo y laboratorio. Madrid: Fundación Institución SEK.
Ruiz, F. T. (2004). Ejercicios de propiocepción para la mejora de la estabilidad de rodilla. Obtenido de eFisioterapia.net: España, eFisioterapia.net
Shelbourne KD, R. G. (1994). ACL injury in the competitive athlete. Sports Med, 2:132-40.
Torry, M. R. (2004). Mechanisms of compensating for anterior cruciate ligament deficiency during gait. Med Sci Sports Exerc, 36(8), 1403-1412.
Williams, G. N.-M. (2004). Altered quadriceps control in people with anterior cruciate ligament deficiency. Med Sci Sports Exerc, 36(7), 1089-1097.
Wong, P. &. (2005). Soccer injury in lower extremities. Br J Sports Med, 39, 473-82.
Yosmaoglu HB, B. G. (2011 May;). Tracking ability, motor coordination, and functional determinants after anterior cruciate ligament reconstruction. J Sport Rehabil. , 20(2):207-18.
Bibliografía electrónica:
www.efisioterapia.net/articulos/leer92.php
